Diarreia do ácido biliar: prevalência, patogênese e tratamento
Diarreia crônica pela reciclagem desregulada do ácido biliar na circulação êntero-hepática, causa comum, mas frequentemente subdiagnosticada, devido síntese e secreção excessiva de ácidos biliares ou má absorção de ácidos biliares pelo íleo.
Prevalência e patogênese da diarreia crônica biliar
Ácidos biliares, absorção de gordura e circulação êntero-hepática
Classificação da diarreia de ácido biliar
Sinais e sintomas de má absorção de ácido biliar
Síndrome do intestino irritável e ácidos biliares
Diagnóstico de má absorção de ácido biliar
Gestão e tratamento da diarreia de ácido biliar
A diarreia é um sintoma comum na população dos países ocidentais. Entre as pessoas que vivem na comunidade, a taxa de diarreia em 1 mês chega a 8%. Estima-se que a prevalência de diarreia crônica afete cerca de 5% dessa população que se apresenta com diarreia, podendo ser maior entre os idosos.
Diarreia crônica pela reciclagem desregulada do ácido biliar na circulação êntero-hepática, causa comum, mas frequentemente subdiagnosticada, devido síntese e secreção excessiva de ácidos biliares ou má absorção de ácidos biliares pelo íleo.
Diarreia crônica pela reciclagem desregulada do ácido biliar na circulação êntero-hepática, causa comum, mas frequentemente subdiagnosticada, devido síntese e secreção excessiva de ácidos biliares ou má absorção de ácidos biliares pelo íleo.
|
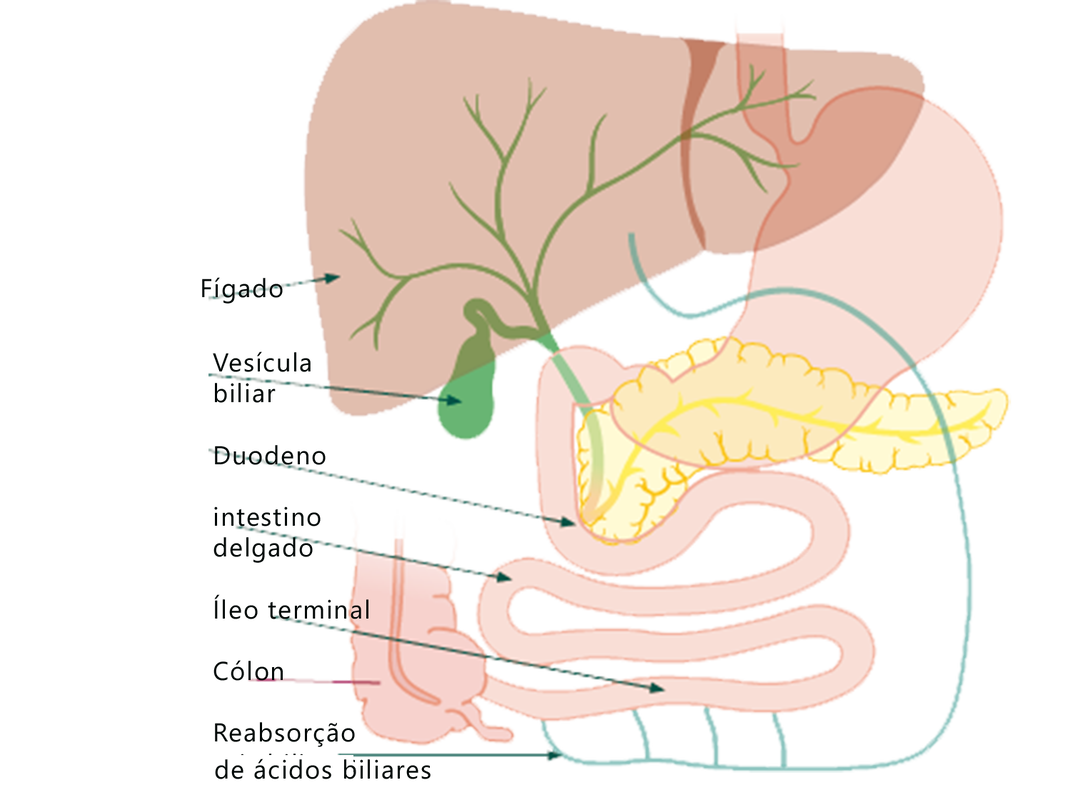
Os ácidos biliares (ABs) são detergentes produzidos pelo fígado para dissolver a gordura (ácidos graxos e monoglicerídeos, produtos da lipólise dos triglicerídeos) e facilitar a digestão e absorção no intestino delgado.
O ácido quenodesoxicólico (AQDC) e o ácido cólico (AC) são os ABs primários sintetizados no fígado a partir do colesterol, taurina ou glicina; no cólon, as bactérias agem sobre esses ABs para formar, respectivamente, ácido litocólico e ácido desoxicólico (ADC), chamados de ácidos biliares secundários. |
Os ABs formam as micelas que circundam os ácidos graxos e monoglicerídeos hidrofóbicos insolúveis formando moléculas passíveis de digestão e absorção no intestino delgado.
Os ABs que não estão envolvidos em micelas são eficientemente absorvidos no íleo terminal (95%) e transportados de volta ao fígado (circulação êntero-hepática). Cerca de 5% dos ABs que não são absorvidos no íleo são desconjugados ao atingir o cólon por bactérias para formar ácidos biliares secundários. Assim, a microbiota colônica é parte integrante dos efeitos dos ácidos biliares. No cólon, ácidos biliares estimulam a secreção de líquido, aumentam a permeabilidade da mucosa e estimulam as contrações intestinais (peristaltismo). Em condições normais o cólon consegue reabsorver pelo menos 50% deste ácidos biliares.
Acredita-se que a diarreia colerética ou de ABs resulte, predominantemente, da interrupção da circulação êntero-hepática. Estima-se que 1% da população dos países ocidentais sofre de DABs.
Os ABs que não estão envolvidos em micelas são eficientemente absorvidos no íleo terminal (95%) e transportados de volta ao fígado (circulação êntero-hepática). Cerca de 5% dos ABs que não são absorvidos no íleo são desconjugados ao atingir o cólon por bactérias para formar ácidos biliares secundários. Assim, a microbiota colônica é parte integrante dos efeitos dos ácidos biliares. No cólon, ácidos biliares estimulam a secreção de líquido, aumentam a permeabilidade da mucosa e estimulam as contrações intestinais (peristaltismo). Em condições normais o cólon consegue reabsorver pelo menos 50% deste ácidos biliares.
Acredita-se que a diarreia colerética ou de ABs resulte, predominantemente, da interrupção da circulação êntero-hepática. Estima-se que 1% da população dos países ocidentais sofre de DABs.
Tipo 1: pacientes com doença do íleo terminal (por exemplo, doença de Crohn ou ressecção ou lesão por radiação) resultando em reabsorção prejudicada dos ácidos biliares. A doença que compromete menos de 100 cm do íleo terminal está associada a diarreia, mas quando a extensão do envolvimento é superior a 100 cm ocorre a esteatorreia.
Tipo 2: primário ou idiopático, na qual produz um quadro de diarreia aquosa com aumento da presença de ABs nas fezes e resposta a sequestrantes de ABs, na ausência de doença gastrointestinal. Atualmente considerado diarreia sem anormalidades morfológicas. Vários estudos documentaram má absorção de ácidos biliares (MABs) em um terço a metade dos pacientes com diarreia crônica ou síndrome do intestino irritável – diarreia (SII-D). Existe uma relação dose-resposta ao tratamento com sequestrante de ABs, com base na gravidade do MABs. Na verdade, os pacientes com SII-D têm evidências de aumento da excreção fecal de ABs e aumento da síntese hepática de ABs;
Tipo 3: outros distúrbios gastrointestinais que afetam a absorção, como a colecistectomia (retirada da vesícula biliar), supercrescimento de bactérias no intestino delgado (SBID), doença celíaca ou pancreatite crônica.
Uma quarta categoria de DABs parece resultar da síntese hepática excessiva de ABs primária ou em decorrência do uso de medicamentos como a metformina (hipoglicemiante oral).
Tipo 2: primário ou idiopático, na qual produz um quadro de diarreia aquosa com aumento da presença de ABs nas fezes e resposta a sequestrantes de ABs, na ausência de doença gastrointestinal. Atualmente considerado diarreia sem anormalidades morfológicas. Vários estudos documentaram má absorção de ácidos biliares (MABs) em um terço a metade dos pacientes com diarreia crônica ou síndrome do intestino irritável – diarreia (SII-D). Existe uma relação dose-resposta ao tratamento com sequestrante de ABs, com base na gravidade do MABs. Na verdade, os pacientes com SII-D têm evidências de aumento da excreção fecal de ABs e aumento da síntese hepática de ABs;
Tipo 3: outros distúrbios gastrointestinais que afetam a absorção, como a colecistectomia (retirada da vesícula biliar), supercrescimento de bactérias no intestino delgado (SBID), doença celíaca ou pancreatite crônica.
Uma quarta categoria de DABs parece resultar da síntese hepática excessiva de ABs primária ou em decorrência do uso de medicamentos como a metformina (hipoglicemiante oral).
A diarreia é a marca registrada da má absorção de ácido biliar (MAB) e frequentemente associado a dor abdominal, urgência fecal e mesmo incontinência fecal.
Os ABs causam diarreia ao aumentar a motilidade e a secreção de água e eletrólitos do cólon, alterar a microbiota e causar inflamação da mucosa.
Os ABs causam diarreia ao aumentar a motilidade e a secreção de água e eletrólitos do cólon, alterar a microbiota e causar inflamação da mucosa.
Vários estudos já relataram o perfil de ABs fecais em pacientes com SII-D. A porcentagem de AB fecal primária foi significativamente maior em pacientes com SII-D do que em controles saudáveis, e foi significativamente correlacionada com a consistência das fezes e frequência das evacuações. Estudos também relataram um aumento significativo de Escherichia coli e uma diminuição significativa de leptum e bifidobacterium em pacientes com SII-D.
Testes de diagnóstico para má absorção de ácido biliar e seus prós e contras.
Ensaio terapêutico com sequestrante de ABs:
Vantagem - Aplicável clinicamente e amplamente utilizado
Desvantagens - Diagnóstico não definitivo de MABs; melhora inespecífica da diarreia devido a outras causas; má conformidade com alguns sequestrantes ABs.
Teste respiratório para supercrescimento bacteriano no intestino delgado - SBID
Vantagem – Identifica crescimento excessivo de bactérias no intestino delgado - SBID
Desvantagens - Valores normais variados A excreção respiratória positiva em 2–4 horas não diferencia MABs do supercrescimento bacteriano do intestino delgado
Dosagem dos ABs nas fezes
Vantagem - Sem radiação, mede os ABs totais e individuais
Desvantagens – A excreção fecal diária de ABs é variável, requer pelo menos a coleta das fezes de 48 horas para a amostra (método complicado)
Ensaio terapêutico com sequestrante de ABs:
Vantagem - Aplicável clinicamente e amplamente utilizado
Desvantagens - Diagnóstico não definitivo de MABs; melhora inespecífica da diarreia devido a outras causas; má conformidade com alguns sequestrantes ABs.
Teste respiratório para supercrescimento bacteriano no intestino delgado - SBID
Vantagem – Identifica crescimento excessivo de bactérias no intestino delgado - SBID
Desvantagens - Valores normais variados A excreção respiratória positiva em 2–4 horas não diferencia MABs do supercrescimento bacteriano do intestino delgado
Dosagem dos ABs nas fezes
Vantagem - Sem radiação, mede os ABs totais e individuais
Desvantagens – A excreção fecal diária de ABs é variável, requer pelo menos a coleta das fezes de 48 horas para a amostra (método complicado)
Tratamento empírico com terapia sequestrante de ácido biliar (TSAB).
A colestiramina e o colestipol são considerados o tratamento de primeira linha para DABs; no entanto, a palatabilidade resulta em baixa adesão do paciente. Vários estudos abertos demonstraram recentemente a eficácia desses sequestrantes de ABs em pacientes com SII-D, especialmente aqueles com evidência de MABs.
Alternativas estão sendo testadas. Colesevelam (1,875 g, duas vezes ao dia) em comparação com o placebo, aumentou a consistência das fezes.
Em pacientes com DABs tipo 1 ou tipo 3, sugere-se o uso de tratamentos para causas remediáveis (por exemplo, doença de Crohn, colite microscópica, SBID) além do tratamento para DABs para indução de resposta clínica.
Tratamentos específicos para comorbidades que podem causar diarreia (por exemplo, doença de Crohn, colite microscópica, SBID) podem controlar a diarreia e outros sintomas, mas, inversamente, isso pode atrasar o TSAB para DAB. Além disso, dependendo da condição, o tratamento (por exemplo, corticosteroides, agentes imunossupressores, biológicos ou antibióticos) pode estar associado a mais riscos ou efeitos colaterais do que o tratamento com TSAB, e as investigações podem ser mais invasivas e caras.
Os pacientes com doença de Crohn com diarreia contínua têm uma alta taxa de DAB. Esses pacientes são ainda mais propensos a se beneficiar do tratamento convencional, embora alguns possam se beneficiar do TSAB.
Alguns estudos sugerem que DAB e colite microscópica estão associados, mas provavelmente sejam doenças independentes. O tratamento TSAB pode melhorar os sintomas, mas não melhora a histopatologia. A etiologia da colite microscópica não está bem definida e pode incluir agentes infecciosos, medicamentos ou outras causas em alguns pacientes, que podem exigir outros tratamentos específicos. Outros tratamentos que podem ser benéficos incluem corticosteroides, antibióticos, agentes antidiarreicos ou terapias imunossupressoras.
Pacientes com SBID podem se beneficiar do TSAB, mas a antibioticoterapia é o padrão recomendado. A etiologia da SBID é muito complexa e pode envolver alteração na microbiota de proteção intestinal, alterações anatômicas ou distúrbios da motilidade. Pacientes com SBID requerem tratamento da doença de base, bem como suporte nutricional.
Embora haja poucas evidências para orientar as decisões terapêuticas em pacientes com comorbidades, os ABs podem não ser a única causa dos sintomas. Embora alguns pacientes respondam ao TSAB para DAB, outros podem não responder, ou podem ter outros sintomas além da diarreia que, portanto, não se beneficiarão do TSAB. Assim, é prudente individualizar a terapia e abordar outras causas corretivas dos sintomas gastrointestinais, com a ordem da terapia guiada pela gravidade de cada condição.
Em pacientes com DAB, sugere-se usar a colestiramina para indução de resposta clínica, deixando os outros agentes TSAB (colesevelam ou colestipol) para os pacientes intolerantes a colestiramina.
Comece com 1 envelope (equivalente a 4 g de colestiramina anidra) diluída em 60 a 90 ml de água ou outros líquidos pela manhã e à noite, junto às duas principais refeições. Após uma ou duas semanas, caso a melhora não seja significativa, pode-se aumentar a dose para 8 g de colestiramina em 120 a 180 ml de líquido pela manhã e à noite. Embora o proposto seja de duas vezes por dia, colestiramina pode ser administrado em 1 a 6 doses ao dia (máximo de 24 g/dia).
Após preparo, a suspensão deve ser mantida em repouso por 1 a 2 minutos para hidratação adequada, em seguida mexer até obter uma suspensão homogênea e ingerir. Após a ingestão, adicionar mais água ao copo e ingerir, para assegurar a administração completa da dose.
A dose de colestipol é iniciada com 1g duas vezes ao dia, com aumento de 1 g/d em dias alternados.
Em pacientes com DAB recebendo TSAB empírico, a titulação gradual da dose diária deve ser usada para minimizar os efeitos colaterais.
O intuitivo de ajustar gradualmente a medicação é para maximizar o alívio dos sintomas e minimizar os efeitos colaterais. Isso é particularmente relevante com TSAB por causa da alta frequência de efeitos colaterais e intolerância.
Em pacientes com DAB que respondem a TSAB, sugere-se que seja tentada a dosagem intermitente sob demanda.
As evidências sugerem que alguns pacientes com DAB precisarão de dosagem diária regular, enquanto outros podem ser capazes de descontinuar completamente ou usar terapia sob demanda para controle dos sintomas. A dose ou frequência da TSAB necessária para controlar os sintomas pode depender da gravidade dos sintomas, das causas subjacentes do DAB ou da presença de outras doenças associadas (por exemplo, gastroenterite e infecção por Clostridium difficile). A necessidade de TSAB também pode ser afetada pelo uso de medicamentos que causam constipação, que podem reduzir a necessidade de TSAB, ou por medicamentos que causam diarreia, que podem aumentar a necessidade de TSAB.
O uso de TSAB a longo prazo deve equilibrar a taxa potencialmente alta de recidiva da diarreia com a alta taxa de eventos adversos, palatabilidade ruim e incerteza sobre os danos a longo prazo (por exemplo, má absorção de gordura e vitaminas). Portanto, sugere-se que, durante a terapia de longo prazo em andamento, a terapia intermitente sob demanda deve ser tentada para minimizar a exposição ao TSAB, encorajar a adesão e minimizar os custos.
Em pacientes com doença de Crohn com extenso envolvimento ileal ou ressecção extensa, as evidências apontam contra o uso da TSAB.
Não está claro quão extensa é necessária uma ressecção para produzir consequências negativas que melhorem com o TSAB. Nos relatos de caso, o risco de esteatorreia foi aumentado em pacientes com ressecções maiores que 100 cm.
Embora haja poucos relatos de consequências adversas do uso da TSAB em pacientes com extensa ressecção ileal, concluiu-se que o risco de esteatorreia torna prudente errar pelo excesso de cautela e evitar TSAB neste grupo de pacientes. Além disso, existe a preocupação de que esses pacientes possam ter doença inflamatória extensa que deve ser identificada e tratada com abordagens anti-inflamatórias em vez de TSAB. No entanto, em alguns casos, os benefícios podem superar os riscos e os pacientes devem ser avaliados caso a caso.
Em pacientes com DAB que são incapazes de tolerar a TSAB, sugere-se o uso de agentes antidiarreicos alternativos em vez de nenhum tratamento para terapia sintomática de longo prazo.
Alguns pacientes podem se beneficiar com a loperamida (2 mg duas vezes ao dia), alinhado ao seu baixo custo e perfil de segurança relativamente bom.
Em pacientes com DAB e sintomas recorrentes ou de piora, apesar de TSAB estável, deve ser realizada uma reavaliação diagnóstica.
Outros diagnósticos são comuns em pacientes com DAB, e um diagnóstico de DAB é visto com frequência em pacientes com outras doenças. Assim, alguns pacientes podem precisar de tratamentos específicos para outras causas de diarreia crônica.
As intervenções dietéticas com baixo teor de gordura podem melhorar os sintomas gastrointestinais em alguns pacientes. No entanto, a piora repentina dos sintomas não relacionados a mudanças na dieta deve levar a uma reavaliação. O diagnóstico diferencial deve considerar condições como colite microscópica, doença de Crohn, doença celíaca, SBID e doença intestinal funcional. As estratégias em pacientes com piora dos sintomas podem incluir o escalonamento da terapia, se necessário, bem como outros exames, como exames de fezes para etiologias infecciosas, exames de sangue, colonoscopia, testes de hidrogênio respiratório, conforme determinado pela causa subjacente de DAB, e a história do paciente, fatores de risco e sintomas.
Em pacientes que estão sendo considerados para TSAB, uma revisão de medicamentos simultâneos deve ser conduzida para minimizar o potencial de interações medicamentosas.
Os agentes TSAB podem ligar-se a outros medicamentos administrados concomitantemente, o que requer a separação da administração para minimizar o risco de absorção reduzida do medicamento concomitante. Recomenda-se que, quando uma interação medicamentosa não pode ser excluída, os pacientes devem tomar outros medicamentos pelo menos 1 hora antes ou 4 a 6 horas após o TSAB.
Exemplos de alguns medicamentos que podem interagir quando coadministrados com colestiramina ou colestipol incluem preparações da tireoide, varfarina, hidroclorotiazida, furosemida, fenobarbital, tetraciclina, digoxina e medicamentos contendo estrogênio
Em pacientes recebendo terapia de manutenção de longo prazo com TSAB, o grupo de consenso não pôde fazer uma recomendação a favor ou contra a medição dos níveis de vitamina solúvel em gordura no início do estudo e anualmente a partir de então.
A colestiramina e o colestipol são considerados o tratamento de primeira linha para DABs; no entanto, a palatabilidade resulta em baixa adesão do paciente. Vários estudos abertos demonstraram recentemente a eficácia desses sequestrantes de ABs em pacientes com SII-D, especialmente aqueles com evidência de MABs.
Alternativas estão sendo testadas. Colesevelam (1,875 g, duas vezes ao dia) em comparação com o placebo, aumentou a consistência das fezes.
Em pacientes com DABs tipo 1 ou tipo 3, sugere-se o uso de tratamentos para causas remediáveis (por exemplo, doença de Crohn, colite microscópica, SBID) além do tratamento para DABs para indução de resposta clínica.
Tratamentos específicos para comorbidades que podem causar diarreia (por exemplo, doença de Crohn, colite microscópica, SBID) podem controlar a diarreia e outros sintomas, mas, inversamente, isso pode atrasar o TSAB para DAB. Além disso, dependendo da condição, o tratamento (por exemplo, corticosteroides, agentes imunossupressores, biológicos ou antibióticos) pode estar associado a mais riscos ou efeitos colaterais do que o tratamento com TSAB, e as investigações podem ser mais invasivas e caras.
Os pacientes com doença de Crohn com diarreia contínua têm uma alta taxa de DAB. Esses pacientes são ainda mais propensos a se beneficiar do tratamento convencional, embora alguns possam se beneficiar do TSAB.
Alguns estudos sugerem que DAB e colite microscópica estão associados, mas provavelmente sejam doenças independentes. O tratamento TSAB pode melhorar os sintomas, mas não melhora a histopatologia. A etiologia da colite microscópica não está bem definida e pode incluir agentes infecciosos, medicamentos ou outras causas em alguns pacientes, que podem exigir outros tratamentos específicos. Outros tratamentos que podem ser benéficos incluem corticosteroides, antibióticos, agentes antidiarreicos ou terapias imunossupressoras.
Pacientes com SBID podem se beneficiar do TSAB, mas a antibioticoterapia é o padrão recomendado. A etiologia da SBID é muito complexa e pode envolver alteração na microbiota de proteção intestinal, alterações anatômicas ou distúrbios da motilidade. Pacientes com SBID requerem tratamento da doença de base, bem como suporte nutricional.
Embora haja poucas evidências para orientar as decisões terapêuticas em pacientes com comorbidades, os ABs podem não ser a única causa dos sintomas. Embora alguns pacientes respondam ao TSAB para DAB, outros podem não responder, ou podem ter outros sintomas além da diarreia que, portanto, não se beneficiarão do TSAB. Assim, é prudente individualizar a terapia e abordar outras causas corretivas dos sintomas gastrointestinais, com a ordem da terapia guiada pela gravidade de cada condição.
Em pacientes com DAB, sugere-se usar a colestiramina para indução de resposta clínica, deixando os outros agentes TSAB (colesevelam ou colestipol) para os pacientes intolerantes a colestiramina.
Comece com 1 envelope (equivalente a 4 g de colestiramina anidra) diluída em 60 a 90 ml de água ou outros líquidos pela manhã e à noite, junto às duas principais refeições. Após uma ou duas semanas, caso a melhora não seja significativa, pode-se aumentar a dose para 8 g de colestiramina em 120 a 180 ml de líquido pela manhã e à noite. Embora o proposto seja de duas vezes por dia, colestiramina pode ser administrado em 1 a 6 doses ao dia (máximo de 24 g/dia).
Após preparo, a suspensão deve ser mantida em repouso por 1 a 2 minutos para hidratação adequada, em seguida mexer até obter uma suspensão homogênea e ingerir. Após a ingestão, adicionar mais água ao copo e ingerir, para assegurar a administração completa da dose.
A dose de colestipol é iniciada com 1g duas vezes ao dia, com aumento de 1 g/d em dias alternados.
Em pacientes com DAB recebendo TSAB empírico, a titulação gradual da dose diária deve ser usada para minimizar os efeitos colaterais.
O intuitivo de ajustar gradualmente a medicação é para maximizar o alívio dos sintomas e minimizar os efeitos colaterais. Isso é particularmente relevante com TSAB por causa da alta frequência de efeitos colaterais e intolerância.
Em pacientes com DAB que respondem a TSAB, sugere-se que seja tentada a dosagem intermitente sob demanda.
As evidências sugerem que alguns pacientes com DAB precisarão de dosagem diária regular, enquanto outros podem ser capazes de descontinuar completamente ou usar terapia sob demanda para controle dos sintomas. A dose ou frequência da TSAB necessária para controlar os sintomas pode depender da gravidade dos sintomas, das causas subjacentes do DAB ou da presença de outras doenças associadas (por exemplo, gastroenterite e infecção por Clostridium difficile). A necessidade de TSAB também pode ser afetada pelo uso de medicamentos que causam constipação, que podem reduzir a necessidade de TSAB, ou por medicamentos que causam diarreia, que podem aumentar a necessidade de TSAB.
O uso de TSAB a longo prazo deve equilibrar a taxa potencialmente alta de recidiva da diarreia com a alta taxa de eventos adversos, palatabilidade ruim e incerteza sobre os danos a longo prazo (por exemplo, má absorção de gordura e vitaminas). Portanto, sugere-se que, durante a terapia de longo prazo em andamento, a terapia intermitente sob demanda deve ser tentada para minimizar a exposição ao TSAB, encorajar a adesão e minimizar os custos.
Em pacientes com doença de Crohn com extenso envolvimento ileal ou ressecção extensa, as evidências apontam contra o uso da TSAB.
Não está claro quão extensa é necessária uma ressecção para produzir consequências negativas que melhorem com o TSAB. Nos relatos de caso, o risco de esteatorreia foi aumentado em pacientes com ressecções maiores que 100 cm.
Embora haja poucos relatos de consequências adversas do uso da TSAB em pacientes com extensa ressecção ileal, concluiu-se que o risco de esteatorreia torna prudente errar pelo excesso de cautela e evitar TSAB neste grupo de pacientes. Além disso, existe a preocupação de que esses pacientes possam ter doença inflamatória extensa que deve ser identificada e tratada com abordagens anti-inflamatórias em vez de TSAB. No entanto, em alguns casos, os benefícios podem superar os riscos e os pacientes devem ser avaliados caso a caso.
Em pacientes com DAB que são incapazes de tolerar a TSAB, sugere-se o uso de agentes antidiarreicos alternativos em vez de nenhum tratamento para terapia sintomática de longo prazo.
Alguns pacientes podem se beneficiar com a loperamida (2 mg duas vezes ao dia), alinhado ao seu baixo custo e perfil de segurança relativamente bom.
Em pacientes com DAB e sintomas recorrentes ou de piora, apesar de TSAB estável, deve ser realizada uma reavaliação diagnóstica.
Outros diagnósticos são comuns em pacientes com DAB, e um diagnóstico de DAB é visto com frequência em pacientes com outras doenças. Assim, alguns pacientes podem precisar de tratamentos específicos para outras causas de diarreia crônica.
As intervenções dietéticas com baixo teor de gordura podem melhorar os sintomas gastrointestinais em alguns pacientes. No entanto, a piora repentina dos sintomas não relacionados a mudanças na dieta deve levar a uma reavaliação. O diagnóstico diferencial deve considerar condições como colite microscópica, doença de Crohn, doença celíaca, SBID e doença intestinal funcional. As estratégias em pacientes com piora dos sintomas podem incluir o escalonamento da terapia, se necessário, bem como outros exames, como exames de fezes para etiologias infecciosas, exames de sangue, colonoscopia, testes de hidrogênio respiratório, conforme determinado pela causa subjacente de DAB, e a história do paciente, fatores de risco e sintomas.
Em pacientes que estão sendo considerados para TSAB, uma revisão de medicamentos simultâneos deve ser conduzida para minimizar o potencial de interações medicamentosas.
Os agentes TSAB podem ligar-se a outros medicamentos administrados concomitantemente, o que requer a separação da administração para minimizar o risco de absorção reduzida do medicamento concomitante. Recomenda-se que, quando uma interação medicamentosa não pode ser excluída, os pacientes devem tomar outros medicamentos pelo menos 1 hora antes ou 4 a 6 horas após o TSAB.
Exemplos de alguns medicamentos que podem interagir quando coadministrados com colestiramina ou colestipol incluem preparações da tireoide, varfarina, hidroclorotiazida, furosemida, fenobarbital, tetraciclina, digoxina e medicamentos contendo estrogênio
Em pacientes recebendo terapia de manutenção de longo prazo com TSAB, o grupo de consenso não pôde fazer uma recomendação a favor ou contra a medição dos níveis de vitamina solúvel em gordura no início do estudo e anualmente a partir de então.
Isenção de responsabilidade
As informações contidas neste artigo são apenas para fins educacionais e não devem ser usadas para diagnóstico ou para orientar o tratamento sem o parecer de um profissional de saúde. Qualquer leitor que está preocupado com sua saúde deve entrar em contato com um médico para aconselhamento.
As informações contidas neste artigo são apenas para fins educacionais e não devem ser usadas para diagnóstico ou para orientar o tratamento sem o parecer de um profissional de saúde. Qualquer leitor que está preocupado com sua saúde deve entrar em contato com um médico para aconselhamento.