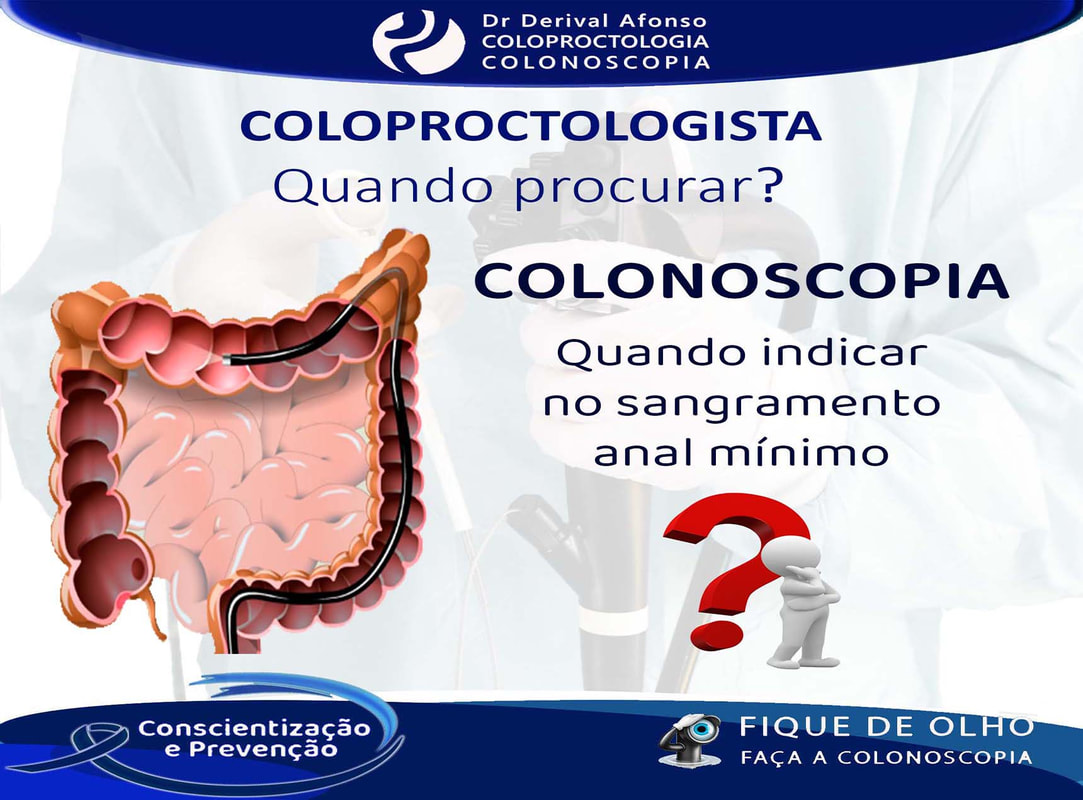
SANGRAMENTO ANAL
O sangramento anal há muito é aceito como um importante sinal de alerta de câncer de intestino, mas o câncer não é a causa mais provável. O sangue pode ser rosa, vermelho brilhante, preto ou oculto. Pode ser notado no papel higiênico, no vaso sanitário ou em ambos. Nenhuma dessas manifestações de sangramento anal é específica da localização ou tipo de doença; assim, é importante manter a mente aberta.
Hematoquezia é o nome dado à presença de sangue vivo em pequena ou moderada quantidade, que fica envolto às fezes, pinga no vaso sanitário ou no papel higiênico e só aparece quando o paciente evacua. A hematoquezia é um sinal típico dos sangramentos digestivos mais baixos, sigmoide, reto e ânus.
Hematoquezia é o nome dado à presença de sangue vivo em pequena ou moderada quantidade, que fica envolto às fezes, pinga no vaso sanitário ou no papel higiênico e só aparece quando o paciente evacua. A hematoquezia é um sinal típico dos sangramentos digestivos mais baixos, sigmoide, reto e ânus.
|
É importante olhar o papel higiênico após secar a região anal. Lembre-se que a higiene da região anal após evacuar deve ser realizada com a ducha higiênica sob baixa pressão, sendo o lenço umedecido ou o papel higiênico molhado opção na falta da ducha.
A evacuação forçada de fezes ressecadas é a principal causa da presença de sangue vivo no papel higiênico, quando normalmente está associado a certo ardor ou mesmo dor anal leve. Nestes casos, geralmente, o próprio paciente relaciona o sangue com as fezes endurecidas. |
A presença de sangue vivo apenas no papel higiênico é típica das doenças da região perianal ou do canal anal como: hemorroidas, fissuras, úlceras, IST (HPV e sífilis) e câncer.
No entanto, mesmo que o sangue vivo no papel higiênica seja frequente e com baixíssimo risco de câncer de intestino, não deve ser ignorado.
A consulta com o coloproctologista é recomendada em todos os casos, mas é essencial na presença de dor, inchaço ou nódulo anal, persiste por mais de uma semana e em todas as pessoas com mais de 40 anos.
No entanto, mesmo que o sangue vivo no papel higiênica seja frequente e com baixíssimo risco de câncer de intestino, não deve ser ignorado.
A consulta com o coloproctologista é recomendada em todos os casos, mas é essencial na presença de dor, inchaço ou nódulo anal, persiste por mais de uma semana e em todas as pessoas com mais de 40 anos.
|
É importante olhar o vaso sanitário após evacuar para observar a forma das fezes e se existe sangue. A presença de algumas gotas de sangue no vaso sanitário ou pequenas quantidades de sangue na superfície das fezes caracteriza o sangramento anal mínimo e sugere uma lesão próxima do canal anal.
As etiologias benignas são comuns e parecem representar 90% ou mais de todos os episódios de sangramento anal mínimo. A verdadeira proporção de etiologias benignas pode ser ainda maior, já que muitos jovens com sangramento anal mínimo nunca procuram atendimento. No entanto, o sangramento anal mínimo também é um sintoma comum de apresentação de diagnósticos graves, como o câncer de reto e sigmoide. |
O sangramento anal vermelho brilhante mínimo ocorre em aproximadamente 15% dos adultos e pode ser ainda mais comum em adultos mais jovens, que podem ter menos probabilidade de procurar consulta médica para esse problema.
A causa específica do sangramento anal mínimo é muitas vezes difícil de determinar porque múltiplas lesões potencialmente culpáveis podem ser encontradas no exame proctológico em um paciente. Somente quando se testemunha que uma lesão está sangrando ativamente, ela pode ser definitivamente considerada a causa do sangramento.
O sangramento anal mínimo pode ocorrer tanto nas doenças do canal anal (hemorroidas, fissura e câncer) como nas doenças de reto e sigmoide (úlcera, doença inflamatória intestinal, pólipo e câncer).
A avaliação clínica cuidadosa, no entanto, pode não ser confiável tanto para determinar o local do sangramento quanto para descartar patologia significativa. Por exemplo, a presença de hemorroidas ou fissura não exclui um tumor culpado mais proximal, podendo até mascarar o sangramento concomitante de uma lesão neoplásica precoce. Portanto, a consulta com o coloproctologista é recomendada em todos os casos para determinar a necessidade da colonoscopia.
A causa específica do sangramento anal mínimo é muitas vezes difícil de determinar porque múltiplas lesões potencialmente culpáveis podem ser encontradas no exame proctológico em um paciente. Somente quando se testemunha que uma lesão está sangrando ativamente, ela pode ser definitivamente considerada a causa do sangramento.
O sangramento anal mínimo pode ocorrer tanto nas doenças do canal anal (hemorroidas, fissura e câncer) como nas doenças de reto e sigmoide (úlcera, doença inflamatória intestinal, pólipo e câncer).
A avaliação clínica cuidadosa, no entanto, pode não ser confiável tanto para determinar o local do sangramento quanto para descartar patologia significativa. Por exemplo, a presença de hemorroidas ou fissura não exclui um tumor culpado mais proximal, podendo até mascarar o sangramento concomitante de uma lesão neoplásica precoce. Portanto, a consulta com o coloproctologista é recomendada em todos os casos para determinar a necessidade da colonoscopia.
|
O objetivo da avaliação do coloproctologista nos pacientes com sangramento anal mínimo é identificar aqueles que apresentam risco de uma causa grave e que, portanto, necessitam da colonoscopia.
Muitos pacientes que apresentam sangramento anal mínimo têm idade de rastreamento do câncer de intestino (>45 anos), mas ainda não realizaram a colonoscopia. Nos pacientes com menos de 45 anos a realização da colonoscopia dependerá da combinação do risco pessoal para o câncer de intestino com a história clínica e o exame proctológico. |
A presença de manchas de sangue no papel higiênico ou sangue pingando no piso do banheiro após a evacuação sugerem doença anorretal como causa do sangramento anal mínimo.
A dor anal durante ou após a evacuação geralmente ocorre devido a fissuras anais, mas também pode estar presente no carcinoma retal e causa infecciosas, como herpes e, portanto, não é útil para distinguir doenças benignas de doenças graves.
Sintomas sistêmicos como sudorese noturna, febre ou perda de peso sugerem malignidade ou infecção ou inflamação crônica; diarreia precedendo ou acompanhando o sangramento sugere colite; tenesmo pode estar presente na inflamação do reto; e dor abdominal indica um processo que pode incluir, mas não está limitado ao reto. A mudança na frequência ou calibre das fezes é sugestiva de câncer de intestino. Nesses casos a colonoscopia está indicada.
Uma história prévia de câncer ou pólipos intestinais ou de doença inflamatória intestinal é importante porque esses pacientes têm risco aumentado de câncer de intestino. A radioterapia pélvica pode causar proctite por radiação que ocorre dois a três anos após a terapia.
A idade é um importante fator de risco para o câncer de intestino. É um diagnóstico pouco frequente antes dos 40 anos, aumenta significativamente após os 40 anos com aumento progressivo a cada década subsequente.
A história familiar deve incluir não apenas uma história pessoal de câncer colorretal, mas também a história familiar de pólipos e câncer intestinais.
A dor anal durante ou após a evacuação geralmente ocorre devido a fissuras anais, mas também pode estar presente no carcinoma retal e causa infecciosas, como herpes e, portanto, não é útil para distinguir doenças benignas de doenças graves.
Sintomas sistêmicos como sudorese noturna, febre ou perda de peso sugerem malignidade ou infecção ou inflamação crônica; diarreia precedendo ou acompanhando o sangramento sugere colite; tenesmo pode estar presente na inflamação do reto; e dor abdominal indica um processo que pode incluir, mas não está limitado ao reto. A mudança na frequência ou calibre das fezes é sugestiva de câncer de intestino. Nesses casos a colonoscopia está indicada.
Uma história prévia de câncer ou pólipos intestinais ou de doença inflamatória intestinal é importante porque esses pacientes têm risco aumentado de câncer de intestino. A radioterapia pélvica pode causar proctite por radiação que ocorre dois a três anos após a terapia.
A idade é um importante fator de risco para o câncer de intestino. É um diagnóstico pouco frequente antes dos 40 anos, aumenta significativamente após os 40 anos com aumento progressivo a cada década subsequente.
A história familiar deve incluir não apenas uma história pessoal de câncer colorretal, mas também a história familiar de pólipos e câncer intestinais.
|
Pacientes com sangramento anal mínimo com as seguintes características adicionais ou fatores de risco devem ser submetidos a exames adicionais, independentemente da idade:
● Pacientes com melena (fezes pretas), sangue vermelho escuro ou alterações dos sinais vitais (queda da pressão arterial, aumento da frequência cardíaca e palidez com sudorese) devem ser avaliados primeiro quanto à doença gastroduodenal. Mesmo que uma fonte anorretal seja considerada possível, esses pacientes têm maior probabilidade de ter lesões colônicas proximais do que distais e devem ser submetidos à colonoscopia após investigações do trato gastrointestinal superior. |
● Pacientes com sintomas sugestivos de malignidade, como sintomas constitucionais, anemia ou alteração na frequência, calibre ou consistência das fezes, devem ser submetidos à colonoscopia.
● Sabe-se que pacientes com sangue oculto nas fezes positivo obtêm benefício na mortalidade por câncer de intestino com a realização da colonoscopia. Hemorroidas não afetam a prevalência de exames de sangue oculto positivos.
● Pacientes com história familiar sugestiva de polipose familiar ou síndromes hereditárias de câncer de intestino sem polipose que apresentam sangramento retal devem ser investigados com colonoscopia.
● Pacientes com idade igual ou superior a 45 anos a colonoscopia é o exame de primeira escolha. O rastreamento do câncer de intestino é recomendado para pacientes com "risco médio" a partir dos 45 anos de idade. Por essas razões, pacientes com 45 anos ou mais com sangramento anal mínimo devem ser submetidos à colonoscopia independentemente da presença ou ausência de patologia anorretal identificada no exame clínico.
● Pacientes com uma colonoscopia normal de alta qualidade (preparo de cólon adequado e com o ceco visualizado) nos dois anos anteriores não tiveram tempo suficiente para desenvolver uma neoplasia clinicamente importante, e investigações mais limitadas, como a retossigmoidoscopia, podem ser consideradas sem reinvestigar todo o cólon.
● Pacientes com sangramento anal mínimo com menos de 45 anos têm baixo risco de câncer de intestino. Assim, uma avaliação adicional não é necessária se a apresentação e a história não sugerirem um risco aumentado de câncer e uma fonte potencial de sangramento (como hemorroidas ou fissura anal) for identificada na consulta. Se nenhuma fonte potencial de sangramento for identificada, esses pacientes devem ser submetidos à colonoscopia; não há dados de alta qualidade para informar a abordagem, e outras decisões de testes devem ser tomadas com base na tomada de decisões clínicas compartilhadas.
● Sabe-se que pacientes com sangue oculto nas fezes positivo obtêm benefício na mortalidade por câncer de intestino com a realização da colonoscopia. Hemorroidas não afetam a prevalência de exames de sangue oculto positivos.
● Pacientes com história familiar sugestiva de polipose familiar ou síndromes hereditárias de câncer de intestino sem polipose que apresentam sangramento retal devem ser investigados com colonoscopia.
● Pacientes com idade igual ou superior a 45 anos a colonoscopia é o exame de primeira escolha. O rastreamento do câncer de intestino é recomendado para pacientes com "risco médio" a partir dos 45 anos de idade. Por essas razões, pacientes com 45 anos ou mais com sangramento anal mínimo devem ser submetidos à colonoscopia independentemente da presença ou ausência de patologia anorretal identificada no exame clínico.
● Pacientes com uma colonoscopia normal de alta qualidade (preparo de cólon adequado e com o ceco visualizado) nos dois anos anteriores não tiveram tempo suficiente para desenvolver uma neoplasia clinicamente importante, e investigações mais limitadas, como a retossigmoidoscopia, podem ser consideradas sem reinvestigar todo o cólon.
● Pacientes com sangramento anal mínimo com menos de 45 anos têm baixo risco de câncer de intestino. Assim, uma avaliação adicional não é necessária se a apresentação e a história não sugerirem um risco aumentado de câncer e uma fonte potencial de sangramento (como hemorroidas ou fissura anal) for identificada na consulta. Se nenhuma fonte potencial de sangramento for identificada, esses pacientes devem ser submetidos à colonoscopia; não há dados de alta qualidade para informar a abordagem, e outras decisões de testes devem ser tomadas com base na tomada de decisões clínicas compartilhadas.
|
Os defensores da colonoscopia para avaliar o sangramento anal mínimo citam preocupações de que os pacientes possam ter lesões proximais fora do alcance da retossigmoidoscopia flexível. A principal desvantagem da retossigmoidoscopia flexível é a necessidade potencial de uma colonoscopia se uma fonte de sangramento não for encontrada ou se um pólipo adenomatoso distal for encontrado, expondo assim o paciente a dois procedimentos endoscópicos.
A Sociedade Americana de Endoscopia Gastrointestinal sugere que para indivíduos saudáveis com menos de 40 anos com sangramento anal mínimo pode ser suficiente o toque retal, a anuscopia e a retossigmoidoscopia flexível. |
No entanto, as diretrizes recomendam a colonoscopia para todos os pacientes para os quais:
Essas são as únicas recomendações de consenso, até onde sabemos, que abordam especificamente o sangramento anal mínimo.
Uma vez que a maioria dos autores concorda que a colonoscopia é o exame de primeira escolha em pacientes com 45 anos ou mais independentemente da presença ou ausência de patologia anorretal identificada, uma vez que as recomendações para rastreamento de câncer de intestino em pacientes com “risco médio” começam aos 45 anos.
- Quando uma fonte de sangramento anorretal não é encontrada na avaliação inicial.
- Para pacientes com 45 anos ou mais.
- Para pacientes que apresentam outros sintomas, como anemia por deficiência de ferro, fatores de risco para câncer de intestino ou sintomas de alarme.
Essas são as únicas recomendações de consenso, até onde sabemos, que abordam especificamente o sangramento anal mínimo.
Uma vez que a maioria dos autores concorda que a colonoscopia é o exame de primeira escolha em pacientes com 45 anos ou mais independentemente da presença ou ausência de patologia anorretal identificada, uma vez que as recomendações para rastreamento de câncer de intestino em pacientes com “risco médio” começam aos 45 anos.
|
O sangramento anal mínimo persistente pode exigir um manejo um pouco diferente do descrito anteriormente. No entanto, alguns estudos sugeriram que uma duração mais longa do sangramento está associada a um menor risco de câncer.
No entanto, na ausência de dados definitivos ou consenso de especialistas, e dada a possibilidade de que um paciente com hemorroidas ou fissura anal também possa desenvolver patologia mais grave, sugerimos uma estratégia cautelosa: |
- Os pacientes que continuam a eliminar sangue após a identificação e tratamento definitivo de uma lesão anorretal geralmente devem ser submetidos à colonoscopia pelo menos uma vez durante a avaliação para garantir que uma lesão proximal adicional ou concomitante não tenha sido perdida.
- Pacientes com sangramento anal mínimo recorrente devem ser reavaliados periodicamente quanto a qualquer mudança nos sintomas ou qualquer desenvolvimento de novos "sinais de alerta" que exijam investigação adicional.
- Pacientes com mais de 45 anos de idade com sangramento persistente de uma causa anal documentada devem ser reavaliados pelo menos uma vez por ano quanto a mudanças nos sintomas ou o desenvolvimento de anemia ou deficiência de ferro que pode levar à necessidade de repetir a colonoscopia.
- Na ausência de anemia ou alteração nos sintomas, os pacientes de risco médio (que de outra forma seriam candidatos à triagem por colonoscopia a cada 7 anos pelas diretrizes) podem ser considerados para uma vigilância mais rigorosa com colonoscopias tão frequentes quanto a cada cinco anos, dependendo da preferência do paciente e a qualidade das avaliações colonoscópicas anteriores.