PSEUDOESTRANGULAMENTO HEMORROIDÁRIO
O prolapso súbito das hemorroidas internas, se não for reduzido espontaneamente ou manualmente, pode causar o estrangulamento hemorroidário porque a pressão da contração do esfíncter anal sobre os mamilos causa redução do fluxo venoso causando estase venosa, extravasamento de líquido e consequente edema.
Definição do pseudoestrangulamento hemorroidário
Fisiopatologia do pseudoestrangulamento hemorroidário
Diagnóstico do pseudoestrangulamento das hemorroidas internas
História natural do pseudoestrangulamento das hemorroidas internas
Tratamento conservador das hemorroidas internas estranguladas
Tratamento cirúrgico das hemorroidas internas estranguladas
Complicações pós-operatórias das hemorroidas internas estranguladas
Situações especiais das hemorroidas internas estranguladas
Fisiopatologia do pseudoestrangulamento hemorroidário
Diagnóstico do pseudoestrangulamento das hemorroidas internas
História natural do pseudoestrangulamento das hemorroidas internas
Tratamento conservador das hemorroidas internas estranguladas
Tratamento cirúrgico das hemorroidas internas estranguladas
Complicações pós-operatórias das hemorroidas internas estranguladas
Situações especiais das hemorroidas internas estranguladas
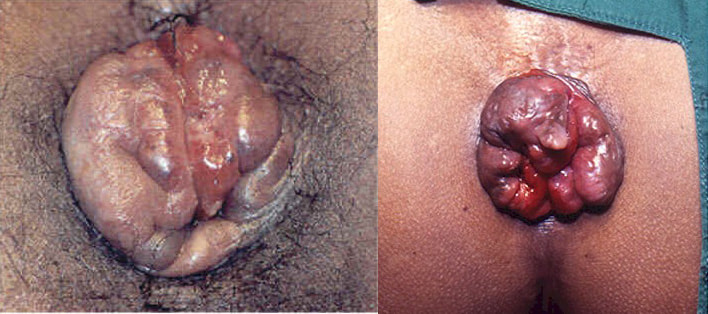
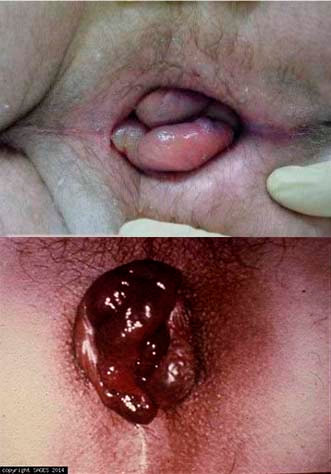
O pseudoestrangulamento hemorroidário nada mais é do que uma crise congestiva intensa dos dois plexos hemorroidários, interno e externo. Às vezes a crise é mais acentuada no plexo interno, outras vezes no externo, mas raramente ocorre em apenas um dos plexos, mas quando ocorre, geralmente é no externo.
|
O pseudoestrangulamento hemorroidário pode se manifestar somente na metade da circunferência anal. Quando compromete os dois plexos hemorroidários, interno e externo, o quadro apresenta-se como um tumor arredondado ou ovoide formado por duas coroas separadas por um sulco. Uma coroa interna, mucosa, arroxeada, irregular, com pequenos sulcos separando os mamilos e uma externa, cutânea, mais lisa e em geral mais volumosa, num tom cinza que varia com a tonalidade da pele do enfermo.
|
O prolapso súbito das hemorroidas internas, se não for reduzido espontaneamente ou manualmente, pode causar o estrangulamento hemorroidário porque a pressão da contração do esfíncter anal sobre os mamilos causa redução do fluxo venoso causando estase venosa, extravasamento de líquido e consequente edema.
As hemorroidas inchadas tornam-se difíceis de reduzir e o processo pode progredir para estágios mais graves, principalmente na tentativa forçada de colocá-las para dentro.
A dor anal do pseudoestrangulamento das hemorroidas internas aumenta ainda mais a contração esfincteriana, o que aumenta ainda mais a pressão sobre os pedículos das hemorroidas prolapsadas e agrava ainda mais o quadro hemorroidário.
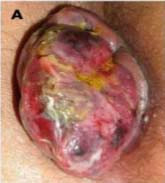
Com a progressão do processo de estrangulamento surge o risco de necrose da mucosa e gangrena, que se apresenta com alterações de cor, dor intensa e drenagem com mau cheiro. Essa apresentação clínica representa uma condição grave que, se não tratada, pode causar complicações fatais.
O prolapso das hemorroidas não costuma causar estrangulamento hemorroidário porque é um processo crônico, mas no caso de esforço súbito (como na constipação aguda ou diarreia), o prolapso pode ocorrer subitamente e, se não for reduzido, pode resultar em estrangulamento.
As hemorroidas inchadas tornam-se difíceis de reduzir e o processo pode progredir para estágios mais graves, principalmente na tentativa forçada de colocá-las para dentro.
A dor anal do pseudoestrangulamento das hemorroidas internas aumenta ainda mais a contração esfincteriana, o que aumenta ainda mais a pressão sobre os pedículos das hemorroidas prolapsadas e agrava ainda mais o quadro hemorroidário.
Com a progressão do processo de estrangulamento surge o risco de necrose da mucosa e gangrena, que se apresenta com alterações de cor, dor intensa e drenagem com mau cheiro. Essa apresentação clínica representa uma condição grave que, se não tratada, pode causar complicações fatais.
O prolapso das hemorroidas não costuma causar estrangulamento hemorroidário porque é um processo crônico, mas no caso de esforço súbito (como na constipação aguda ou diarreia), o prolapso pode ocorrer subitamente e, se não for reduzido, pode resultar em estrangulamento.
|
O desenvolvimento do pseudoestrangulamento hemorroidário ocorre tipicamente em pacientes com história de esforço físico prolongado recente e grande esforço para evacuar fezes ressecadas. As hemorroidas internas estranguladas geralmente aparecem como hemorroidas prolapsadas e inchadas, irredutíveis e dolorosas. Nesses casos, o esfíncter anal espástico comprime os pedículos das hemorroidas internas prolapsadas causando estase venosa e consequente edema e trombose.
É crucial distinguir entre hemorroidas externas trombosadas e hemorroidas internas estranguladas, porque são entidades patológicas separadas que requerem tratamentos diferentes. Se não tratadas, as hemorroidas internas estranguladas podem ser extremamente debilitantes por várias semanas e, em casos raros, complicações graves (ou seja, gangrena) pode ocorrer. |
O diagnóstico de hemorroidas internas estranguladas é feito com base na história clínica, inspeção anal e toque retal. Em alguns casos, é difícil realizar um exame proctológico adequado devido à dor intensa. Os exames instrumentais (por exemplo, ultrassonografia endoanal, anuscopia e retoscopia) são reservados para situações complexas ou quando há suspeita de patologia adicional subjacente em situações agudas.
|
Depois de 3 ou 4 dias, por causa da distensão sofrida, a parte mucosa, menos elástica que a cutânea, apresenta num ou noutro ponto o esfacelo (tecido necrosado de consistência delgada, mucoide, macia e de coloração amarela ou cinza) da mucosa, consequência da isquemia resultante da distensão prolongada. Este esfacelamento atinge apenas a superfície e não o conteúdo do mamilo. É fácil retirá-lo com uma pinça para verificar se o conteúdo do mamilo está intacto. Raramente o mesmo pode ocorrer na coroa cutânea, também limitada à superfície.
|
A fase aguda dura cerca de uma semana, então a dor começa diminuir pela reabsorção do edema e incia-se a formação da escara (placa escura) que pode se romper em mais alguns dias eliminando trombos e líquido avermelhado (seroma). A superfície cruenta cicatriza, pouco a pouco, e os coágulos e o edema são progressivamente reabsorvidos e o volume vai lentamente reduzindo-se até desaparecer em média depois de 30 dias.
Os pacientes que forçam a redução o fazem com grande sofrimento, mas quase que imediatamente o prolapso retorna devido ao componente externo. As manobras de redução, pelo traumatismo brutal e pela falta de assepsia, aumentam a congestão local e podem causar inflamação secundária, agravando a crise. Nunca se formam abscessos senão como consequência das tentativas de redução sem nenhuma assepsia, fazendo-se uso de panos e papéis para introduzir o tumor que é escorregadio pela mucorreia que o reveste. Por maior que seja o volume do pseudoestrangulamento, ma maioria se resolve com o tratamento clínico.
Os pacientes que forçam a redução o fazem com grande sofrimento, mas quase que imediatamente o prolapso retorna devido ao componente externo. As manobras de redução, pelo traumatismo brutal e pela falta de assepsia, aumentam a congestão local e podem causar inflamação secundária, agravando a crise. Nunca se formam abscessos senão como consequência das tentativas de redução sem nenhuma assepsia, fazendo-se uso de panos e papéis para introduzir o tumor que é escorregadio pela mucorreia que o reveste. Por maior que seja o volume do pseudoestrangulamento, ma maioria se resolve com o tratamento clínico.
Quando não são observados sinais de isquemia ou sepse, no caso de apresentação tardia e no caso de recusa cirúrgica do paciente, a abordagem não operatória ainda pode ser uma opção válida, apesar de os estudos sobre os resultados obtidos após a abordagem conservadora serem limitados.
Os tratamentos conservadores incluem redução manual (se adequada, com ou sem analgesia ou sedação endovenosa), repouso no leito, compressas de gelo, banho de assento quente, analgesia, aplicações tópicas calmantes e evitar constipação.
1- Anti-inflamatórios não esteroides (AINEs) e antiespasmódico com analgésico (hioscina com dipirona ou paracetamol) para aliviar a dor e relaxar o esfíncter anal.
2- Na prática clínica o uso de flavonóides, agentes venotônicos, (diosmina + hesperidina) se mostraram úteis na redução do processo inflamatório das tromboses.
3- Os banhos de assento mornos são melhores que os frios.
4- As pomadas e cremes são de pouca utilidade.
5- O repouso é útil, porque facilita fazer os banhos de assento e auxilia na redução do edema.
6- Eliminar o esforço excessivo para evacuar e, assim, reduzir a pressão local.
➤Acréscimo de fibras (isto é, frutas, vegetais, pão integral e cereais) e líquidos na dieta.
➤Laxantes formadores de massa fecal ou osmóticos são úteis no tratamento e prevenção da constipação e ressecamento das fezes.
No caso de uma abordagem conservadora para hemorroidas internas estranguladas, a resolução eventualmente ocorre, mas a taxa de recorrência dos sintomas e a necessidade de realizar uma hemorroidectomia subsequente é alta. Uma abordagem sábia para hemorroidas prolapsadas é tentar reduzir o inchaço por meio da aplicação tópica de agentes hipertônicos (por exemplo, açúcar cristal), a fim de retardar o tratamento cirúrgico para um estágio posterior.
Os tratamentos conservadores incluem redução manual (se adequada, com ou sem analgesia ou sedação endovenosa), repouso no leito, compressas de gelo, banho de assento quente, analgesia, aplicações tópicas calmantes e evitar constipação.
1- Anti-inflamatórios não esteroides (AINEs) e antiespasmódico com analgésico (hioscina com dipirona ou paracetamol) para aliviar a dor e relaxar o esfíncter anal.
2- Na prática clínica o uso de flavonóides, agentes venotônicos, (diosmina + hesperidina) se mostraram úteis na redução do processo inflamatório das tromboses.
3- Os banhos de assento mornos são melhores que os frios.
4- As pomadas e cremes são de pouca utilidade.
5- O repouso é útil, porque facilita fazer os banhos de assento e auxilia na redução do edema.
6- Eliminar o esforço excessivo para evacuar e, assim, reduzir a pressão local.
➤Acréscimo de fibras (isto é, frutas, vegetais, pão integral e cereais) e líquidos na dieta.
➤Laxantes formadores de massa fecal ou osmóticos são úteis no tratamento e prevenção da constipação e ressecamento das fezes.
No caso de uma abordagem conservadora para hemorroidas internas estranguladas, a resolução eventualmente ocorre, mas a taxa de recorrência dos sintomas e a necessidade de realizar uma hemorroidectomia subsequente é alta. Uma abordagem sábia para hemorroidas prolapsadas é tentar reduzir o inchaço por meio da aplicação tópica de agentes hipertônicos (por exemplo, açúcar cristal), a fim de retardar o tratamento cirúrgico para um estágio posterior.
Quando as medidas locais falham, ou quando sinais de complicações são observados, o tratamento cirúrgico é necessário. O tratamento deve ser realizado por cirurgiões experientes e pode ser desafiador.
As evidências de que a cirurgia precoce pode encurtar a duração dos sintomas em várias semanas convenceram muitos autores a indicarem a hemorroidectomia em hemorroidas internas estranguladas. Em casos selecionados, a superioridade da cirurgia sobre a conduta conservadora é óbvia: reduz o tempo dos sintomas, não tem diferenças significativas nas complicações pós-operatórias e os resultados a longo prazo são semelhantes quando comparado com tratamento cirúrgico eletivo.
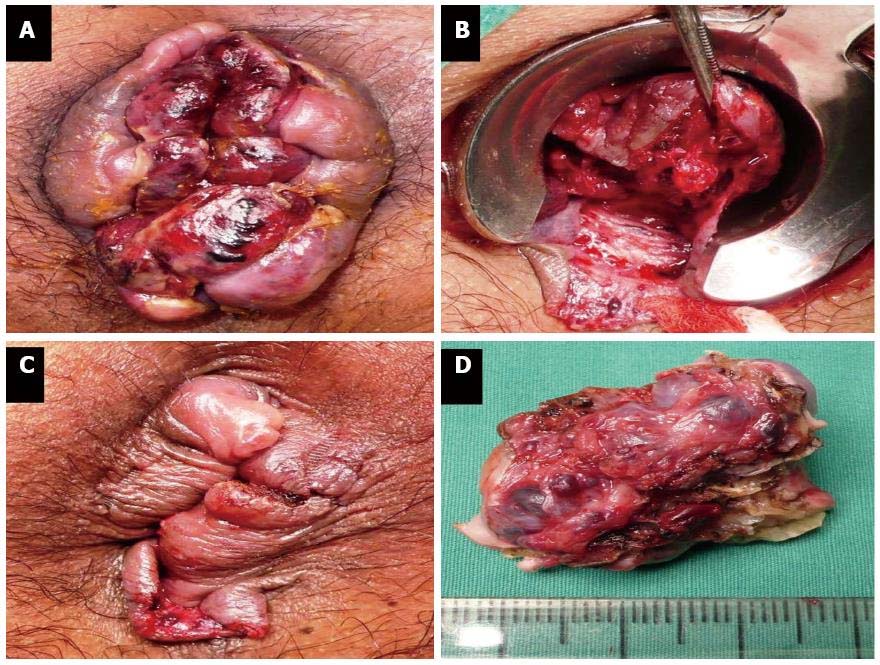
Na hemorroidectomia aberta de urgência, é difícil determinar quanto tecido deve ser removido, porque as estruturas estão edemaciadas e inflamadas, e a anatomia pode estar distorcida. Procedimentos excessivamente agressivos alcançam menor risco de recorrência, mas trazem maiores riscos de estenose anal. No caso de hemorroidas estranguladas agudas, pode ser difícil identificar o limite do esfíncter anal, e uma lesão do esfíncter pode ocorrer inadvertidamente durante a operação.
Portanto, em emergências, a experiência do cirurgião é de fundamental importância na identificação dos planos cirúrgicos corretos e na seleção da quantidade de tecido a ser removida (para reduzir a recidiva), a fim de obter os melhores resultados, preservando pontes mucosas adequadas e sem danificar os esfíncteres (para evitar estenose e preservar a continência).
As evidências de que a cirurgia precoce pode encurtar a duração dos sintomas em várias semanas convenceram muitos autores a indicarem a hemorroidectomia em hemorroidas internas estranguladas. Em casos selecionados, a superioridade da cirurgia sobre a conduta conservadora é óbvia: reduz o tempo dos sintomas, não tem diferenças significativas nas complicações pós-operatórias e os resultados a longo prazo são semelhantes quando comparado com tratamento cirúrgico eletivo.
Na hemorroidectomia aberta de urgência, é difícil determinar quanto tecido deve ser removido, porque as estruturas estão edemaciadas e inflamadas, e a anatomia pode estar distorcida. Procedimentos excessivamente agressivos alcançam menor risco de recorrência, mas trazem maiores riscos de estenose anal. No caso de hemorroidas estranguladas agudas, pode ser difícil identificar o limite do esfíncter anal, e uma lesão do esfíncter pode ocorrer inadvertidamente durante a operação.
Portanto, em emergências, a experiência do cirurgião é de fundamental importância na identificação dos planos cirúrgicos corretos e na seleção da quantidade de tecido a ser removida (para reduzir a recidiva), a fim de obter os melhores resultados, preservando pontes mucosas adequadas e sem danificar os esfíncteres (para evitar estenose e preservar a continência).
|
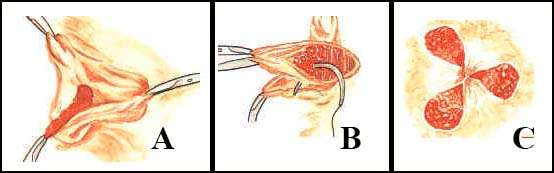
Os procedimentos de Ferguson e Milligan-Morgan são as técnicas operatórias mais adotadas em hemorroidas internas estranguladas em todo o mundo. No caso de apresentação aguda, é desejável operar dentro de 72 horas. Após esse intervalo de tempo, iniciar ou manter as medidas conservadoras são uma boa opção se os sintomas estiverem melhorando.
|
Técnica Aberta - hemorroidectomia aberta (Milligan-Morgan)
É a mais consagrada e atualmente utilizada. As feridas resultantes da retirada cirúrgica das hemorroidas são deixadas abertas para cicatrizar por segunda intenção, o que ocorre geralmente em 30 a 45 dias.
É a mais consagrada e atualmente utilizada. As feridas resultantes da retirada cirúrgica das hemorroidas são deixadas abertas para cicatrizar por segunda intenção, o que ocorre geralmente em 30 a 45 dias.
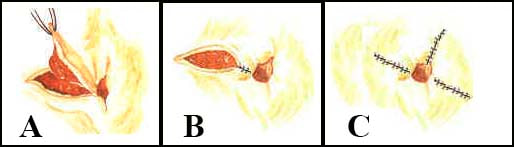
Técnica Fechada -hemorroidectomia fechada (Ferguson)
As hemorroidas são retiradas. A pele e a mucosa do canal anal são reaproximadas por sutura de fio absorvível. Quando não ocorre deiscência, cicatriza por completo em 7 dias.
As hemorroidas são retiradas. A pele e a mucosa do canal anal são reaproximadas por sutura de fio absorvível. Quando não ocorre deiscência, cicatriza por completo em 7 dias.
As complicações pós-operatórias após hemorroidectomia de urgência são as mesmas observadas nas hemorroidectomias eletivas.
Em alguns estudos, a dor pós-operatória (avaliada como a necessidade de analgésicos) é surpreendentemente menor após a urgência do que após hemorroidectomia eletiva. Isso pode ser devido à presença de dor mais intensa durante a crise hemorroidária, o que torna a dor pós-operatória menos intensa.
A retenção urinária é de 7,5% e 9% após cirurgias de urgência e eletivas, respectivamente.
O sangramento pós-operatório é outra complicação comum que ocorre em 0,6%-5,4% daqueles submetidos a cirurgias eletivas, em comparação com 1,2%-8% daqueles submetidos a procedimentos de emergência.
No caso da hemorroidectomia fechada, a deiscência da ferida ocorre em aproximadamente 7,5% dos pacientes que procuram tratamento eletivo e em 2,2% daqueles em tratamento de urgência.
Não há relato de diferenças nas complicações sépticas entre as hemorroidectomias de urgência e eletivas, embora exista um maior risco de formação de abscesso perianal com o aumento da idade dos pacientes submetidos e cirurgia de emergência. A febre baixa após hemorroidectomia pode ser normal e é causada por uma bacteremia transitória devido à liberação de bactérias através da ferida para a corrente sanguínea. Complicações sépticas maiores após hemorroidectomia de urgência são extremamente raras, e não há evidência de um risco maior do que o observado em cirurgia eletiva.
A estenose anal está diretamente relacionada ao tamanho das pontes mucosas deixadas após a cirurgia, uma vez que a estenose é incomum se porções adequadas da mucosa forem preservadas. Nos casos de urgência, o risco de estenose não é maior do que o observado nos casos eletivos.
A hemorroidectomia de urgência reduz significativamente o risco de recorrência (em torno de 0,5%) em comparação com o tratamento conservador; um risco aumentado de recorrência está presente no caso de hemorroidectomia limitada (taxa de recorrência de 25%).
A impactação fecal após hemorroidectomia está ligada à dor anal e ao medo de evacuar. A incidência é semelhante após cirurgias eletivas e de urgência. A adesão a uma dieta rica em fibras com ingestão adequada de líquidos geralmente é suficiente para evitar esta complicação.
Em alguns estudos, a dor pós-operatória (avaliada como a necessidade de analgésicos) é surpreendentemente menor após a urgência do que após hemorroidectomia eletiva. Isso pode ser devido à presença de dor mais intensa durante a crise hemorroidária, o que torna a dor pós-operatória menos intensa.
A retenção urinária é de 7,5% e 9% após cirurgias de urgência e eletivas, respectivamente.
O sangramento pós-operatório é outra complicação comum que ocorre em 0,6%-5,4% daqueles submetidos a cirurgias eletivas, em comparação com 1,2%-8% daqueles submetidos a procedimentos de emergência.
No caso da hemorroidectomia fechada, a deiscência da ferida ocorre em aproximadamente 7,5% dos pacientes que procuram tratamento eletivo e em 2,2% daqueles em tratamento de urgência.
Não há relato de diferenças nas complicações sépticas entre as hemorroidectomias de urgência e eletivas, embora exista um maior risco de formação de abscesso perianal com o aumento da idade dos pacientes submetidos e cirurgia de emergência. A febre baixa após hemorroidectomia pode ser normal e é causada por uma bacteremia transitória devido à liberação de bactérias através da ferida para a corrente sanguínea. Complicações sépticas maiores após hemorroidectomia de urgência são extremamente raras, e não há evidência de um risco maior do que o observado em cirurgia eletiva.
A estenose anal está diretamente relacionada ao tamanho das pontes mucosas deixadas após a cirurgia, uma vez que a estenose é incomum se porções adequadas da mucosa forem preservadas. Nos casos de urgência, o risco de estenose não é maior do que o observado nos casos eletivos.
A hemorroidectomia de urgência reduz significativamente o risco de recorrência (em torno de 0,5%) em comparação com o tratamento conservador; um risco aumentado de recorrência está presente no caso de hemorroidectomia limitada (taxa de recorrência de 25%).
A impactação fecal após hemorroidectomia está ligada à dor anal e ao medo de evacuar. A incidência é semelhante após cirurgias eletivas e de urgência. A adesão a uma dieta rica em fibras com ingestão adequada de líquidos geralmente é suficiente para evitar esta complicação.
A DH é comum em mulheres grávidas, e a apresentação aguda é possível. Nesses casos, uma abordagem conservadora com cirurgia tardia (se necessário) é preferida para minimizar o estresse e o risco de complicações para a mãe e o feto. No caso de forte indicação cirúrgica, a intervenção deve ser realizada sob anestesia local.
Existe um risco aumentado de complicações pós-operatórias nos casos de DH que ocorrem em pacientes portadores de doença de Crohn. Por essa razão, a cirurgia deve ser desencorajada (especialmente no caso de envolvimento perianal). As mesmas precauções se aplicam à apresentação aguda de hemorroidas na doença de Crohn.
Pacientes imunocomprometidos são mais suscetíveis a complicações significativas após hemorroidectomia. Várias complicações sépticas importantes têm sido relatadas em pacientes com agranulocitose, pacientes em tratamento com esteroides e pacientes com Síndrome da Imunodeficiência Adquirida (AIDS). O tratamento cirúrgico em pacientes imunodeficientes deve ser seletivo, e a antibiótico profilaxia é mandatória.
CONCLUSÃO
A doença hemorroidária tem alta incidência em todo o mundo. Uma apresentação aguda pode ocorrer, especialmente após esforço prolongado, devido ao estrangulamento do plexo hemorroidário interno e à trombose das hemorroidas externas. O diagnóstico rápido é útil nesses casos, pois a intervenção imediata, principalmente com abordagem cirúrgica (em até 72 horas), pode promover cicatrização mais rápida e com baixo índice de complicações.
Existe um risco aumentado de complicações pós-operatórias nos casos de DH que ocorrem em pacientes portadores de doença de Crohn. Por essa razão, a cirurgia deve ser desencorajada (especialmente no caso de envolvimento perianal). As mesmas precauções se aplicam à apresentação aguda de hemorroidas na doença de Crohn.
Pacientes imunocomprometidos são mais suscetíveis a complicações significativas após hemorroidectomia. Várias complicações sépticas importantes têm sido relatadas em pacientes com agranulocitose, pacientes em tratamento com esteroides e pacientes com Síndrome da Imunodeficiência Adquirida (AIDS). O tratamento cirúrgico em pacientes imunodeficientes deve ser seletivo, e a antibiótico profilaxia é mandatória.
CONCLUSÃO
A doença hemorroidária tem alta incidência em todo o mundo. Uma apresentação aguda pode ocorrer, especialmente após esforço prolongado, devido ao estrangulamento do plexo hemorroidário interno e à trombose das hemorroidas externas. O diagnóstico rápido é útil nesses casos, pois a intervenção imediata, principalmente com abordagem cirúrgica (em até 72 horas), pode promover cicatrização mais rápida e com baixo índice de complicações.
Isenção de responsabilidade
As informações contidas neste artigo são apenas para fins educacionais e não devem ser usadas para diagnóstico ou para orientar o tratamento sem o parecer de um profissional de saúde. Qualquer leitor que está preocupado com sua saúde deve entrar em contato com um médico para aconselhamento.
As informações contidas neste artigo são apenas para fins educacionais e não devem ser usadas para diagnóstico ou para orientar o tratamento sem o parecer de um profissional de saúde. Qualquer leitor que está preocupado com sua saúde deve entrar em contato com um médico para aconselhamento.