Doenças do cólon e reto |
|
O diagnóstico das doenças colorretais é possível durante a consulta com o coloproctologista. A maioria dos seus problemas e sintomas se resolverão, sob a orientação profissional de um especialista coloproctologista. A principal coisa a lembrar: o coloproctologista trata qualquer desconforto colorretal em homens e mulheres.
➧ Introdução
➧ Doenças colorretais mais comuns
➧ Fisiologia do cólon e reto
➧ Anatomia do cólon
➧ Vascularização do cólon
➧ Vascularização venosa do cólon (Drenagem Venosa)
➧ Vascularização linfática do cólon (Drenagem Linfática)
➧ Inervação do cólon
➧ Anatomia do reto
➧ Vascularização arterial do reto
➧ Drenagem venosa e linfática do reto e ânus
➧ Inervação do reto e ânus
As doenças do cólon e reto podem trazer consequências desastrosas para todos, sem exceção, independentemente da idade e do sexo, se não diagnosticadas e tratadas adequadamente.
Quais são as doenças colorretais? Quais são seus sintomas? Quais doenças levam a um quadro agudo de tratamento cirúrgico ou não cirúrgico? Aqui você receberá ajuda rápida para eliminar a dor e o desconforto. Onde seu delicado problema encontrará a solução ideal e segura.
O diagnóstico das doenças colorretais é possível durante a consulta com o coloproctologista. A maioria dos seus problemas e sintomas se resolverão, sob a orientação profissional de um especialista coloproctologista. A principal coisa a lembrar: o coloproctologista trata qualquer desconforto colorretal em homens e mulheres.
As doenças do cólon e do reto são comuns e podem variar em gravidade, de leve a debilitante e com risco de vida. Os métodos de tratamento para doenças retais e do cólon também variam dependendo do tipo e gravidade da doença, tornando ainda mais importante o tratamento através de cirurgiões experientes do cólon e do reto.
A triagem e o tratamento precoces de doenças do cólon e do reto levam a medidas de tratamento mais bem-sucedidas; portanto, é importante entrar em contato com o especialista em cólon e retal sempre que sentir sintomas anormais. Abaixo está uma lista de algumas das condições mais comuns que afetam a região do cólon e do reto.
|
Pólipos colorretais
Câncer colorretal Doença diverticular do cólon (diverticulose) Doenças inflamatórias intestinais Retocolite ulcerativa Doença de Crohn Colite específicas Colopatia isquêmica |
Lesões vasculares do cólon
Hemorragia digestiva baixa Proctopatia actínica Colite microscópicas (linfocítica e coágena) Melanosis coli Doenças parasitárias Constipação Diarreia colônica |
Funções do cólon
➤Absorção de água e alguns eletrólitos: os elementos mais importantes já foram absorvidos no intestino delgado (nesse sentido, o cólon não é um órgão indispensável).
➤Armazenamento das fezes, principal função (principalmente no reto devido a sua complacência).
➤Armazenamento das fezes, principal função (principalmente no reto devido a sua complacência).
Movimentos do cólon (peristaltismo cólico)
➤Movimentos de segmentação de alta frequência e baixa amplitude: o “remexe”, “mistura” o bolo fecal e apresentação dos nutrientes para a mucosa do cólon absorver os nutrientes.
➤Movimentos propulsivos (ou de massa) de baixa frequência e alta amplitude, como ondas de 3 a 4 vezes ao dia, contraindo da porção inicial para as distais impulsionando e empurrando o bolo fecal, “empurrar pra frente” até o reto, sendo, portanto, parte importante do mecanismo evacuatório.
➤Movimentos propulsivos (ou de massa) de baixa frequência e alta amplitude, como ondas de 3 a 4 vezes ao dia, contraindo da porção inicial para as distais impulsionando e empurrando o bolo fecal, “empurrar pra frente” até o reto, sendo, portanto, parte importante do mecanismo evacuatório.
Fisiologia da evacuação
Como funciona a evacuação?
Quando as fezes chegam no reto se acumulam progressivamente distendo-o (receptores da mucosa de textura e temperatura) até desencadear o reflexo evacuatório, iniciado pelo reflexo inibitório retoanal, que consiste no relaxamento involuntário do esfíncter anal interno permitindo o reflexo de amostragem, isto é, pequena quantidade do conteúdo retal entra no canal anal para que se diferencie a sua consistência (gases, líquido ou sólidas) e estando em situação confortável os elimina prontamente através do ânus por meio do movimento peristáltico do intestino. Caso contrário, o conteúdo retal permanece retido em seu interior e o reflexo volta alguns minutos ou horas mais tarde. A partir do canal anal, a evacuação deixa de ser involuntária e passa a ser voluntária.
OBS: Existem alguns reflexos que desencadeiam movimentos de massa, como o reflexo gastrocólico que é ocasionado após uma alimentação e o próprio reflexo colocólico que ocorre quando se adentra algumas substancias no intestino grosso.
|
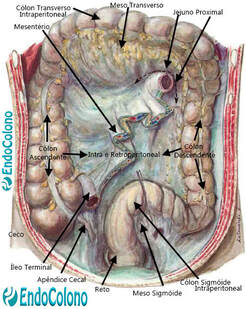
O cólon é um órgão tubular longo constituído por músculo e tecido conjuntivo recoberto internamente por uma mucosa colunar. Seu diâmetro difere dependendo por segmento, geralmente diminuindo de cerca de 7 cm no ceco a 2,5 cm no cólon sigmóide. O comprimento médio é de cerca de 1,5 a 1,8 m.
Os lados direito e esquerdo do cólon estão fundidos ao retroperitônio posteriormente (secundariamente retroperitonizado), enquanto o cólon transverso e cólon sigmóide encontram-se relativamente livres dentro do peritônio. O cólon transverso é mantido em sua posição transversal devido as fixações nos ângulos hepáticos e esplênicos e ao omento maior.
|
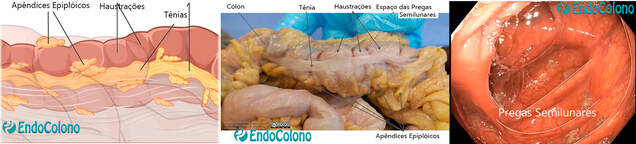
Os apêndices epiplóicos são pequenas bolsas peritoneais preenchidas por gordura. Cada apêndice contém pequenos ramos das artérias que vascularizam o segmento colônico correspondente. Seu tamanho varia de 0,5 a 5,0 cm, mais comumente 3 cm. A fisiologia dos apêndices epiplóicos ainda não foi bem definida.
As tênias cólicas (fitas longitudinais) são três faixas de aproximadamente 1 centímetro de largura que percorrem o intestino grosso em toda sua extensão. São mais evidentes no ceco e no cólon ascendente. Correspondem a condensação da musculatura longitudinal.
A tênia mesocólica localiza-se póstero-medialmente e ao longo de sua borda se fixa o mesocólon. A tênia omental localiza-se anteriormente (à frente) nos cólons ascendente, descendente e sigmóide, mas no cólon transverso é antero-superior para a fixação do omento maior. A tênia livre é medial nos cólons ascendente, descendente e sigmóide e inferior no cólon transverso.
As tênias são mais curtas do que as outras camadas do cólon formando as haustrações características (caráter saculado) quando vistas externamente e pelas pregas semilunares quando vistas internamente. No cólon sigmóide as tênias tornam-se progressivamente mais dispersas e ao chegar no reto elas se espalham e formam a camada muscular longitudinal circundando-o completamente, sendo mais espessa na superfície anterior e posterior.
As tênias são mais curtas do que as outras camadas do cólon formando as haustrações características (caráter saculado) quando vistas externamente e pelas pregas semilunares quando vistas internamente. No cólon sigmóide as tênias tornam-se progressivamente mais dispersas e ao chegar no reto elas se espalham e formam a camada muscular longitudinal circundando-o completamente, sendo mais espessa na superfície anterior e posterior.
O cólon é dividido anatomicamente em seis segmentos: ceco, cólon ascendente, cólon transverso, cólon descendente, cólon sigmóide e reto.
Ceco
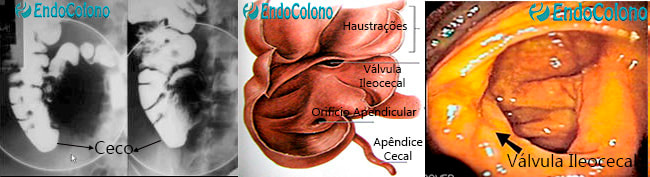
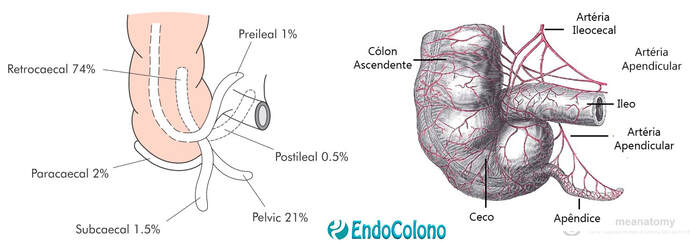
É a porção mais proximal do cólon e tem a forma de um saco. Situado na parte inferior direita da cavidade abdominal. Recebe o conteúdo intestinal do íleo (última parte do intestino delgado) através da válvula ileocecal situado em uma área posteromedial. Com cerca de 7 a 8 cm de comprimento e 9 cm de diâmetro, o ceco continua, para cima, com o cólon ascendente. Em sua base se implanta o apêndice cecal.
Válvula ileocecal. Encontra-se na junção entre o íleo e o ceco (óstio ileal). É um esfíncter funcional formado pelas camadas musculares circulares tanto do íleo quanto do ceco. A Válvula ou esfíncter ileocecal não é considerada um esfíncter verdadeiro, pois se trata de um pseudo esfíncter e é composto por 2 pregas de tecido. Aparece como uma fenda ("boca de peixe") observada em um exame endoscópico quando da avaliação do ceco. É projetada para a luz do ceco e é fechada com aumento de pressão no intestino grosso. A principais funções válvula ileocecal está em prevenir o refluxo do conteúdo rico em bactérias do intestino grosso para o intestino delgado e retardar o esvaziamento do conteúdo ileal para o ceco, prologando a sua permanência e, assim, aumentar o tempo de absorção dos nutrientes.
Apêndice cecal. É um divertículo verdadeiro alongado com o óstio situado na base do ceco e de comprimento variável (2–20 cm). Seu suprimento de sangue é através dos vasos apendiculares contidos no mesoapêndice. O local mais comum do apêndice é medial no ceco em direção ao íleo, mas apresenta grande variabilidade na sua localização, incluindo pélvica, retrocecal, pré-retroileal e subcecal.
Cólon ascendente
|
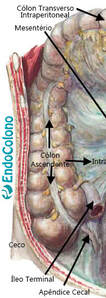
Inicia na válvula ileocecal e dirige-se para cima pelo lado direito do abdome até quase à altura do fígado (ângulo hepático) onde ele gira acentuadamente e medialmente para se tornar o cólon transverso. Mede, em média, cerca de 15–18 cm.
Sua superfície anterior é coberta pelo peritônio visceral, enquanto sua superfície posterior é fundida com o retroperitônio. A reflexão peritoneal lateral pode ser vista como uma linha espessa denominada linha branca de Toldt, que pode servir como guia do cirurgião para a mobilização do cólon ascendente. O ureter direito e os vasos gonadais direitos passar posteriormente para o mesocólon ascendente dentro do retroperitônio.
|
Cólon transverso
|
O cólon transverso atravessa o abdome superior do ângulo hepático à direita para o ângulo esplênico à esquerda. Geralmente é o mais longo segmento do cólon (com média de 45 a 50 cm) e desce inferiormente quando atravessa o abdômen. Todo o cólon transverso é coberto pelo peritônio visceral, mas o omento maior é fundido à superfície ântero-superior do cólon transverso.
|
O ângulo esplênico é uma curva acentuada do cólon transversal orientado transversalmente ao cólon descendente orientado longitudinalmente. O ângulo esplênico é aderido ao baço e ao diafragma através do ligamento frenicocólico.
Cólon descendente
|
Segue-se ao ângulo esplênico e desce pelo lado esquerdo do abdome até chegar à pelve. Está fundido ao retroperitônio (da mesma forma até o cólon ascendente) e cobre o rim esquerdo, bem como s musculatura retroperitoneal. Mede cerca de 20 a 25 cm de comprimento. Sua superfície anterior e lateral são cobertas peritônio visceral e a reflexão peritoneal lateral (linha branca de Toldt) é novamente presente.
|
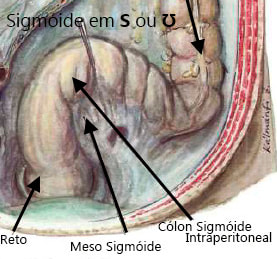
Cólon sigmóide
|
cólon sigmóide é a mais variável dos segmentos do cólon. Geralmente tem 35 a 45 cm de comprimento. É coberto por peritônio visceral, tornando-o móvel. Sua forma é considerada "em forma de ômega Ʊ ou S", mas sua configuração e anexos são variáveis.
Seu mesentério tem comprimento variável, mas é dirigido à pelve em forma de V invertido, criando um recesso denominado fossa intersigmóide. Através desse recesso, viaja o ureter esquerdo, vasos gonadais e, muitas vezes, a cólica esquerda embarcações. |
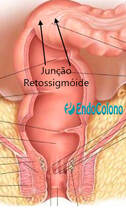
Junção retossigmóide
|
O fim do cólon sigmóide e o começo do reto é denominado retossigmóide junção. É notado pela confluência das tênias cólicas e pelo fim dos apêndices epiplóicos. É a porção mais estreita do intestino grosso, medindo 2–2,5 cm de diâmetro. Endoscopicamente, é apontado como uma estreita e muitas vezes acentuada angulação cima do reto espaçoso.
|
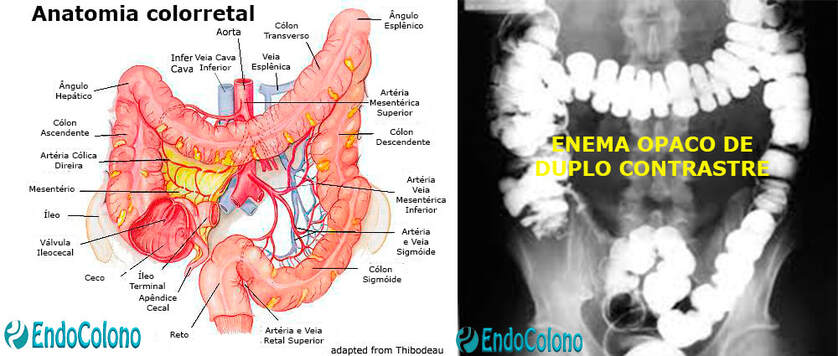
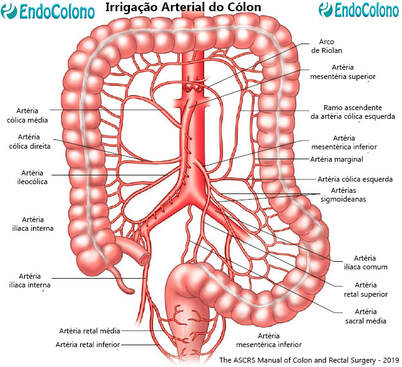
O cólon recebe irrigação arterial de duas principais fontes: ramos da artéria mesentérica superior (AMS) para o ceco, cólon ascendente e cólon transversal) e ramos da artéria mesentérica inferior (AMI) para cólon descendente e cólon sigmóide. Proximal ao ângulo esplênico, o ramo esquerdo da artéria cólica média anastomose com os ramos da artéria cólica esquerda.
✓ O ceco e o cólon direito são irrigados pelo ramo terminal da AMS, a artéria ileocólica. A artéria cólica direita é menos consistente. Se presente (ausente em 20%), ou surge diretamente da MAS ou da artéria ileocólica ou de outras fontes.
✓ O cólon transverso é irrigado através da artéria cólica média, que se ramifica precocemente para formar os ramos direito e esquerdo. A artéria cólica média se origina diretamente da AMS.
✓ O cólon esquerdo e o cólon sigmóide são irrigados por ramos do AMI, ou seja, a cólica esquerda e um número variável de ramos sigmoideanos.
✓ O cólon transverso é irrigado através da artéria cólica média, que se ramifica precocemente para formar os ramos direito e esquerdo. A artéria cólica média se origina diretamente da AMS.
✓ O cólon esquerdo e o cólon sigmóide são irrigados por ramos do AMI, ou seja, a cólica esquerda e um número variável de ramos sigmoideanos.
Artéria Mesentérica Superior
✓ A artéria mesentérica superior (AME) é o segundo ramo anterior não pareado da aorta. Origina-se posteriormente à borda superior do pâncreas (próximo à vértebra L1), cursa posterior ao pâncreas e, em seguida, acima da terceira porção do duodeno para continuar dentro da base do mesentério.
✓ Do lado esquerdo, a AMS dá origem a cerca de 20 ramos intestinais pequenos para irrigar o intestino delgado, enquanto os ramos cólicos (ileocólico, cólica direita e cólica média) originam do seu lado direito.
✓ O ramo mais constante das cólicas é o vaso ileocólico que percorre o mesocolon ascendente, onde se divide em um ramo superior (ascendente) e inferior ramo (descendente).
✓ A artéria cólica média surge da AMS próximo à borda inferior do pâncreas. Pouco depois se divide em ramos direito e esquerdo. O ramo direito irriga o ângulo hepático e a metade direita do cólon transverso. O ramo esquerdo irriga a metade esquerda do cólon transverso até o ângulo esplênico. Em até 33% dos pacientes, o ramo esquerdo da artéria cólica média pode ser o único fornecedor do ângulo esplênico.
✓ Do lado esquerdo, a AMS dá origem a cerca de 20 ramos intestinais pequenos para irrigar o intestino delgado, enquanto os ramos cólicos (ileocólico, cólica direita e cólica média) originam do seu lado direito.
✓ O ramo mais constante das cólicas é o vaso ileocólico que percorre o mesocolon ascendente, onde se divide em um ramo superior (ascendente) e inferior ramo (descendente).
✓ A artéria cólica média surge da AMS próximo à borda inferior do pâncreas. Pouco depois se divide em ramos direito e esquerdo. O ramo direito irriga o ângulo hepático e a metade direita do cólon transverso. O ramo esquerdo irriga a metade esquerda do cólon transverso até o ângulo esplênico. Em até 33% dos pacientes, o ramo esquerdo da artéria cólica média pode ser o único fornecedor do ângulo esplênico.
Artéria Mesentérica Inferior
✓ Artéria mesentérica inferior (AMI) é o terceiro ramo anterior não pareado da aorta, originando 3 a 4 cm acima da bifurcação da aorta ao nível das vértebras L2 - L3. Tem um trajeto inferior e para a esquerda emitindo a artéria cólica esquerda e vários ramos sigmoideanos.
✓ Após essas filiais, a AMI se torna a artéria hemorroidária (retal) superior, atravessa a artéria ilíaca comum esquerda. A artéria cólica esquerda se divide em um ramo ascendente (para o ângulo esplênico) e um descendente (para o cólon descendente). O ramo sigmoideano forma uma arcada bastante rica dentro do mesocólon sigmóide (semelhante ao observado no mesentério do intestino delgado).
✓ Após essas filiais, a AMI se torna a artéria hemorroidária (retal) superior, atravessa a artéria ilíaca comum esquerda. A artéria cólica esquerda se divide em um ramo ascendente (para o ângulo esplênico) e um descendente (para o cólon descendente). O ramo sigmoideano forma uma arcada bastante rica dentro do mesocólon sigmóide (semelhante ao observado no mesentério do intestino delgado).
Artéria Marginal de Drummond
A artéria marginal (de Drummond) é um vaso clinicamente importante que fornece suprimento colateral ao cólon, mantendo assim o suprimento arterial no caso de oclusão ou estenose de um dos principais vasos.
À medida que os vasos terminais da artéria mesentérica superior e mesentérica inferior se aproximam do cólon, eles se dividem em muitos ramos, que se anastomosam entre si. Estas anastomoses formam um canal arterial contínuo que se estende por todo o cólon, a artéria marginal. Ramos arteriais longos e retos (chamados vasos retos) surgem da artéria marginal para suprir o cólon.
✓ A artéria marginal (de Drummond) demonstrou ser descontínua ou mesmo ausente em alguns pacientes, principalmente no ângulo esplênico (ponto crítico de Griffiths), onde pode estar ausente em até 50% dos pacientes. Esta área de potencial isquemia é a conexão embriológica entre o intestino médio e intestino grosso.
✓ Outro local potencial de isquemia está na forma descontínua da artéria marginal localizada na junção retossigmóide denominada ponto crítico de Sudeck. Isso foi confirmado por um estudo recente de fluorescência; no entanto, sua importância clínica permanece em dúvida.
✓ Outro local potencial de isquemia está na forma descontínua da artéria marginal localizada na junção retossigmóide denominada ponto crítico de Sudeck. Isso foi confirmado por um estudo recente de fluorescência; no entanto, sua importância clínica permanece em dúvida.
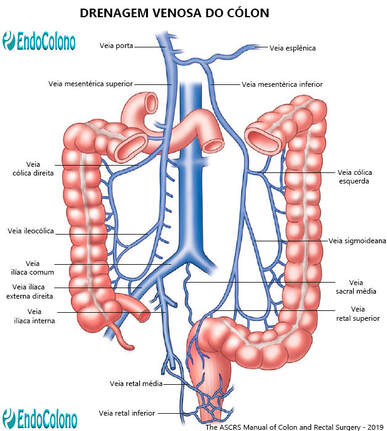
A drenagem venosa do cólon segue em grande parte suprimento arterial com veias mesentéricas superior e inferior drenando tanto à direita quanto à metade esquerda do cólon. Elas finalmente se encontram na veia porta para alcançar o sistema intra-hepático.
✓ A veia mesentérica superior (VMS) tem um trajeto paralelo e à direita da artéria.
✓ A veia mesentérica inferior (VMI) não tem um trajeto paralelo com a artéria, e se dirige para cima para se juntar à veia esplênica. Separa da artéria no mesentério do cólon esquerdo e corre ao longo da base do mesentério onde pode ser encontrado lateralmente ao ligamento de Treitz e do duodeno antes de se inserir na veia esplênica no lado oposto (superior) do mesocólon transverso.
✓ A veia mesentérica inferior (VMI) não tem um trajeto paralelo com a artéria, e se dirige para cima para se juntar à veia esplênica. Separa da artéria no mesentério do cólon esquerdo e corre ao longo da base do mesentério onde pode ser encontrado lateralmente ao ligamento de Treitz e do duodeno antes de se inserir na veia esplênica no lado oposto (superior) do mesocólon transverso.
|
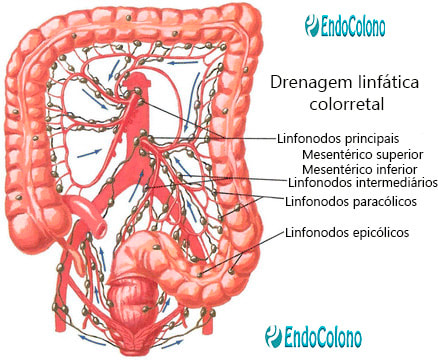
A parede do cólon possui uma densa rede de plexos linfáticos. Esses linfáticos drenam para canais linfáticos extramurais que seguem a suprimento vascular do cólon.
Os linfonodos são abundantes e são tipicamente dividido em quatro grupos principais. O grupo epiploico fica adjacente à parede intestinal logo abaixo do peritônio e nas epiploicos. Os linfonodos paracólicos estão ao longo da artéria marginal e arcadas vasculares. Os linfonodos intermediários estão situados ao longo dos troncos cólicos vasculares principais. Os linfonodos principais estão junto aos vasos mesentéricos superior e inferior. Quando a linfa sai dos linfonodos principais é drenada para a cisterna chyli através dos linfáticos para-aórticos. |
|
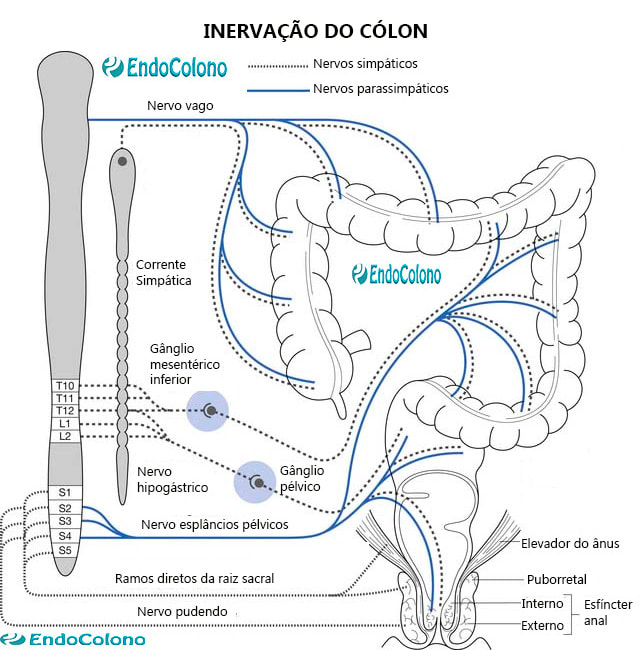
O cólon é inervado pelo sistema nervoso simpático e parassimpático e segue de perto o suprimento sanguíneo arterial. Os nervos simpáticos inibem e os nervos parassimpáticos estimulam o peristaltismo.
A inervação simpática da metade direita do cólon origina-se dos seis nervos esplâncnicos inferiores torácicos dos gânglios celíaco, pré-aórtico e mesentérico superior. As fibras pós-ganglionares seguem a AMS para o cólon direito. A inervação simpática na metade esquerda é originária de L1, L2 e L3.
As fibras parassimpáticas do cólon direito vêm do ramo posterior (direito) do nervo vago e plexo celíaco. Eles viajam ao longo da AMS para sinapse com os nervos dentro dos plexos autonômicos intrínsecos da parede intestinal. No lado esquerdo, a inervação parassimpática vem de S2, S3 e S4 via nervos esplâncnicos.
|
O reto tem comprimento variável, mas geralmente é descrito como reto superior (12–15 cm), reto médio (7-12 cm) e reto inferior (0- <7 cm). Embora não sejam anatomicamente distintas, as divisões são importantes quando se considera o tratamento cirúrgico de câncer retal. O reto superior pode ser distinguido do cólon sigmóide pela ausência da tênia coli e apêndices epiplóicos.
A maioria do reto é extraperitoneal. Anteriormente e lateralmente, o reto superior é coberto por uma camada de peritônio visceral até a reflexão peritoneal. A localização da reflexão peritoneal anterior é altamente variável, mas em média fica a 9 cm do anal beira nas mulheres e 9,7 cm nos homens.
Mesorreto
Em termos anatômicos, o prefixo "meso" refere-se a duas camadas de peritônio que suspendem um órgão, e o sufixo aplicado indica o órgão alvo (por exemplo, mesocólon). Portanto, o termo mesorreto é um nome impróprio, exceto em pacientes com reto suspenso móvel, como pode ser visto no prolapso retal.
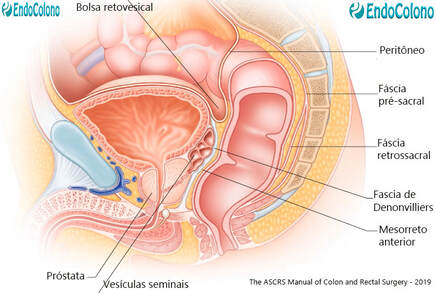
Mesorreto é um termo empregado por cirurgiões descrever o envelope fascial do reto excisado durante o tratamento cirúrgico do câncer retal. De fato, o fracasso em remover este envelope intacto está associado com um aumento da incidência de recorrência local do câncer retal. O mesorreto está contido dentro da fáscia própria. A fáscia própria é uma projeção ascendente da fáscia endopélvica parietal que reveste as paredes e o assoalho da pelve. A fáscia própria encerra a gordura perirretal, linfáticos, vasos sanguíneos e nervos.
Fáscia pré-sacral
A fáscia pré-sacral é uma porção espessada da fáscia endopélvica parietal sobrejacente ao sacro que cobre as veias pré-sacrais e nervos hipogástricas. Estende-se lateralmente para cobrir o piriforme e cóccix superior. Como a fáscia pré-sacral se estende lateralmente, torna-se contínua com a fáscia própria e contribui para os ligamentos laterais do reto. Caudalmente, essa fáscia estende-se à junção anorretal cobrindo o ligamento anococcígeo. Durante excisão total do mesorretal, a fáscia própria é elevada bruscamente da fáscia pré-sacral. Deixando fáscia a pré-sacral intacta elimina a possibilidade de sangramento pré-sacral.
Fáscia retrossacral
A fáscia retrosacral se origina no terceiro e quarta porção do sacro e se estende anteriormente à camada posterior da fáscia própria, 3–5 cm proximal à junção anorretal. Esta resistente camada de fáscia é cirurgicamente relevante como deve ser cortada durante a excisão total do mesorreto. O espaço posterior a fáscia retrossacral é referida como espaço supralevador ou retrorretal.
Fáscia de Waldeyer
Existe uma confusão significativa sobre o que é a fáscia de Waldeyer. Enquanto o debate continua sobre "fáscia de Waldeyer", é importante simplesmente entender que a frase pode ter o potencial de significar fáscia pré-sacral, fáscia retrossacral ou fáscia retrorretal.
Fáscia dos Denonvilliers
A fáscia de Denonvilliers surge da fusão das duas paredes do peritônio embrionário e se estende desde o ponto mais profundo da bolsa retal até o assoalho pélvico. A fáscia de Denonvilliers também está presente em mulheres como parte do septo retovaginal e às vezes é referida como fáscia retovaginal. É encontrado imediatamente abaixo da mucosa da vagina e é a maioria a considera como parte da parede vaginal. Mescla superiormente ao complexo cardinal/uterossacral nas mulheres ou na bolsa retal nos homens. Funde lateralmente com o a fáscia endopélvica sobrejacente ao músculo elevador e distalmente com o corpo perineal.
Ligamentos laterais
Uma revisão da anatomia do ligamento lateral afirma que é um equívoco comum pensar que os ligamentos laterais contêm a artéria retal média. Parece que os ligamentos laterais contêm “principalmente nervos e tecidos” e sua divisão sem sangramento atesta a ausência de uma “significativa artéria retal acessória na maioria dos pacientes." É recomendado que, como extensões laterais do mesorreto, os ligamentos devem ser cortados e incluídos na amostra da excisão total mesorretal (TME).
Válvulas de Houston
O reto foi descrito classicamente com três dobras internas distintas e semicirculares chamadas válvulas de Houston (Fig. 1.1) com as válvulas superior e inferior localizadas do lado esquerdo do reto e a mais proeminente válvula retal média à direita.
Variação anatômica é comum, com apenas 45,5% dos pacientes com a clássico “três anatomias valvar”; 32,5% têm apenas duas válvulas e 10,25% com quatro válvulas.
Variação anatômica é comum, com apenas 45,5% dos pacientes com a clássico “três anatomias valvar”; 32,5% têm apenas duas válvulas e 10,25% com quatro válvulas.
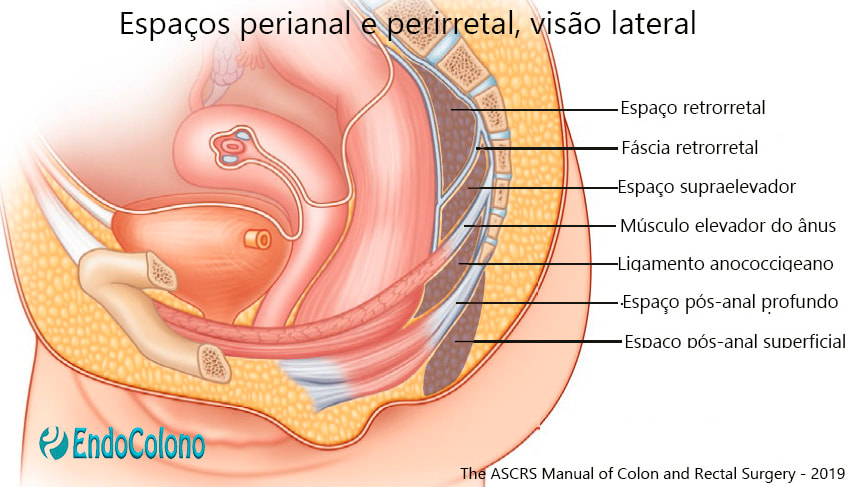
Espaços anorretais
Vários espaços anorretais são criados pelo várias relações miofasciais na pelve. São importantes para entender como a sepse anorretal pode se espalhar por toda a pelve.
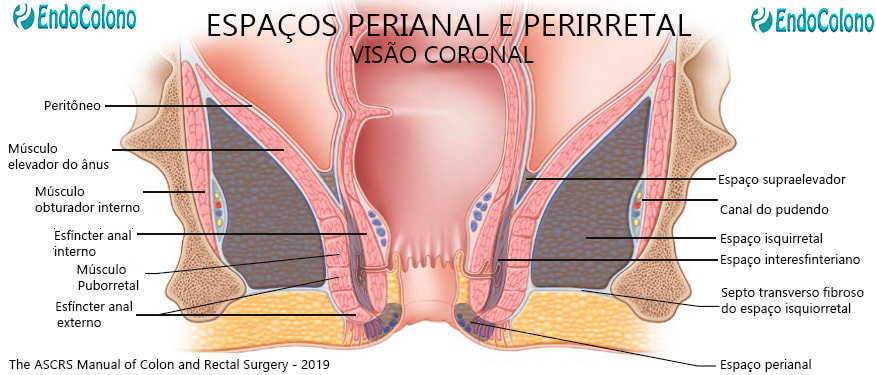
Espaço perianal
O espaço perianal contém hemorroidas externas, o esfíncter anal externo subcutâneo e o esfíncter anal interno. O espaço perianal está em comunicação com o espaço interesfincteriano (Fig. 1.6). O limite cefálico é a linha pectínea e limites laterais são a gordura subcutânea das nádegas e caudalmente pela pele perianal.
Espaço interesfincteriano
O espaço interesfincteriano fica entre os esfíncteres anais interno e externo e é contínuo com o espaço perianal. É de importância clínica, pois as infecções criptoglandulares tendem a começar nesta área e expandir para outro lugar para criar a fístula anal.
Espaço submucoso
Este espaço fica entre a borda medial do esfíncter anal interno e a mucosa anal proximal à linha dentada. É contínua com a submucosa do reto. Esta área contém hemorroidas internas.
Espaço isquioanal/isquiorretal
O espaço isquioanal (também conhecido como isquiorretal) é o maior espaço anorretal. Descrito na forma de pirâmide com seu ápice na inserção do músculo elevador na fáscia do obturador. Limite medial: o elevador do músculo anal e esfíncter anal externo. Limite lateral: músculo obturador interno e fáscia obturadora. Limite posterior: borda inferior do músculo glúteo máximo e ligamento sacrotuberoso. Limite anterior: músculo transverso superficial e músculos perineais profundo. Limite caudal: pele do períneo.
A fossa isquiática contém tecido adiposo, ramos nervosos do pudendo e ramos superficiais dos vasos pudendos internos.
O espaço isquioanal direito e esquerdo comunicam-se posteriormente através do espaço profundo pós-anal entre o músculo elevador do ânus e o ligamento anococcígeo (Fig. 1.7). Quando o espaço isquioanal e perianal se tronam um único espaço é chamado de fossa isquioanal.
O espaço isquioanal direito e esquerdo comunicam-se posteriormente através do espaço profundo pós-anal entre o músculo elevador do ânus e o ligamento anococcígeo (Fig. 1.7). Quando o espaço isquioanal e perianal se tronam um único espaço é chamado de fossa isquioanal.
Espaço supra-elevador
O limite superior do espaço supra-elevador é o peritônio, o limite lateral é a parede pélvica, o limite medial é o reto e o limite inferior é o músculo elevador do ânus. (Fig. 1.8).
Espaço pós-anal superficial e profundo
Localizados posteriormente ao ânus e inferior ao músculo elevador do ânus. O espaço superficial pós -anal é mais caudal (inferior) e está localizado entre o ligamento anococcígeo e a pele. O espaço pós-anal superficial permite a comunicação da sepse perianal entre os lados direito e esquerdo. O espaço pós-anal profundo (espaço retro-esfincteriano de Courtney) está localizado entre o músculo elevador do ânus e a rafe anococcígea. Esse espaço permite que a sepse isquioanal (isquiorretal) se comuniquem em faixa, isto é, de um lado para o outro, resultando no chamado abscesso anal em "ferradura".
Espaço retrorretal
O espaço retrorretal é encontrado entre a fáscia pré-sacral e a fáscia própria. Não contém principais vasos sanguíneos ou nervos. É limitado lateralmente pelos ligamentos laterais da fáscia piriforme e inferiormente pela fáscia retrossacral. A fáscia própria e a fáscia pré-sacral chegam juntos no ápice do espaço retrorretal.
O reto é suprido pela artéria retal superior, média e inferior (hemorroidárias) (Fig. 1.9). A artéria retal média e inferior são vasos emparelhadas, enquanto a artéria retal superior não é.
Artéria retal superior
A artéria retal superior (ARS) é a continuação da artéria mesentérica inferior e cruza os vasos ilíacos esquerdos. O ARS se divide em um ramo retossigmóide e um retal superior que se bifurca em ramos terminais direito e esquerdo. Em média, oito ramos terminais do ARS são identificados na parede retal distal.
Artéria retal média
A presença da artéria retal média (ARM) está presente de forma variável (12–28% da população). Pode ser encontrada em um ou nos dois lados do reto. A ARM origina-se na região anterior podendo ser ramo da artéria ilíaca interna ou da artéria pudenda.
Artéria retal inferior
A artéria retal inferior (ARI) é ramo da artéria pudenda, ramo da artéria ilíaca interna. A artéria retal inferior se origina no canal pudendo e é inteiramente extrapélvica (caudal ao músculo elevador do ânus) em sua distribuição. O ARI atravessa a fáscia do obturador e fossa isquiorretal e atravessa a parede do canal anal na região do esfíncter anal externo.
A drenagem venosa do reto e ânus ocorre através do sistema da veia porta e do sistema da veia cava (sistêmico). As veias retais média e inferior drenam para o sistema da veia cava (sistêmico) via veia ilíaca interna enquanto a veia retal superior drena o reto superior e parte do canal anal para a veia porta através da veia mesentérica inferior.
Linfáticos dos dois terços superiores do reto drenam a linfa para os linfonodos do sistema mesentérico inferior nós e depois para os linfonodos para-aórticos. A drenagem linfática do terço inferior do reto ocorre ao longo da artéria retal superior e lateralmente ao longo da artéria retal média para os linfonodos ilíacos internos. No canal anal, a drenagem linfática acima da linha pectínea drena para os linfonodos mesentéricos inferiores e ilíacos interno. Abaixo da linha pectínea, a drenagem linfática ocorre ao longo dos linfáticos retais inferiores para os linfonodos inguinais superficiais.
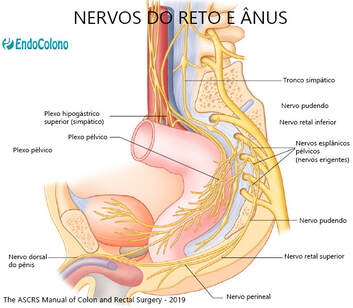
Fibras simpáticas originam-se em L1, L2 e L3 para formar o plexo pré-aórtico (Fig. 1.11). De lá, eles correm adjacentes e dorsais à artéria mesentérica inferior como plexo mesentérico e inervam o reto superior. O reto inferior é inervado pelos nervos do plexo hipogástrico. Os dois principais nervos hipogástricos, em ambos os lados do reto, formam o plexo pélvico. O plexo pélvico fica no lado lateral da pelve no nível do terço inferior do reto adjacente aos ligamentos laterais (descritas acima).
Fibras parassimpáticas no reto e canal anal se originam em S2, S3 e S4 e passam pelo forame sacral (são os nervos erigentes). Esses nervos seguem lateralmente e anteriormente para se juntar ao simpático nervos hipogástricos e formam o plexo pélvico na parede lateral pélvica. Fibras nervosas parassimpáticas e simpáticas pós-ganglionar suprem o reto, órgãos genitais e canal anal.
Fibras parassimpáticas no reto e canal anal se originam em S2, S3 e S4 e passam pelo forame sacral (são os nervos erigentes). Esses nervos seguem lateralmente e anteriormente para se juntar ao simpático nervos hipogástricos e formam o plexo pélvico na parede lateral pélvica. Fibras nervosas parassimpáticas e simpáticas pós-ganglionar suprem o reto, órgãos genitais e canal anal.
O plexo periprostático é considerado uma subdivisão do plexo pélvico e inervam a próstata, vesículas seminais, corpos cavernosos, ducto deferente, uretra, ductos ejaculatórios e glândulas bulbouretrais.
O esfíncter anal interno é inervado pelo nervo simpático (L5) e parassimpático (S2, S3 e S4) seguindo a mesma rota com os nervos do reto, como observado acima.
O esfíncter anal externo é inervado em cada lado pelo ramo retal inferior do nervo pudendo interno (S2 e S3) e pelo ramo perineal de S4.
A sensação anal é mediada pelo ramo retal inferior do nervo pudendo.
Isenção de responsabilidade
As informações contidas neste artigo são apenas para fins educacionais e não devem ser usadas para diagnóstico ou para orientar o tratamento sem o parecer de um profissional de saúde. Qualquer leitor que está preocupado com sua saúde deve entrar em contato com um médico para aconselhamento.
As informações contidas neste artigo são apenas para fins educacionais e não devem ser usadas para diagnóstico ou para orientar o tratamento sem o parecer de um profissional de saúde. Qualquer leitor que está preocupado com sua saúde deve entrar em contato com um médico para aconselhamento.