Retossigmoidoscopia Rígida
A retossigmoidoscopia rígida é um procedimento eficaz, simples, rápido e de baixo custo para diagnosticar doenças do reto. É realizado no consultório médico sem sedação ou preparação intestinal mecânica, embora um enema realizado 2 a 3 horas antes aumente as taxas de diagnóstico do exame. O exame é, geralmente, bem tolerado pelos pacientes, mas o procedimento pode ser bastante embaraçoso e/ou desconfortável e às vezes doloroso para o paciente.
O que é o exame de retossigmoidoscopia rígida
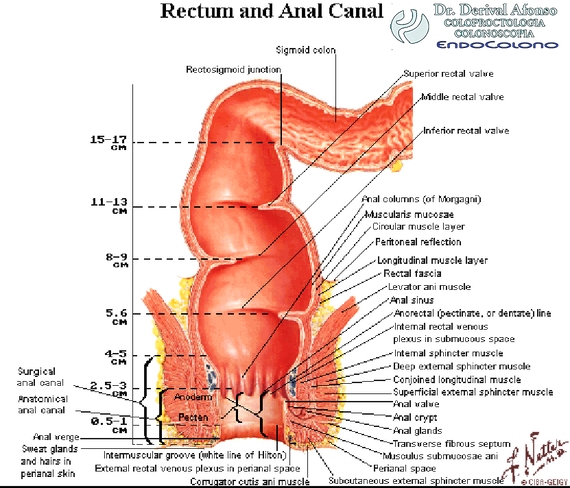
Anatomia do reto e canal anal
Indicações da retossigmoidoscopia rígida
Contraindicações da retossigmoidoscopia rígida
Preparo da retossigmoidoscopia rígida
Material usando na retossigmoidoscopia rígida
Técnica da anuscopia
Complicações da retossigmoidoscopia rígida
Procedimentos realizados pela retossigmoidoscopia rígida
Recuperação após a retossigmoidoscopia rígida
Anatomia do reto e canal anal
Indicações da retossigmoidoscopia rígida
Contraindicações da retossigmoidoscopia rígida
Preparo da retossigmoidoscopia rígida
Material usando na retossigmoidoscopia rígida
Técnica da anuscopia
Complicações da retossigmoidoscopia rígida
Procedimentos realizados pela retossigmoidoscopia rígida
Recuperação após a retossigmoidoscopia rígida
A retossigmoidoscopia rígida é realizada com um aparelho de acrílico ou metal na forma de tubo reto e oco. A iluminação é fornecida por uma fonte de luz embutida com imagem ampliada por uma lente anexada à abertura externa do tubo após a remoção do mandril.
A retossigmoidoscopia é uma das nossas mais valiosas ferramentas de diagnóstico em consultório, sendo considerado o instrumento valioso na avaliação do reto. Pode revelar alterações na mucosa, pólipos, câncer, alterações inflamatórias, estenose, malformação vascular ou distorção anatômica de massas extra luminais (compressão extrínseca).
A retossigmoidoscopia rígida é adequada para examinar o reto (12 cm), e em alguns pacientes, o cólon sigmoide distal também pode ser avaliado (parte inferior do intestino grosso) até 20 cm da margem anal. A retossigmoidoscopia rígida é utilizada tanto para fins diagnósticos quanto terapêuticos. Em uma clínica de coloproctologia, a retossigmoidoscopia rígida é investigação de rotina de primeira linha para a maioria dos sintomas intestinais e anorretais.
A retossigmoidoscopia rígida é considerada uma boa ferramenta para avaliar pacientes com colite ulcerativa em remissão, e pode servir como uma alternativa à retossigmoidoscopia flexível convencional ou colonoscopia neste cenário.
A retossigmoidoscopia é uma das nossas mais valiosas ferramentas de diagnóstico em consultório, sendo considerado o instrumento valioso na avaliação do reto. Pode revelar alterações na mucosa, pólipos, câncer, alterações inflamatórias, estenose, malformação vascular ou distorção anatômica de massas extra luminais (compressão extrínseca).
A retossigmoidoscopia rígida é adequada para examinar o reto (12 cm), e em alguns pacientes, o cólon sigmoide distal também pode ser avaliado (parte inferior do intestino grosso) até 20 cm da margem anal. A retossigmoidoscopia rígida é utilizada tanto para fins diagnósticos quanto terapêuticos. Em uma clínica de coloproctologia, a retossigmoidoscopia rígida é investigação de rotina de primeira linha para a maioria dos sintomas intestinais e anorretais.
A retossigmoidoscopia rígida é considerada uma boa ferramenta para avaliar pacientes com colite ulcerativa em remissão, e pode servir como uma alternativa à retossigmoidoscopia flexível convencional ou colonoscopia neste cenário.
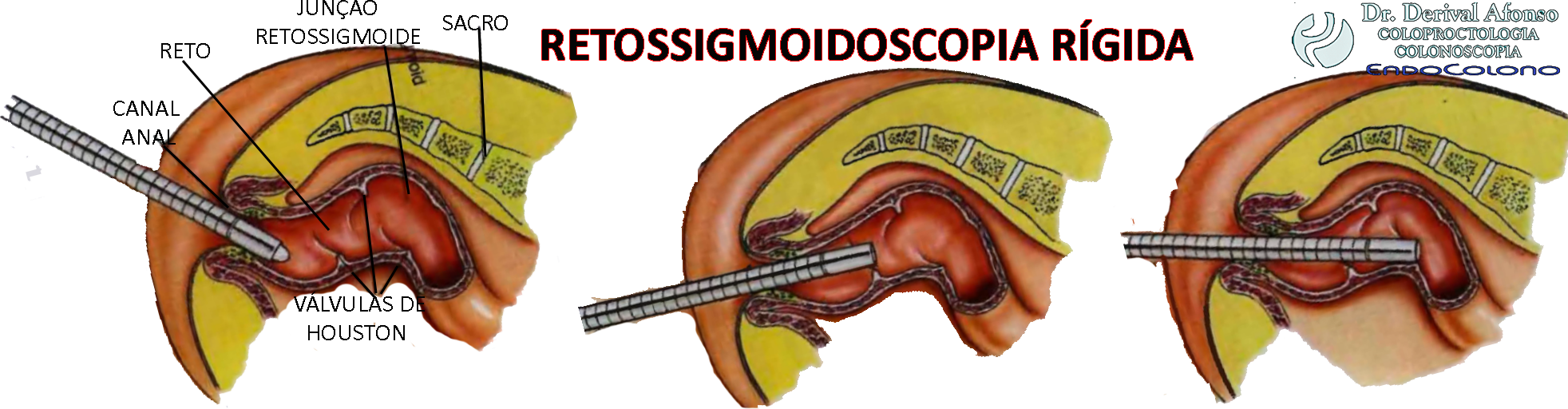
O reto é a última parte do intestino grosso e conecta o cólon sigmoide ao canal anal. Ele se inicia ao nível de S2-S3 e termina no períneo. O reto possui cerca de 12 a 16 cm de extensão e pode ser subdividido em três partes de acordo com a sua posição no peritônio: o terço proximal encontra-se intraperitoneal, o terço médio retroperitoneal e o terço inferior abaixo do diafragma pélvico e, portanto, extraperitoneal.
O reto possui duas flexuras: a flexura sacral (dobra dorsal) resulta da forma côncava do sacro e a flexura perineal (dobra ventral) do envolvimento do reto pelo músculo levantador do ânus (sling puborretal). Ali é o ponto de transição com o canal anal (junção anorretal).
O reto possui duas flexuras: a flexura sacral (dobra dorsal) resulta da forma côncava do sacro e a flexura perineal (dobra ventral) do envolvimento do reto pelo músculo levantador do ânus (sling puborretal). Ali é o ponto de transição com o canal anal (junção anorretal).
Morfologicamente o reto é similar ao restante do intestino grosso. Contudo, ele não possui tênias, haustrações, apêndices epiploicos nem pregas semilunares. Achados característicos do reto são as três constantes dobras transversas (válvulas de Houston). A dobra retal média (válvula de Kohlrausch) é a mais forte e localizada a cerca de 7 cm do ânus. Tumores abaixo desta prega podem ser palpáveis durante o toque retal digital. A ampola retal (secção entre a válvula de Kohlrausch e a junção anorretal) é consideravelmente elástica e serve como reservatório durante a defecação.
A mucosa possui o típico epitélio intestinal com enterócitos colunares (cilíndricos) simples e numerosas células caliciformes. Na zona de transição anal o epitélio colunar (cilíndrico) se achata mais e mais e eventualmente se torna epitélio escamoso (pavimentoso) estratificado não queratinizado.
A mucosa possui o típico epitélio intestinal com enterócitos colunares (cilíndricos) simples e numerosas células caliciformes. Na zona de transição anal o epitélio colunar (cilíndrico) se achata mais e mais e eventualmente se torna epitélio escamoso (pavimentoso) estratificado não queratinizado.
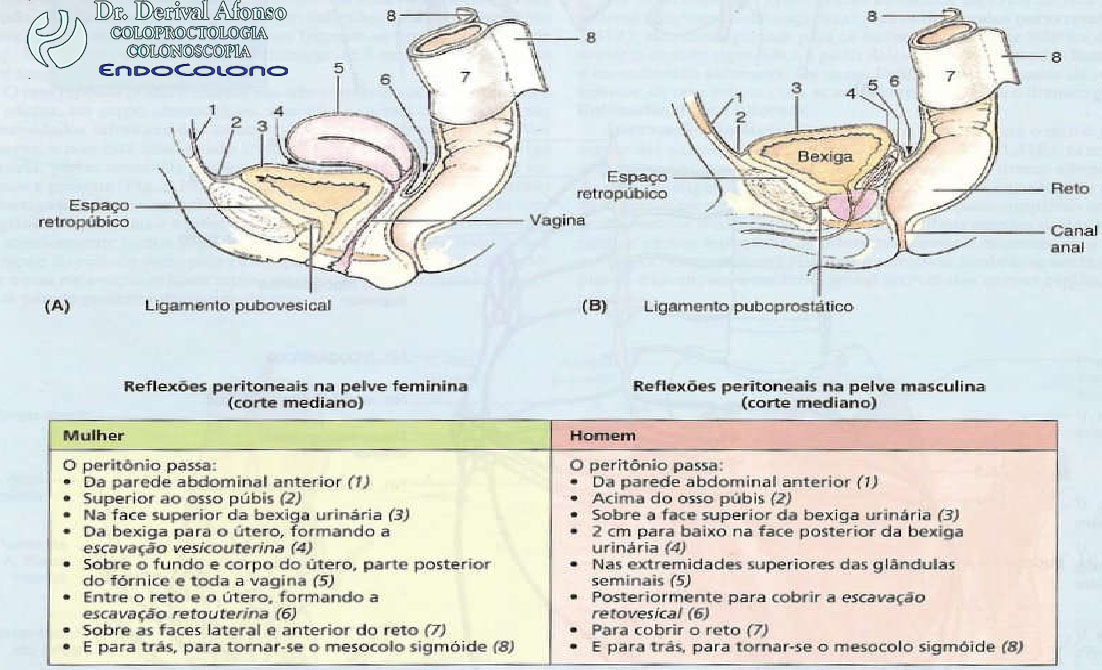
Reto e Canal anal: Relações peritoneais
O retossigmoidoscópio rígido é um dos instrumentos de diagnóstico mais valiosos disponíveis no ambiente de consultório. É um exame eficaz na localização de fonte de sangramento anorretal, como pólipos e câncer retal, e para acompanhar o tratamento da proctite.
A retossigmoidoscopia rígida apresenta um rendimento relativamente alto no diagnóstico de pólipos retais em pessoas assintomáticas ou que apresentam alguma doença anal, em torno de 5% a 8%. A retossigmoidoscopia rígida também pode detectar doenças anais, mas não deve substituir o anuscópio para essa finalidade.
A retossigmoidoscopia rígida apresenta um rendimento relativamente alto no diagnóstico de pólipos retais em pessoas assintomáticas ou que apresentam alguma doença anal, em torno de 5% a 8%. A retossigmoidoscopia rígida também pode detectar doenças anais, mas não deve substituir o anuscópio para essa finalidade.
Para diagnóstico na presença de sinais e sintomas que sugiram doença anorretal
- Sangue vivo nas fezes ao evacuar, hematoquezia.
- Sangue escuro ou preto nas fezes, melena.
- Sangue vivo ou escuro (melena) anal sem fezes, enterorragia.
- Pesquisa de sangue oculto nas fezes positiva.
- Anemia ferropriva
- Alteração do hábito intestinal: diarreia e/ou constipação.
- Alteração na forma das fezes (fita ou em “bolinhas”).
- Secreção e/ou muco nas fezes
- Sensação de evacuação incompleta;
- Sensação de necessidade de evacuar apesar do reto estar vazio, tenesmo;
- Dor abdominal constante ou recidivante associado ou não a alteração do hábito intestinal;
- Excesso de gases abdominal associado a dor e distensão abdominal;
- Dor anorretal associado não à evacuação;
- Emagrecimento
- Inchaço, nódulo ou lesão perianal ou anal;
- Biópsia retal para diagnóstico doença de Hirschsprung, amiloidose e esquistossomose mansônica;
- Tratamento conservador do volvo de sigmoide.
Para prevenção do câncer colorretal
A- Idade igual ou maior a 50 anos. Recentemente, a American Cancer Society (ACS) publicou novas diretrizes para abordagem da doença e anunciou que o rastreamento do câncer colorretal deve começar aos 45 anos para adultos com risco médio. Veja a revisão aqui!
História familiar de câncer colorretal, adenoma e pólipo serrilhado em seus parentes de primeiro grau (pais, filhos e irmãos).
A- Quem já teve pólipo (adenoma ou pólipo serrilhado) no intestino - colorretal
B- Quem já teve câncer colorretal
C- Mulheres com câncer de mama, ovário ou útero
4- Portadores da Doença de Crohn e Retocolite Ulcerativa
B- Quem já teve câncer colorretal
C- Mulheres com câncer de mama, ovário ou útero
4- Portadores da Doença de Crohn e Retocolite Ulcerativa
As contraindicações incluem incapacidade do paciente em tolerar o exame devido a dor anal, apreensão e recusa, sangramento ativo significativo que pode impedir a visualização adequada pelo examinador.
Contraindicações absolutas incluem o seguinte:
Contraindicações cirúrgicas relativas incluem o seguinte:
Contraindicações médicas relativas incluem o seguinte:
A retossigmoidoscopia rígida também pode ser contraindicada em pacientes altamente não cooperativos, agitados ou particularmente ansiosos.
Em alguns casos, a retossigmoidoscopia após a cirurgia colônica pode ser necessária para avaliação de sangramento ou obstrução. Este procedimento parece ser relativamente seguro em pacientes estáveis; no entanto, é melhor postergá-la até pelo menos 1 semana após a operação e reservá-la para indicações clinicamente importantes.
Contraindicações absolutas incluem o seguinte:
- Perfuração intestinal suspeita ou conhecida
- Estenose anal (consideração técnica)
- Recusa do paciente
Contraindicações cirúrgicas relativas incluem o seguinte:
- Peritonite aguda
- Necrose colônica
- Colite fulminante
- Megacólon tóxico
- Diverticulite aguda grave
- Cirurgia colônica recente
- Fissura anal
Contraindicações médicas relativas incluem o seguinte:
- Hemorroidas internas prolapsadas trombosadas (pseudoestrangulamento hemorroidário)
- Coagulopatia grave
- Trombocitopenia grave
- Neutropenia grave
- Infarto agudo do miocárdio recente
- Dificuldade de posicionar o paciente para o exame.
A retossigmoidoscopia rígida também pode ser contraindicada em pacientes altamente não cooperativos, agitados ou particularmente ansiosos.
Em alguns casos, a retossigmoidoscopia após a cirurgia colônica pode ser necessária para avaliação de sangramento ou obstrução. Este procedimento parece ser relativamente seguro em pacientes estáveis; no entanto, é melhor postergá-la até pelo menos 1 semana após a operação e reservá-la para indicações clinicamente importantes.
Pode ser realizado na ausência de preparo intestinal principalmente se o paciente tiver evacuado recentemente, embora a preparo com um pequeno enema realizado 2 a 3 horas antes melhore um pouco o rendimento diagnóstico.
Quando necessário o seguinte preparo é realizado, a menos que o paciente tenha uma história sugestiva de doença inflamatória intestinal.
Quando necessário o seguinte preparo é realizado, a menos que o paciente tenha uma história sugestiva de doença inflamatória intestinal.
1- Minilax® (sorbitol + laurilsulfato de sódio) - 2 bisnagas
Aplique por via retal as duas bisnagas da seguinte maneira:
A- Três horas antes do horário do exame aplique a primeira bisnaga. O tempo para o início da ação é no mínimo de 5 minutos. Segure o máximo que conseguir para então evacuar.
B- Dez a quinze minutos após evacuar aplique a segunda bisnaga quando o efeito, geralmente, é menor. Mesmo que não sinta vontade de evacuar, sente no vaso sanitário e tente eliminar o conteúdo retal antes de sair de casa.
Aplique por via retal as duas bisnagas da seguinte maneira:
A- Três horas antes do horário do exame aplique a primeira bisnaga. O tempo para o início da ação é no mínimo de 5 minutos. Segure o máximo que conseguir para então evacuar.
B- Dez a quinze minutos após evacuar aplique a segunda bisnaga quando o efeito, geralmente, é menor. Mesmo que não sinta vontade de evacuar, sente no vaso sanitário e tente eliminar o conteúdo retal antes de sair de casa.
➧Com pressão firme introduza suavemente a ponta da bisnaga no ânus e aperte a bisnaga até ser expelido todo o conteúdo para dentro do reto (coloque a ponta inteira, pois se colocar só a pontinha pode evacuar a medicação e não vai fazer efeito).
➧Procure reter o máximo que conseguir e somente assim vá ao banheiro.
➧Após a aplicação não precisa ficar deitado. Pode fazer outras atividades até o medicamento fazer efeito.
O jejum não é necessário, porém não se deve alimentar após o preparo, uma vez que a alimentação pode estimular o reflexo gastrocólico que poderia levar novas fezes para o reto.
Não há necessidade de sedação ou anestesia, uma vez que o exame é indolor, na ausência de processo inflamatório anal (veja contra indicações acima).
➧Procure reter o máximo que conseguir e somente assim vá ao banheiro.
➧Após a aplicação não precisa ficar deitado. Pode fazer outras atividades até o medicamento fazer efeito.
O jejum não é necessário, porém não se deve alimentar após o preparo, uma vez que a alimentação pode estimular o reflexo gastrocólico que poderia levar novas fezes para o reto.
Não há necessidade de sedação ou anestesia, uma vez que o exame é indolor, na ausência de processo inflamatório anal (veja contra indicações acima).
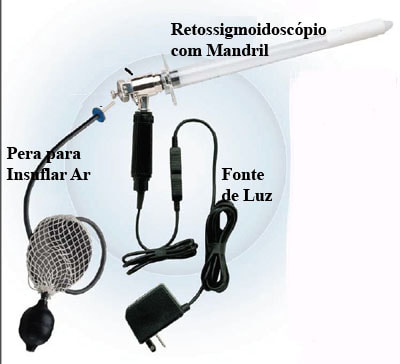
O retossigmoidoscópio rígido pode ser descartável ou metálico (esterilizável). Utilizo na minha clínica o instrumento descartável, para sua segurança e maior praticidade.
|
O retossigmoidoscópio rígido descartável é composto de quatro partes:
1- Corpo: fabricado em poliestireno cristal e transparente, medindo 25 cm; 2- Mandril: fabricado em poliestireno de alta densidade, na cor branca, medindo 32 cm; 3- Ponteira: fabricado em poliestireno de alta densidade, na cor branca; 4- Guia para orientação de luz fria: fabricado em poliestireno de alta e baixa densidade, na cor preta de 4,4 cm de comprimento e 1,8 cm de diâmetro. Diâmetro proximal: 2,2 cm;
Diâmetro distal: 1,8 cm; Comprimento do corpo com a ponteira: 27 cm; Comprimento Total: 32 cm. |
Como mencionado anteriormente, o toque retal e a anuscopia devem sempre preceder a retossigmoidoscopia rígida. Além de fornecer informações valiosas como afastar lesões no canal anal e no reto inferior que podem ser traumatizadas pelo aparelho, o toque retal relaxa o esfíncter anal o suficiente para que o exame seja realizado com mais facilidade e a anuscopia pode ser prejudicada pelo ar que é injetado durante a retossigmoidoscopia rígida. É importante realçar que a retossigmoidoscopia não examina o canal anal.
Quatro princípios que devem ser respeitados:
1- Rapidez.
2- Mínima insuflação de ar.
3- Conversar continuamente com o paciente: explicando, tranquilizando e distraindo.
4- Não provocar iatrogenias (traumas).
5- A retossigmoidoscopia rígida dura em média três minutos.
Quatro princípios que devem ser respeitados:
1- Rapidez.
2- Mínima insuflação de ar.
3- Conversar continuamente com o paciente: explicando, tranquilizando e distraindo.
4- Não provocar iatrogenias (traumas).
5- A retossigmoidoscopia rígida dura em média três minutos.
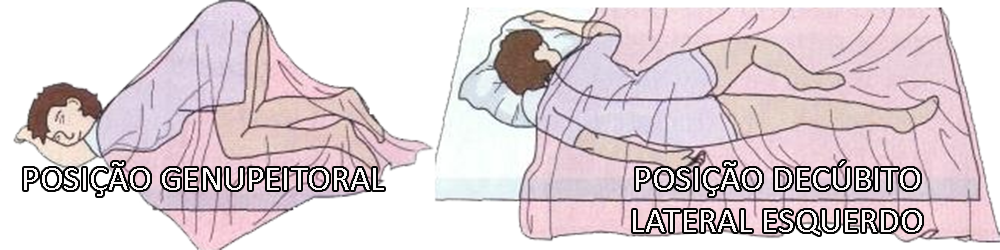
Geralmente o paciente é colocado na posição genupeitoral (decúbito ventral, com tórax e coxas flexionadas levantando as nádegas e quadril apoiando-se nos joelhos e cotovelos). É opção o decúbito lateral esquerdo com a perna contralateral flexionada no joelho e quadril (posição de Sims), posição adotada em paciente com impedimento clínico ou ortopédico que impeça a posição genupeitoral.
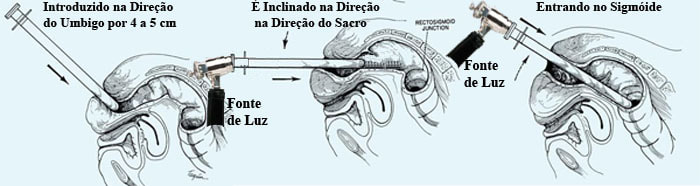
Após realizar o toque retal e a anuscopia o retossigmoidoscópio com o mandril bem lubrificado (lidocaína gel) é inserido suavemente no canal anal direcionando-o ao umbigo por cerca de 4 a 5 cm. Neste ponto, remova o mandril e acople a fonte de luz com a lente de aumento vedando o aparelho. A 4 cm da margem anal, o reto angula posteriormente sobre a alça puborretal na cavidade do sacro. Portanto, quando o endoscópio atinge esse ponto a 4 cm da margem anal, sua direção deve mudar para apontar posteriormente.
Avance o retossigmoidoscópio sob visão direta fazendo movimentos circulares usando um fole para insuflar ar de forma intermitente para distender o reto. Passe pelas 3 válvulas de Houston (a superior e inferior são convexas para a direita, e a do meio é convexa para o lado esquerdo) até a junção do reto com o sigmóide. O conhecimento da anatomia tridimensional do reto é importante.
A insuflação de ar é valiosa para a exposição e exame da mucosa do reto e tem um benefício ainda maior na visualização da mucosa quando o instrumento é retirado.
Avance o retossigmoidoscópio sob visão direta fazendo movimentos circulares usando um fole para insuflar ar de forma intermitente para distender o reto. Passe pelas 3 válvulas de Houston (a superior e inferior são convexas para a direita, e a do meio é convexa para o lado esquerdo) até a junção do reto com o sigmóide. O conhecimento da anatomia tridimensional do reto é importante.
A insuflação de ar é valiosa para a exposição e exame da mucosa do reto e tem um benefício ainda maior na visualização da mucosa quando o instrumento é retirado.
No nível de 12 cm, o promontório sacral produz uma angulação aguda do reto anteriormente. Nesse ponto, a direção do endoscópio é alterada para apontar anterossuperiormente.
A distância usual que pode ser examinada confortavelmente é de 15 a 20 cm. Qualquer dor significativa é uma indicação para encerrar o exame. Um exame mais aprofundado pode ser realizado usando um endoscópio flexível.
Quando o endoscópio é retirado, siga as etapas acima para trás. Insufle ar e mude de direção, mantendo a visão direta da luz do reto. Pequenos movimentos circulares permitem um exame mais completo e podem revelar lesões perdidas durante a inserção do endoscópio.
Após a remoção completa do endoscópio, limpe a área perianal e retorne o paciente a uma posição mais confortável.
Quando um obstáculo é encontrado, o instrumento é recuado 3 a 4 cm e redirecionado para a luz exposta pela leve insuflação de ar. A inserção bem sucedida do retossigmoidoscópio requer familiaridade com a anatomia do reto e do cólon sigmóide. Saber onde a luz provavelmente está localizada sem realmente a visualizar facilita o exame.
A distância usual que pode ser examinada confortavelmente é de 15 a 20 cm. Qualquer dor significativa é uma indicação para encerrar o exame. Um exame mais aprofundado pode ser realizado usando um endoscópio flexível.
Quando o endoscópio é retirado, siga as etapas acima para trás. Insufle ar e mude de direção, mantendo a visão direta da luz do reto. Pequenos movimentos circulares permitem um exame mais completo e podem revelar lesões perdidas durante a inserção do endoscópio.
Após a remoção completa do endoscópio, limpe a área perianal e retorne o paciente a uma posição mais confortável.
Quando um obstáculo é encontrado, o instrumento é recuado 3 a 4 cm e redirecionado para a luz exposta pela leve insuflação de ar. A inserção bem sucedida do retossigmoidoscópio requer familiaridade com a anatomia do reto e do cólon sigmóide. Saber onde a luz provavelmente está localizada sem realmente a visualizar facilita o exame.
A profundidade de inserção é medida a partir da margem anal sem alongar o reto. A aparência da mucosa e profundidade de inserção deve ser descrita com precisão. Se uma lesão é encontrada o tamanho, a aparência, a localização e distância da margem anal devem ser descritos no prontuário assim como o número de biópsia quando realizada.
Os indivíduos mais jovens são muitas vezes mais difíceis de examinar do que os pacientes mais velhos, porque eles geralmente têm melhor tônus do esfíncter e a inserção do instrumento pode causar mais desconforto. Nas mulheres jovens os órgãos pélvicos femininos são menos elásticos e um pouco mais difíceis de deslocar para a passagem do retossigmoidoscópio.
As três VÁLVULAS HOUSTON (a superior e inferior são convexas para a direita, e a do meio é convexa para o lado esquerdo) são locais indicados para a realização de biópsia retal quando a mucosa é normal, devido à facilidade técnica e menor risco de perfuração.
Os indivíduos mais jovens são muitas vezes mais difíceis de examinar do que os pacientes mais velhos, porque eles geralmente têm melhor tônus do esfíncter e a inserção do instrumento pode causar mais desconforto. Nas mulheres jovens os órgãos pélvicos femininos são menos elásticos e um pouco mais difíceis de deslocar para a passagem do retossigmoidoscópio.
As três VÁLVULAS HOUSTON (a superior e inferior são convexas para a direita, e a do meio é convexa para o lado esquerdo) são locais indicados para a realização de biópsia retal quando a mucosa é normal, devido à facilidade técnica e menor risco de perfuração.
As complicações devido ao exame são raríssimas, porém são descritos dor, sangramento, inflamação do reto, perfuração intestinal e bacteremia.
A perfuração do reto normal ou do cólon sigmóide é extremamente rara apenas com o instrumento, mas tentar passar o retossigmoidoscópio rígido em um paciente com doença intestinal inflamatória, diverticulite, proctite por radiação ou câncer às vezes pode ser uma tarefa perigosa. A insuflação de ar pode causar perfuração de um divertículo ou de um abscesso isolado e, obviamente, procedimentos como biópsia e eletrocoagulação podem resultar em perfuração.
A bacteremia pode ocorrer após todos os procedimentos endoscópicos. Até o próprio toque retal pode predispor a tal ocorrência, mas há considerável diferença de opinião quanto à incidência (0% a aproximadamente 25%) e a sua importância clínica. As recomendações atuais são as da American Society for Gastrointestinal Endoscopy e da American Heart Association - ou seja, nenhuma profilaxia antibiótica para rotina, mesmo para pacientes de alto risco.
A perfuração do reto normal ou do cólon sigmóide é extremamente rara apenas com o instrumento, mas tentar passar o retossigmoidoscópio rígido em um paciente com doença intestinal inflamatória, diverticulite, proctite por radiação ou câncer às vezes pode ser uma tarefa perigosa. A insuflação de ar pode causar perfuração de um divertículo ou de um abscesso isolado e, obviamente, procedimentos como biópsia e eletrocoagulação podem resultar em perfuração.
A bacteremia pode ocorrer após todos os procedimentos endoscópicos. Até o próprio toque retal pode predispor a tal ocorrência, mas há considerável diferença de opinião quanto à incidência (0% a aproximadamente 25%) e a sua importância clínica. As recomendações atuais são as da American Society for Gastrointestinal Endoscopy e da American Heart Association - ou seja, nenhuma profilaxia antibiótica para rotina, mesmo para pacientes de alto risco.
Três procedimentos podem ser realizados pela retossigmoidoscopia rígida:
• Biópsia • Eletrocoagulação • Excisão da alça
A biópsia da mucosa, quando não há lesão, pesquisa de esquistossomose, deve ser sempre realizada na parede posterior ou na válvula de Houston. As válvulas são apenas estruturas mucosas, então a perfuração é virtualmente impossível. Por outro lado, a biópsia dessa área não é aconselhável se o médico desejar obter uma amostra da muscular própria.
O sangramento após a biópsia é uma preocupação incomum se uma biópsia for feita de uma lesão, benigna ou maligna. O sangramento geralmente ocorre quando uma amostra é obtida de um reto de aparência normal, ou seja, quando o médico busca um diagnóstico de condições como doença de Hirschsprung, amiloidose e esquistossomose mansônica. A menos que o sangramento seja pulsátil, não é necessário prolongar o exame para aguardar a hemostasia completa.
Se ocorrer sangramento persistente, ele pode ser tratado pela aplicação de pressão direta com um bastão com ponta de algodão embebido em epinefrina (ou seja, um cotonete), em vez de eletrocoagulação. A eletrocoagulação de uma área de sangramento quando uma amostra de biópsia foi retirada de um reto grosseiramente normal pode levar à perfuração.
A identificação de um pólipo no reto pela retossigmoidoscopia rígida tona quase que obrigatório a realização da colonoscopia. A presença de pólipos associados, chamados de sincrônicos, ocorrem em até 20% dos pacientes e polipectomia pelo exame flexível é mais seguro.
Em contraste com a endoscopia flexível de sistema fechado, a eletrocoagulação ou a excisão com alça com o retossigmoidoscópio aberto não requer uma preparação intestinal completa. Nestas circunstâncias, uma mistura de gás explosiva pode estar presente. No entanto, não há consequências adversas porque a ventilação é suficiente para prevenir lesões intestinais proximais. Embora o “som de estalo” ou “explosão de fogo” possa ser bastante desconcertante, nenhum dano ocorrerá, pelo menos para o paciente.
A perfuração intestinal decorrente de uma biópsia, com ou sem eletrocoagulação é um risco potencial. No entanto, isso é extremamente incomum por dois motivos. Primeiro, o cirurgião limita a biópsia do intestino grosseiramente normal à área abaixo da reflexão peritoneal. Mesmo uma lesão transmural neste local é geralmente inofensiva. Em segundo lugar, a colonoscopia suplantou a polipectomia através do retossigmoidoscópio rígido. Quando uma lesão é encontrada dentro do alcance do instrumento curto, o paciente é inevitável e apropriadamente submetido a uma avaliação completa do cólon.
• Biópsia • Eletrocoagulação • Excisão da alça
A biópsia da mucosa, quando não há lesão, pesquisa de esquistossomose, deve ser sempre realizada na parede posterior ou na válvula de Houston. As válvulas são apenas estruturas mucosas, então a perfuração é virtualmente impossível. Por outro lado, a biópsia dessa área não é aconselhável se o médico desejar obter uma amostra da muscular própria.
O sangramento após a biópsia é uma preocupação incomum se uma biópsia for feita de uma lesão, benigna ou maligna. O sangramento geralmente ocorre quando uma amostra é obtida de um reto de aparência normal, ou seja, quando o médico busca um diagnóstico de condições como doença de Hirschsprung, amiloidose e esquistossomose mansônica. A menos que o sangramento seja pulsátil, não é necessário prolongar o exame para aguardar a hemostasia completa.
Se ocorrer sangramento persistente, ele pode ser tratado pela aplicação de pressão direta com um bastão com ponta de algodão embebido em epinefrina (ou seja, um cotonete), em vez de eletrocoagulação. A eletrocoagulação de uma área de sangramento quando uma amostra de biópsia foi retirada de um reto grosseiramente normal pode levar à perfuração.
A identificação de um pólipo no reto pela retossigmoidoscopia rígida tona quase que obrigatório a realização da colonoscopia. A presença de pólipos associados, chamados de sincrônicos, ocorrem em até 20% dos pacientes e polipectomia pelo exame flexível é mais seguro.
Em contraste com a endoscopia flexível de sistema fechado, a eletrocoagulação ou a excisão com alça com o retossigmoidoscópio aberto não requer uma preparação intestinal completa. Nestas circunstâncias, uma mistura de gás explosiva pode estar presente. No entanto, não há consequências adversas porque a ventilação é suficiente para prevenir lesões intestinais proximais. Embora o “som de estalo” ou “explosão de fogo” possa ser bastante desconcertante, nenhum dano ocorrerá, pelo menos para o paciente.
A perfuração intestinal decorrente de uma biópsia, com ou sem eletrocoagulação é um risco potencial. No entanto, isso é extremamente incomum por dois motivos. Primeiro, o cirurgião limita a biópsia do intestino grosseiramente normal à área abaixo da reflexão peritoneal. Mesmo uma lesão transmural neste local é geralmente inofensiva. Em segundo lugar, a colonoscopia suplantou a polipectomia através do retossigmoidoscópio rígido. Quando uma lesão é encontrada dentro do alcance do instrumento curto, o paciente é inevitável e apropriadamente submetido a uma avaliação completa do cólon.
- Desconforto no reto e no ânus logo após o procedimento.
- Imediatamente após o exame você pode voltar às suas atividades regulares e alimentar normalmente.
- Durante a sua recuperação, chame o seu médico se tiver algum destes sintomas:
- Febre de ≥38° C;
- Grande quantidade de sangue nas fezes;
- Sangramento que dura mais do que alguns dias após o procedimento;
- Dor abdominal importante.
Isenção de responsabilidade
As informações contidas neste artigo são apenas para fins educacionais e não devem ser usadas para diagnóstico ou para orientar o tratamento sem o parecer de um profissional de saúde. Qualquer leitor que está preocupado com sua saúde deve entrar em contato com um médico para aconselhamento.