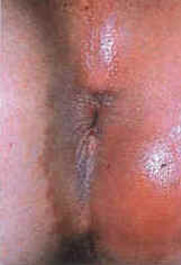
DOR ANAL AGUDA
A dor anal aguda de intensidade variada surge repentinamente e pode piorar com o tempo chegando a restringir as atividades diárias. Pode ocorrer antes, durante ou depois da evacuação ou não ter qualquer relação. A dor anal tem várias causas, a maioria das quais são comuns e tratáveis. No entanto, se a dor anal não desaparecer dentro de 24 a 48 horas, é importante consultar o coloproctologista. Se houver febre com dor anal, é necessária uma consulta mais urgente.
Definição da dor anal aguda
Principais causas para a dor anal aguda
História clínica da dor anal aguda
Exame físico na dor anal aguda
Diagnóstico diferencial da dor anal aguda
Trombose venosa anal – trombose hemorroidária externa
Pseudoestrangulamento hemorroidário – Estrangulamento hemorroida interna
Fissura anal
Abscessos e fístulas anais
Corpo estranho anal
Principais causas para a dor anal aguda
História clínica da dor anal aguda
Exame físico na dor anal aguda
Diagnóstico diferencial da dor anal aguda
Trombose venosa anal – trombose hemorroidária externa
Pseudoestrangulamento hemorroidário – Estrangulamento hemorroida interna
Fissura anal
Abscessos e fístulas anais
Corpo estranho anal
A dor anal aguda, em muitos casos, é um grande problema para os doentes, pois é desagradável e perturbadora, por um lado, e vergonhosa, por outro, de modo que as pessoas doentes demoram a procurar ajuda médica.
Pacientes com dor anal aguda e intensa requerem diagnóstico imediato e preciso, bem como o alívio da dor associado ao tratamento precoce e adequado. Geralmente a história clínica com a inspeção da região anal permite o diagnóstico da maioria dos casos, ficando o toque retal associado à anuscopia e retoscopia, quando suportados, para os poucos casos com dúvida diagnóstica.
Na maioria dos casos, a dor no ânus é descrita por leigos como "hemorroidas" e relacionada a ela. Hemorroidas são na verdade raramente a causa.
Para o tratamento adequado da dor anal, uma anamnese direcionada é fundamental. Já na primeira conversa, superado o sentimento de vergonha muitas vezes dominante, é possível em muitos casos, fazendo perguntas específicas e direcionadas, reconhecer o diagnóstico com alto grau de probabilidade. O tipo e o caráter da dor, a distinção precisa entre dor, queimação e prurido, sangramento anal e a conexão com a evacuação fornecem pistas importantes para o diagnóstico.
A causa da dor anal aguda geralmente é devido a doenças da região perianal ou canal anal devido à alta sensibilidade ao contrário da mucosa retal que é pouco sensível.
Pacientes com dor anal aguda e intensa requerem diagnóstico imediato e preciso, bem como o alívio da dor associado ao tratamento precoce e adequado. Geralmente a história clínica com a inspeção da região anal permite o diagnóstico da maioria dos casos, ficando o toque retal associado à anuscopia e retoscopia, quando suportados, para os poucos casos com dúvida diagnóstica.
Na maioria dos casos, a dor no ânus é descrita por leigos como "hemorroidas" e relacionada a ela. Hemorroidas são na verdade raramente a causa.
Para o tratamento adequado da dor anal, uma anamnese direcionada é fundamental. Já na primeira conversa, superado o sentimento de vergonha muitas vezes dominante, é possível em muitos casos, fazendo perguntas específicas e direcionadas, reconhecer o diagnóstico com alto grau de probabilidade. O tipo e o caráter da dor, a distinção precisa entre dor, queimação e prurido, sangramento anal e a conexão com a evacuação fornecem pistas importantes para o diagnóstico.
A causa da dor anal aguda geralmente é devido a doenças da região perianal ou canal anal devido à alta sensibilidade ao contrário da mucosa retal que é pouco sensível.
Apesar da diversidade de dor, a lista de possíveis causas é clara, mas além das causas listadas aqui, há muitas causas raras. As causas mais comuns incluem:
Alterações cutâneas, dermatoses e infecções nessa área são apenas superficialmente discutidas neste artigo devido à ampla gama de doenças possíveis.
Na coleta da história clínica da dor anal é importante a distinção precisa entre dor, ardor e prurido anal, a natureza e o caráter da dor, a relação com a evacuação e a presença de sangramento ou secreção anal. Pesquisar por sintomas gerais como febre e fraqueza podem fornecer pistas importantes para a causa. A história clínica da dor anal é particularmente importante, porque geralmente o exame proctológico se restringe à inspeção anal devido à dor.
Como exemplo, temos o quadro clínico típico do abscesso perianal como causa de dor: os pacientes relatam dor anal recente e progressiva geralmente sem histórico de doença anal, inchaço ou nodulação perianal, piorando ao sentar-se e pode estar associado sintomas sistêmicos como febre e fadiga.
Como exemplo, temos o quadro clínico típico do abscesso perianal como causa de dor: os pacientes relatam dor anal recente e progressiva geralmente sem histórico de doença anal, inchaço ou nodulação perianal, piorando ao sentar-se e pode estar associado sintomas sistêmicos como febre e fadiga.
O exame físico na dor anal aguda geralmente se restringe ao exame da região anal e retal, o EXAME PROCTOLÓGICO.
Inspeção anal
Para a inspeção da região anal, glútea e sulco interglúteo é importante a exposição e iluminação adequadas. As alterações visíveis são verificadas diretamente quanto à sensibilidade e esclarecidas perguntando onde exatamente a dor está localizada.
Alterações na pele perianal, como eczema ou pústulas, podem ser detectadas facilmente, mas as fissuras agudas e crônicas, causa frequente de dor, geralmente são vistas apenas quando a margem anal, anoderma, é exposta.
Os abscessos perianais muitas vezes não são detectados imediatamente durante a inspeção, uma vez que em vários casos não está presente a vermelhidão típica, mas apenas é visto um leve inchaço. No caso de uma anamnese típica, isso não exclui um abscesso como causa.
Toque retal, anuscopia e retossigmoidoscopia
O objetivo do exame proctológico é determinar a causa da dor. A extensão do exame deve sempre levar em conta a gravidade da dor. Em muitos casos de dor, nem mesmo o toque retal é possível. Se possível, o toque retal é seguido pela anuscopia e, se necessário pela retoscopia, especialmente no caso de sangramento associado.
Exame proctológico sob anestesia
O exame proctológico sob anestesia está indicado quando um diagnóstico confiável não puder ser realizado com inspeção anal e toque retal e houver grande suspeita de que a causa requer tratamento cirúrgico.
Exames de imagem
A endossonografia (se possível) e a ultrassonografia percutânea são usadas para localizar abscessos não palpáveis. A tomografia computadorizada ou a ressonância magnética anorretal muitas vezes não têm valor no diagnóstico da dor anal aguda.
Inspeção anal
Para a inspeção da região anal, glútea e sulco interglúteo é importante a exposição e iluminação adequadas. As alterações visíveis são verificadas diretamente quanto à sensibilidade e esclarecidas perguntando onde exatamente a dor está localizada.
Alterações na pele perianal, como eczema ou pústulas, podem ser detectadas facilmente, mas as fissuras agudas e crônicas, causa frequente de dor, geralmente são vistas apenas quando a margem anal, anoderma, é exposta.
Os abscessos perianais muitas vezes não são detectados imediatamente durante a inspeção, uma vez que em vários casos não está presente a vermelhidão típica, mas apenas é visto um leve inchaço. No caso de uma anamnese típica, isso não exclui um abscesso como causa.
Toque retal, anuscopia e retossigmoidoscopia
O objetivo do exame proctológico é determinar a causa da dor. A extensão do exame deve sempre levar em conta a gravidade da dor. Em muitos casos de dor, nem mesmo o toque retal é possível. Se possível, o toque retal é seguido pela anuscopia e, se necessário pela retoscopia, especialmente no caso de sangramento associado.
Exame proctológico sob anestesia
O exame proctológico sob anestesia está indicado quando um diagnóstico confiável não puder ser realizado com inspeção anal e toque retal e houver grande suspeita de que a causa requer tratamento cirúrgico.
Exames de imagem
A endossonografia (se possível) e a ultrassonografia percutânea são usadas para localizar abscessos não palpáveis. A tomografia computadorizada ou a ressonância magnética anorretal muitas vezes não têm valor no diagnóstico da dor anal aguda.
Na maioria dos casos, o diagnóstico e o tratamento são possíveis após a história clínica, inspeção e exame proctológico. As causas mais comuns incluem:
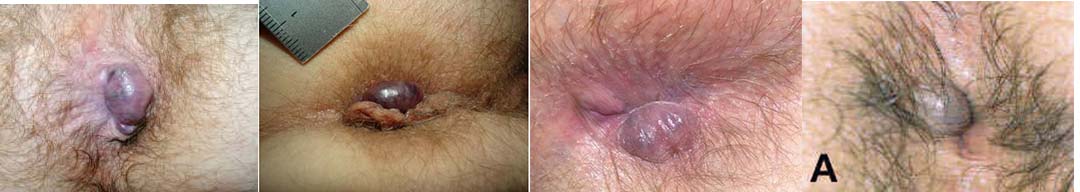
A trombose venosa anal é o tumor doloroso mais comum na clínica proctológica. Os homens são comprometidos cerca de duas vezes mais do que as mulheres.
A trombose venosa anal é muito variável na forma e tamanho. Geralmente é encontrada na margem anal embora possa acontecer no canal anal.
Os sintomas são caracterizados por dor anal variável, especialmente ao sentar-se e evacuar, e muitas vezes ocorrem após episódios de constipação ou diarreia ou até mesmo grande esforço físico (por exemplo, passeios de bicicleta prolongados ou musculação acima do habitual).
Nessas situações, pode ocorrer uma estase ou parada do fluxo sanguíneo nas veias anais subcutâneas acarretando a trombose venosa. Esta trombose causa edema local, inchaço e dor anal. A dor intensa no início geralmente melhora rapidamente. A trombose venosa anal é frequente no final da gestação e durante ou imediatamente após o parto.
Ao contrário do termo usual no jargão "hemorroidas externas trombosadas", não há relação anatômica ou fisiopatológica com a doença hemorroidária.
Sem tratamento, dependendo do tamanho, a trombose venosa anal cura completamente em 6-8 semanas, podendo se formar no local um plicoma residual. No caso de trombose muito pronunciada, pode ocorrer ruptura do nódulo trombosado com sangramento de intensidade e duração variável, o que geralmente leva a uma diminuição imediata da dor. Nessa situação, o foco principal é tranquilizar os pacientes.
O tratamento conservador da trombose venosa é eficaz na maioria dos casos, com analgesia adequada, banhos de assento em água morna e melhora da consistência das fezes.
O objetivo de uma cirurgia (raramente necessária) deve ser a remoção de toda a trombose com a pele que o circunda. Incisões com drenagem do trombo, especialmente tromboses que não são recentes, geralmente não têm vantagem sobre o tratamento conservador.
VEJA MAIS EM https://www.drderival.com/trombose-venosa-anal---trombose-hemorroidaria-externa.html
A trombose venosa anal é muito variável na forma e tamanho. Geralmente é encontrada na margem anal embora possa acontecer no canal anal.
Os sintomas são caracterizados por dor anal variável, especialmente ao sentar-se e evacuar, e muitas vezes ocorrem após episódios de constipação ou diarreia ou até mesmo grande esforço físico (por exemplo, passeios de bicicleta prolongados ou musculação acima do habitual).
Nessas situações, pode ocorrer uma estase ou parada do fluxo sanguíneo nas veias anais subcutâneas acarretando a trombose venosa. Esta trombose causa edema local, inchaço e dor anal. A dor intensa no início geralmente melhora rapidamente. A trombose venosa anal é frequente no final da gestação e durante ou imediatamente após o parto.
Ao contrário do termo usual no jargão "hemorroidas externas trombosadas", não há relação anatômica ou fisiopatológica com a doença hemorroidária.
Sem tratamento, dependendo do tamanho, a trombose venosa anal cura completamente em 6-8 semanas, podendo se formar no local um plicoma residual. No caso de trombose muito pronunciada, pode ocorrer ruptura do nódulo trombosado com sangramento de intensidade e duração variável, o que geralmente leva a uma diminuição imediata da dor. Nessa situação, o foco principal é tranquilizar os pacientes.
O tratamento conservador da trombose venosa é eficaz na maioria dos casos, com analgesia adequada, banhos de assento em água morna e melhora da consistência das fezes.
O objetivo de uma cirurgia (raramente necessária) deve ser a remoção de toda a trombose com a pele que o circunda. Incisões com drenagem do trombo, especialmente tromboses que não são recentes, geralmente não têm vantagem sobre o tratamento conservador.
VEJA MAIS EM https://www.drderival.com/trombose-venosa-anal---trombose-hemorroidaria-externa.html
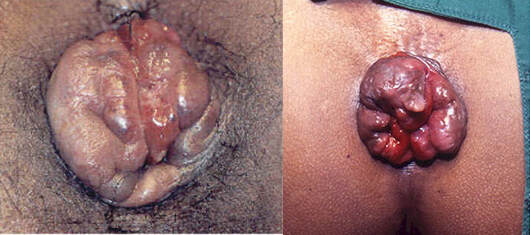
Um prolapso súbito dos coxins hemorroidários internos, se não for reduzido espontaneamente ou manualmente, pode causar estrangulamento das hemorroidas internas.
O esfíncter anal exerce pressão sobre os mamilos causando redução do fluxo venoso. A dor (que geralmente está presente durante o episódio de prolapso hemorroidário agudo) causa um aumento da contração do esfíncter anal (hipertônico), o que aumenta ainda mais a pressão sobre os pedículos das hemorroidas prolapsadas e agrava ainda mais ingurgitamento.
O tratamento do prolapso agudamente aprisionado é conservador, e uma tentativa de terapia cirúrgica nessa fase aguda geralmente não é recomendada porque há risco de danos graves devido à ressecção excessiva da pele perianal.
A terapia conservadora baseia-se na analgesia adequada com relaxantes musculares e anti-inflamatórios não esteroidais (AINEs), venotônicos, regularização da consistência das fezes, a fim de evitar novas evacuações forçadas e banhos de assento em água morna.
A tentativa de redução é geralmente muito dolorosa e inútil. No caso de queixas pronunciadas, isso pode exigir tratamento hospitalar para analgesia adequada e ajuste da consistência das fezes.
Após o tratamento bem-sucedido do prolapso agudo com dor intensa, o procedimento adicional é discutido com o paciente, em muitos casos nenhuma terapia adicional é necessária. Se houver queixas persistentes, a terapia cirúrgica pose ser recomendada.
VEJA MAIS EM https://www.drderival.com/pseudoestrangulamento-hemorroidario.html
O esfíncter anal exerce pressão sobre os mamilos causando redução do fluxo venoso. A dor (que geralmente está presente durante o episódio de prolapso hemorroidário agudo) causa um aumento da contração do esfíncter anal (hipertônico), o que aumenta ainda mais a pressão sobre os pedículos das hemorroidas prolapsadas e agrava ainda mais ingurgitamento.
O tratamento do prolapso agudamente aprisionado é conservador, e uma tentativa de terapia cirúrgica nessa fase aguda geralmente não é recomendada porque há risco de danos graves devido à ressecção excessiva da pele perianal.
A terapia conservadora baseia-se na analgesia adequada com relaxantes musculares e anti-inflamatórios não esteroidais (AINEs), venotônicos, regularização da consistência das fezes, a fim de evitar novas evacuações forçadas e banhos de assento em água morna.
A tentativa de redução é geralmente muito dolorosa e inútil. No caso de queixas pronunciadas, isso pode exigir tratamento hospitalar para analgesia adequada e ajuste da consistência das fezes.
Após o tratamento bem-sucedido do prolapso agudo com dor intensa, o procedimento adicional é discutido com o paciente, em muitos casos nenhuma terapia adicional é necessária. Se houver queixas persistentes, a terapia cirúrgica pose ser recomendada.
VEJA MAIS EM https://www.drderival.com/pseudoestrangulamento-hemorroidario.html
|
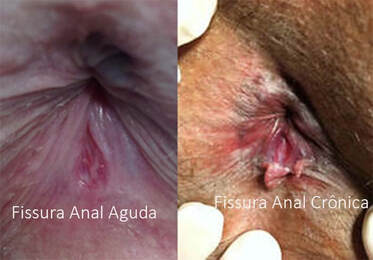
As fissuras, agudas ou crônicas, estão entre as causas mais comuns de dor anal. A causa da dor intensa é a ruptura do anoderma altamente sensível. As fissuras anais afetam todas as faixas etárias, e a maioria das fissuras (90%) ocorre na linha média anal posterior (90%). A incidência de fissura da linha média anterior é maior nas mulheres (10-25%) do que em homens (1-8%). A incidência de fissuras anteriores e posteriores concomitantes é de 3%.
|
O diagnóstico geralmente é possível pela anamnese e inspeção anal. A dor típica da fissura anal é aquela que ocorre imediatamente pós a defecação, podendo durar várias horas. A fissura aguda é comum na evacuação de fezes ressecadas e habitualmente cicatriza com a normalização das fezes, mas a evacuação repetida de fezes ressecadas leva a danos reiterados com dor, o que acarreta uma contração maior do esfíncter anal interno (hipertônico) com isquemia levando a formação da fissura crônica.
Ao mesmo tempo, especialmente em fissuras crônicas, o sangramento frequentemente está presente no papel ou em torno das fezes.
Na fissura crônica, durante a inspeção anal com o afastamento cuidadoso das nádegas, é comum observar na borda anal, extremidade externa da fissura, uma dobra de pele protuberante típica, plicoma sentinela. Se uma anuscopia for possível, geralmente é observada outra protuberância em sua extremidade interna, papila hipertrófica.
Se as fissuras ocorrerem em locais diferentes da anterior e posterior, outras causas devem ser procuradas. Neste caso, a doença de Crohn, a infecção pelo vírus da imunodeficiência humana (HIV) e o câncer de margem anal devem ser afastadas antes de iniciar o tratamento, por exemplo, por colonoscopia, esfregaços ou biópsia.
O tratamento da fissura anal deve ser inicialmente conservador com analgésicos para dor e regularização da consistência das fezes através do aumento de fibras na dieta e suplementos e da quantidade de líquidos. Melhorar a consistência das fezes é de grande importância para prevenir a recorrência.
Para reduzir a pressão no canal anal e melhorar a circulação sanguínea, cremes com diltiazem (antagonista dos canais de cálcio) e isossorbida (vasodilatador) associados a lidocaína são adequadas como tratamento inicial. Uma desvantagem da isossorbida, especialmente em doses mais elevadas, é o efeito sistêmico, especialmente na forma de enxaqueca, que geralmente requerem a descontinuação da terapia.
Se, após o tratamento clínico a fissura não cicatrizar e a dor persistir, o tratamento cirúrgico da fissura crônica pode ser realizado. Pacientes que estão dispostos a se submeter ao tratamento cirúrgico devem ser submetidos a triagem com base no risco de incontinência fecal. Mulheres que tiveram múltiplos partos vaginais e pacientes mais velhos podem ter um complexo esfincteriano fraco, o que as coloca em um alto risco de desenvolver incontinência fecal após o tratamento cirúrgico da fissura anal. Esses pacientes devem ser submetidos a um dos procedimentos que não exigem o corte do músculo esfincteriano (por exemplo a fissurectomia ou avanço de retalho).
Pacientes que apresentam baixo risco de desenvolver incontinência fecal podem ser submetidos à esfincterotomia lateral interna parcial, considerada o tratamento mais efetivo para fissura anal. Indicado também quando existe outra doença anal associada de tratamento cirúrgico (fístula anal ou hemorroidas).
VEJA MAIS EM https://www.drderival.com/fissura-anal.html
Ao mesmo tempo, especialmente em fissuras crônicas, o sangramento frequentemente está presente no papel ou em torno das fezes.
Na fissura crônica, durante a inspeção anal com o afastamento cuidadoso das nádegas, é comum observar na borda anal, extremidade externa da fissura, uma dobra de pele protuberante típica, plicoma sentinela. Se uma anuscopia for possível, geralmente é observada outra protuberância em sua extremidade interna, papila hipertrófica.
Se as fissuras ocorrerem em locais diferentes da anterior e posterior, outras causas devem ser procuradas. Neste caso, a doença de Crohn, a infecção pelo vírus da imunodeficiência humana (HIV) e o câncer de margem anal devem ser afastadas antes de iniciar o tratamento, por exemplo, por colonoscopia, esfregaços ou biópsia.
O tratamento da fissura anal deve ser inicialmente conservador com analgésicos para dor e regularização da consistência das fezes através do aumento de fibras na dieta e suplementos e da quantidade de líquidos. Melhorar a consistência das fezes é de grande importância para prevenir a recorrência.
Para reduzir a pressão no canal anal e melhorar a circulação sanguínea, cremes com diltiazem (antagonista dos canais de cálcio) e isossorbida (vasodilatador) associados a lidocaína são adequadas como tratamento inicial. Uma desvantagem da isossorbida, especialmente em doses mais elevadas, é o efeito sistêmico, especialmente na forma de enxaqueca, que geralmente requerem a descontinuação da terapia.
Se, após o tratamento clínico a fissura não cicatrizar e a dor persistir, o tratamento cirúrgico da fissura crônica pode ser realizado. Pacientes que estão dispostos a se submeter ao tratamento cirúrgico devem ser submetidos a triagem com base no risco de incontinência fecal. Mulheres que tiveram múltiplos partos vaginais e pacientes mais velhos podem ter um complexo esfincteriano fraco, o que as coloca em um alto risco de desenvolver incontinência fecal após o tratamento cirúrgico da fissura anal. Esses pacientes devem ser submetidos a um dos procedimentos que não exigem o corte do músculo esfincteriano (por exemplo a fissurectomia ou avanço de retalho).
Pacientes que apresentam baixo risco de desenvolver incontinência fecal podem ser submetidos à esfincterotomia lateral interna parcial, considerada o tratamento mais efetivo para fissura anal. Indicado também quando existe outra doença anal associada de tratamento cirúrgico (fístula anal ou hemorroidas).
VEJA MAIS EM https://www.drderival.com/fissura-anal.html
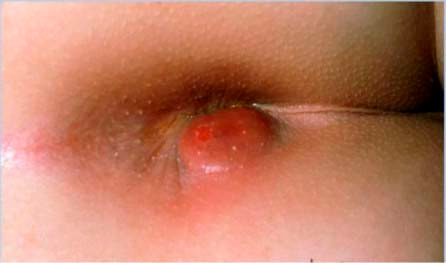
A maioria dos abscessos perianais é inespecífica e mais de 90% está relacionada a uma infecção das glândulas anais. O abscesso é o quadro agudo, doloroso, a fístula é a forma crônica.
O abscesso anal tipicamente apresenta-se com dor anal aguda e intensa que piora ao sentar-se e pode estar presente febre e sensação de mal estar geral. Durante a inspeção, um inchaço doloroso ao toque pode ser perceptível, mas em alguns casos a inspeção anal é completamente normal. O toque retal é geralmente doloroso e impossível, mesmo com a inspeção aparentemente normal.
Com a presença do quadro clínico típico, mesmo sem inchaço visível, o abscesso anal é provável. Nesses casos, a localização precisa da dor é essencial para que se possa identificar de forma confiável o abscesso durante a cirurgia.
O tratamento do abscesso perianal é cirúrgico associado antibioticoterapia.
A cirurgia é realizada sob anestesia regional ou geral, e não se recomenda a anestesia local. Com o abscesso localizado, um espéculo anal é introduzido para a pesquisa do orifício interno de uma possível fístula. A drenagem do abscesso é realizada através de uma excisão ampla da pele para a completa exploração da cavidade do abscesso, com cuidados para evitar lesões no esfíncter anal.
Se uma fístula é identificada durante a cirurgia do abscesso, ela deve ser amarrada frouxamente com um fio para uma cirurgia em segundo tempo. No caso de fístulas superficiais e experiência suficiente do cirurgião pode-se realizar o tratamento definitivo da fístula.
VEJA MAIS EM https://www.drderival.com/abscesso-anal.html
O abscesso anal tipicamente apresenta-se com dor anal aguda e intensa que piora ao sentar-se e pode estar presente febre e sensação de mal estar geral. Durante a inspeção, um inchaço doloroso ao toque pode ser perceptível, mas em alguns casos a inspeção anal é completamente normal. O toque retal é geralmente doloroso e impossível, mesmo com a inspeção aparentemente normal.
Com a presença do quadro clínico típico, mesmo sem inchaço visível, o abscesso anal é provável. Nesses casos, a localização precisa da dor é essencial para que se possa identificar de forma confiável o abscesso durante a cirurgia.
O tratamento do abscesso perianal é cirúrgico associado antibioticoterapia.
A cirurgia é realizada sob anestesia regional ou geral, e não se recomenda a anestesia local. Com o abscesso localizado, um espéculo anal é introduzido para a pesquisa do orifício interno de uma possível fístula. A drenagem do abscesso é realizada através de uma excisão ampla da pele para a completa exploração da cavidade do abscesso, com cuidados para evitar lesões no esfíncter anal.
Se uma fístula é identificada durante a cirurgia do abscesso, ela deve ser amarrada frouxamente com um fio para uma cirurgia em segundo tempo. No caso de fístulas superficiais e experiência suficiente do cirurgião pode-se realizar o tratamento definitivo da fístula.
VEJA MAIS EM https://www.drderival.com/abscesso-anal.html
Conclusão para a prática
- A dor é um prejuízo significativo para os afetados e pode ser muito pronunciada devido à alta sensibilidade da região.
- Além de diagnósticos direcionados, que geralmente só são possíveis em uma extensão limitada devido à dor, eles exigem tratamento rápido e bem-sucedido.
- As causas podem ser múltiplas, além de algumas causas comuns e típicas, muitas causas raras podem entrar em questão.
- A anamnese direcionada é de grande importância.
- Em casos incertos, o exame imediato sob anestesia é um passo importante para o sucesso do tratamento.
dor anal, dor anal aguda, dor ânus, dor no ânus, dor no reto, dor retal, médico dor anal, coloproctologista dor anal, coloproctologia dor anal, quando procurar médico dor anal, causa dor anal, tratamento dor anal, diagnóstico dor anal