Prurido anal causado por micose ou dermatofitose
(Tinea corporis ou tinea cruris)
É uma doença causada por fungos dermatófitos. Transmitidos diretamente (de homem para homem, de animal para homens e da terra para o homem) e indiretamente, por meio de materiais contaminados com escamas de pele contendo o fungo. Essas escamas podem causar infecção por até 15 dias quando em um meio ambiente a 26ºC. Sendo assim, as fontes de infecção podem ser, consequentemente, o homem, determinados animais (cão, gato, porco, gado, aves, peixes etc.) e o solo.
Os dermatófitos são fungos que necessitam de queratina para sua nutrição, por isso vivem na camada córnea, pelo ou unhas.
A maioria das pessoas não desenvolve a infecção clínica, aqueles que a desenvolvem podem ter resposta reduzida das células T decorrente de uma alteração nas defesas locais como trauma com comprometimento vascular, diabetes e imunossupressão.
Existem cerca de 30 espécies de fungos que podem causar doenças no ser humano e causar infecções em diferentes partes do corpo. Essas infecções são mais comuns em países de clima quente e úmido, sendo que os de clima tropical e subtropical são os mais afetados, porém, a dermatofitose é uma doença universal e muito frequente.
Os dermatófitos causam prurido anal com menos frequência, mas devem ser considerados e tratados adequadamente quando encontrados em pacientes com prurido anal.
Sinais e sintomas da micose anal
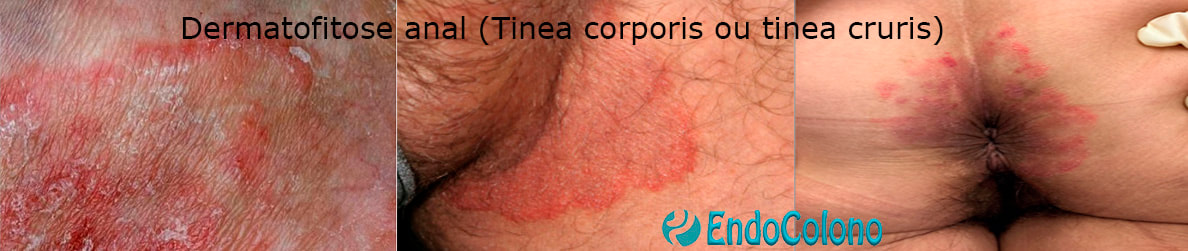
A dermatofitose anal caracteriza-se por lesões pápulo-vesiculosas avermelhadas, descamativas, com borda serpiginosa e desenhadas, isoladas ou confluentes, de modo que a parte externa é a mais ativa na área perianal e que pode se estender às nádegas mediais.
Diagnóstico laboratorial
✓ Aparência clínica.
✓ Exame micológico (hidróxido de potássio) e cultura
O diagnóstico das dermatofitoses baseia-se no aspecto clínico e local da infecção e pode ser confirmado por exame micológico com hidróxido de potássio (KOH) que revela hifas ou por cultura dos pelos coletados. A identificação dos organismos específicos pela cultura não é necessária, exceto em casos de infecção no couro cabeludo (onde uma fonte animal pode ser identificada e tratada) e em unhas (que pode ser causada por fungos não dermatófitos). A cultura também é útil quando a superinfecção por bactérias e a inflamação são graves e/ou acompanhadas de alopecia.
O diagnóstico das dermatofitoses baseia-se no aspecto clínico e local da infecção e pode ser confirmado por exame micológico com hidróxido de potássio (KOH) que revela hifas ou por cultura dos pelos coletados. A identificação dos organismos específicos pela cultura não é necessária, exceto em casos de infecção no couro cabeludo (onde uma fonte animal pode ser identificada e tratada) e em unhas (que pode ser causada por fungos não dermatófitos). A cultura também é útil quando a superinfecção por bactérias e a inflamação são graves e/ou acompanhadas de alopecia.
Anuscopia e retossigmoidoscopia rígida
✓ Todos os pacientes com prurido anal devem ser submetidos a anuscopia e retossigmoidoscopia rígida.
✓ A colonoscopia completa é indicada para pacientes com idade apropriada para o rastreamento do câncer colorretal e pacientes com hematoquezia, anemia por deficiência de ferro e histórico familiar positivo de câncer colorretal.
✓ A colonoscopia completa é indicada para pacientes com idade apropriada para o rastreamento do câncer colorretal e pacientes com hematoquezia, anemia por deficiência de ferro e histórico familiar positivo de câncer colorretal.
Tratamento da micose anal (dermatofitose anal)
O manejo de doenças dermatológicas do ânus, na prática, é particularmente desafiador, porque estão localizadas em uma parte do corpo frequentemente associada ao constrangimento e, portanto, os pacientes podem ter uma doença avançada antes de se apresentarem ao médico para obter ajuda.
Os objetivos do tratamento é o alívio rápido dos sintomas, a cura da dermatite micótica e a prevenção de recorrência. Quando forem encontrados dermatófitos no quadro de prurido anal, mesmo quando oportunista, essa infecção fúngica também deve ser tratada adequadamente.
Em quadros cutâneos localizados de micose anal
O tratamento de escolha são os antifúngicos em creme. Podem ser aplicados uma a duas vezes ao dia por 15 a 30 dias, dependendo do quadro clínico e da extensão da dermatofitose. Existem no mercado vários antifúngicos tópicos. Dentre estes, o mais específico para os fungos dermatófitos é o cloridrato de terbinafina. O clotrimazol é mais usado no Brasil porque têm um amplo espectro de ação.
Em quadros mais extensos de dermatofitose anal
O tratamento de escolha são os antifúngicos orais. Esta modalidade não dispensa o tratamento tópico. O cloridrato de terbinafina em comprimidos de 250 mg é o medicamento mais ativo contra fungos dermatófitos. Outros antifúngicos indicados são do grupo dos azóis como o itraconazol em comprimidos de 100mg e o fluconazol em comprimidos de 150mg. O tratamento tem duração média de 15 a 30 dias.
Para prevenção é necessário um cuidado com a higiene íntima e evitar contaminar-se em banheiros públicos, balneários, piscinas públicas e de academia usando roupas ou sapatos adequados. Durante o verão, se faz necessário evitar ficar com roupas úmidas por tempo prolongado.
Em todos os pacientes associam-se as recomendações gerais para o prurido anal descritas abaixo. Essa estratégia de gerenciamento se concentra no restabelecimento da higiene anal ideal e em transmitir segurança ao paciente de que não existe uma condição subjacente que cause os sintomas.
1- O tratamento começa orientado o paciente a evitar substâncias irritantes conhecidas, como: sabonetes, loções, cremes, pós perfumados, lenços umedecidos para bebês e qualquer produto com avelã.
2- O paciente também deve ser orientado a evitar mais traumas na pele perianal, que podem ser causados pelo coçar, papel higiênico seco e lavagem rigorosa e intensa. Devem ser evitadas as escoriações ou macerações da pele causadas pelo coçar ou esforços de limpeza excessivamente vigorosos.
3- Seque cuidadosamente a pele com um papel higiênico úmido, uma bola de algodão ou um pano macio, sem perfume e sem medicamentos.
a- Limpadores não irritantes são altamente recomendados durante o tratamento inicial.
✓ O vinagre branco diluído (uma colher de sopa em um copo de 30 ml de água) em uma bola de algodão é um limpador barato e eficaz.
✓ O óleo da árvore do chá, um óleo volátil com propriedades antibacterianas e antifúngicas, funciona bem para pacientes com pele perianal úmida e prurido.
b- Uma parte importante é evitar a umidade anal e manter a área perianal sempre seca. O uso breve de um secador de cabelo com ar fresco é uma excelente maneira de manter a pele perianal seca após a limpeza.
c- Os pacientes devem evitar roupas íntimas sintéticas bem ajustadas e podem usar um pequeno pedaço de algodão ou almofada de remoção de maquiagem para ajudar a absorver o excesso de umidade.
d- Sabonete neutro sem perfume, sem fragrância e isento de sabão convencional é o recomendado (Dove Hidratação Sensível Sem Perfume).
4- Também é importante que o paciente mantenha o hábito intestinal regular com fezes de consistência normal. Isso é especialmente útil para evitar infiltração e contaminação fecal da pele perianal. Recomenda-se uma dieta rica em fibras, sem ingestão excessiva de líquidos e o uso criterioso de loperamida ou colestiramina conforme necessário para controlar a diarreia quando presente.
5- Como mencionado anteriormente, uma dieta excluindo componentes alimentares de "alto risco", como café, chá, chocolate, refrigerante e álcool por 2 semanas, deve ser fortemente considerada na maioria dos pacientes com prurido primário.
2- O paciente também deve ser orientado a evitar mais traumas na pele perianal, que podem ser causados pelo coçar, papel higiênico seco e lavagem rigorosa e intensa. Devem ser evitadas as escoriações ou macerações da pele causadas pelo coçar ou esforços de limpeza excessivamente vigorosos.
3- Seque cuidadosamente a pele com um papel higiênico úmido, uma bola de algodão ou um pano macio, sem perfume e sem medicamentos.
a- Limpadores não irritantes são altamente recomendados durante o tratamento inicial.
✓ O vinagre branco diluído (uma colher de sopa em um copo de 30 ml de água) em uma bola de algodão é um limpador barato e eficaz.
✓ O óleo da árvore do chá, um óleo volátil com propriedades antibacterianas e antifúngicas, funciona bem para pacientes com pele perianal úmida e prurido.
b- Uma parte importante é evitar a umidade anal e manter a área perianal sempre seca. O uso breve de um secador de cabelo com ar fresco é uma excelente maneira de manter a pele perianal seca após a limpeza.
c- Os pacientes devem evitar roupas íntimas sintéticas bem ajustadas e podem usar um pequeno pedaço de algodão ou almofada de remoção de maquiagem para ajudar a absorver o excesso de umidade.
d- Sabonete neutro sem perfume, sem fragrância e isento de sabão convencional é o recomendado (Dove Hidratação Sensível Sem Perfume).
4- Também é importante que o paciente mantenha o hábito intestinal regular com fezes de consistência normal. Isso é especialmente útil para evitar infiltração e contaminação fecal da pele perianal. Recomenda-se uma dieta rica em fibras, sem ingestão excessiva de líquidos e o uso criterioso de loperamida ou colestiramina conforme necessário para controlar a diarreia quando presente.
5- Como mencionado anteriormente, uma dieta excluindo componentes alimentares de "alto risco", como café, chá, chocolate, refrigerante e álcool por 2 semanas, deve ser fortemente considerada na maioria dos pacientes com prurido primário.
Antipruriginosos podem ajudar nos casos em que a coceira é muito intensa.
✓ Cetirizina 10 mg ou loratadina 10 mg ou fexofenadina 180 mg são anti-histamínicos de segunda geração (causa pouca sedação, com mínimos efeitos na atividade psicomotora) via oral a cada 24 horas. Recomenda-se tomar 2 a 3 horas antes de deitar-se à noite devido à sonolência e coceira noturna que pode ser um fator contribuinte sério em muitos casos de prurido primário anal.
✓ Cloridrato de hidroxizina 25 mg, via oral, 3 a 4 vezes ao dia, ou seja, de 8 em 8 horas ou de 6 em 6 horas, respectivamente. Tratamento restrito a 10 dias. Tendo em vista a possibilidade de ocorrência de sonolência durante o uso de os pacientes devem ser alertados quanto à condução de veículos, ao manuseio de máquinas perigosas e outros equipamentos que requeiram atenção.
✓ Cloridrato de hidroxizina 25 mg, via oral, 3 a 4 vezes ao dia, ou seja, de 8 em 8 horas ou de 6 em 6 horas, respectivamente. Tratamento restrito a 10 dias. Tendo em vista a possibilidade de ocorrência de sonolência durante o uso de os pacientes devem ser alertados quanto à condução de veículos, ao manuseio de máquinas perigosas e outros equipamentos que requeiram atenção.