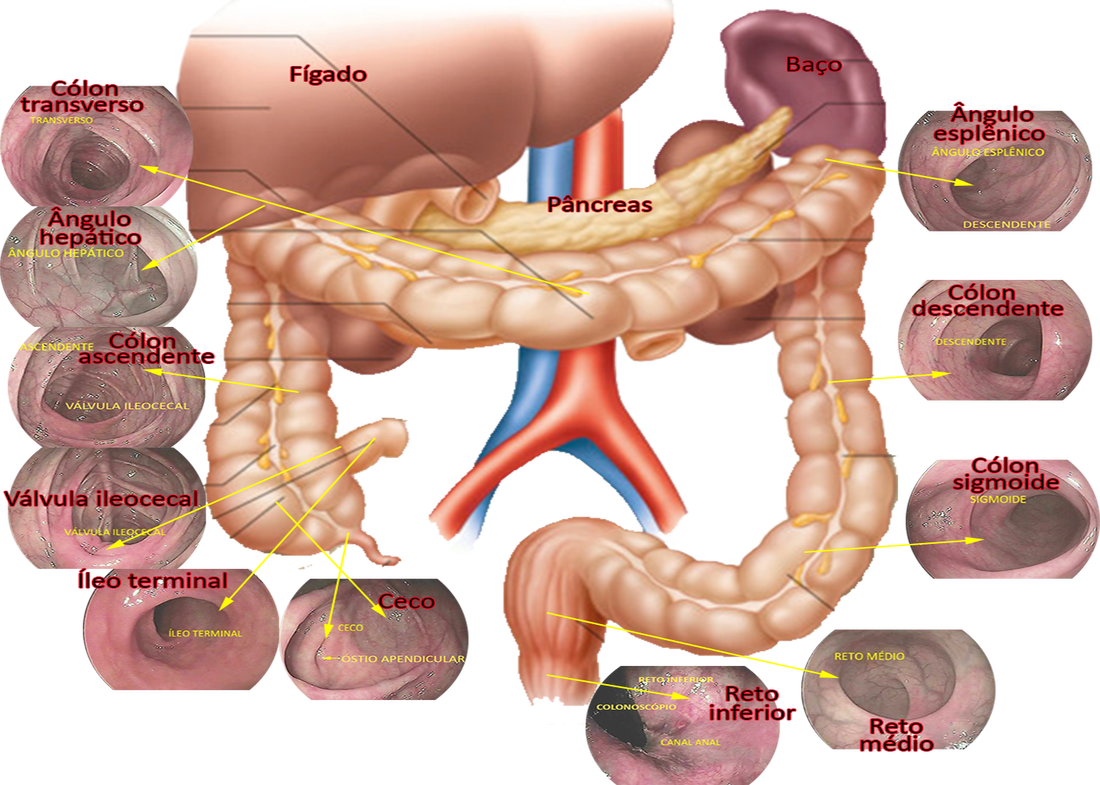
|
|
|
|
O que é o exame de colonoscopia?
Como a colonoscopia é realizada?
Quais são os equipamentos necessários para realizar a colonoscopia?
Quais são as indicações para fazer a colonoscopia?
Quais são os grupos de risco para o câncer colorretal?
Quais são exames necessários para fazer a colonoscopia?
O que é colonoscopia de rastreamento para prevenção do câncer colorretal?
Quais são as contraindicações da colonoscopia?
O que fazer com as medicações de uso crônico antes de realizar a colonoscopia?
É necessária a internação hospitalar para a fazer a colonoscopia?
Vou sentir dor durante a colonoscopia?
Posso ir sozinho fazer a colonoscopia?
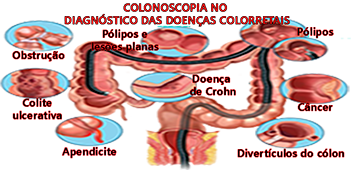
Colonoscopia no diagnóstico das doenças colorretais
Colonoscopia no tratamento das doenças colorretais
….Biópsia
….Estudo colonoscópico dos pólipos
….Tratamento dos Pólipos
….Hemorragia Digestiva Baixa
A colonoscopia é perigosa?
A colonoscopia é segura no idoso?
Quais são as complicações da colonoscopia?
Quando parar de fazer a colonoscopia de prevenção?
Quais são as recomendações para casos e situações especiais?
Quais são as orientações a seguir após a colonoscopia?
O que posso sentir após a colonoscopia?
Qual é o preparo necessário para fazer a colonoscopia?
A colonoscopia é um meio seguro e fácil para a prevenção, diagnóstico e, eventualmente, tratamento das doenças do reto, do cólon e do íleo terminal.
A colonoscopia continua sendo o melhor exame para a detecção de pólipos e câncer colorretal. A colonoscopia é uma ferramenta vital utilizada na medicina moderna hoje. A sua versatilidade e utilidade fazem dela um procedimento vital para salvar vidas, tanto a curto como a longo prazo.
A colonoscopia é frequentemente realizada em ambiente ambulatorial, em Clínicas Especializadas ou no Setor de Endoscopia Hospitalar, com mínimo desconforto e inconveniência devido a administração de medicações analgésicas e sedativas durante exame.
Para a realização da colonoscopia é necessário realizar a limpeza do intestino através do preparo do cólon para que nenhum resíduo fecal fique no seu interior. (PREPARO DO CÓLON).
A qualidade da colonoscopia depende de certas condições adotadas antes, durante e depois do exame. Indicadores de qualidade da colonoscopia:
- Antes do exame – Agendamento oportuno, preparação adequada e avaliação do risco de sangramento.
- Durante o exame – Sedação apropriada, visualização cuidadosa da mucosa intestinal e cálculo das taxas de exame completo (intubação cecal), tempo de retirada do aparelho e taxa de detecção de adenoma.
- Após o exame – Documentação imediata, completa e precisa (tanto escrita quanto fotográfica) da qualidade da preparação, dos achados e biópsia durante a colonoscopia.
Eu faço a colonoscopia com o paciente deitado em decúbito dorsal. Uso a técnica de uma “mão” na qual a mão esquerda controla a manopla e a mão direita permanentemente no colonoscópio. Prefiro fazer a colonoscopia sob sedação moderada na qual não é necessário assistência respiratória, uma vez que qualquer reação do paciente durante a introdução do colonoscópio é sinal para rever a técnica, aspirar o ar e recuar um pouco o colonoscópio.
Com o paciente sedado começo o exame com o toque retal. O toque retal permite diagnosticar alterações do canal anal e relaxar o ânus para a introdução do colonoscópio.
O colonoscópio previamente lubrificado é inserido no reto através do ânus e a progressão do aparelho pelo cólon se faz com insuflação mínima de ar, pequenas rotações no sentido horário e anti-horário com o a ponta do colonoscópio levemente flexionada para cima, movimentos de retirada (tração) e aspiração de ar/líquido. Estas manobras têm como objetivo evitar a introdução excessiva do colonoscópio, facilitar a transposição das angulações do cólon e minimizar a formação de alças. Portanto, o segredo é manter o cólon sigmoide retificado sem a formação de alças.
A colonoscopia é realizada durante a retirada do aparelho sem pressa, realizando movimentos circulares com a ponta do colonoscópio, movimentos para a frente e para trás, irrigando e aspirando todo o conteúdo colônico que possa estar atrapalhando o exame da superfície. Recomenda-se realizar no reto a retroflexão para examinar melhor o reto inferior e parte do canal anal.
Um tempo de retirada de pelo menos nove minutos melhora as taxas de detecção de pólipos, mas a técnica de inspeção parece ser tão importante quanto o tempo gasto na retirada. Girar o colonoscópio para colocar o líquido ou o pólipo na posição de 5 a 6 horas (em frente à abertura do canal de biópsia/aspiração) é fundamental para uma boa técnica.
Embora o grande desafio técnico da colonoscopia seja chegar ao ceco de maneira confortável e segura, o objetivo principal do procedimento é a avaliação diagnóstica precisa. A maior parte do esforço diagnóstico e terapêutico ocorre durante a retirada do colonoscópio.
Após o término da colonoscopia o colonoscópio é reintroduzido até o cólon descendente ou cólon transverso para que o ar residual seja aspirando exercendo leve compressão do abdome, e assim diminuir o desconforto abdominal após o exame.
Em mãos habilidosas, a colonoscopia total pode ser alcançada com segurança e rapidez em quase todos os pacientes (90% de todos os casos e 95% das colonoscopias de prevenção); no entanto, a “arte” da inserção do colonoscópio continua difícil de dominar.
A realização de um exame de alta qualidade requer uma visualização cuidadosa de toda a mucosa colônica. Para isso a insuflação de ar deve ser adequada durante a retirada do colonoscópio.
Todos os procedimentos colonoscópicos devem incluir um relatório completo detalhando a extensão do cólon examinado, a qualidade da preparação e todos os achados normais e anormais encontrados. A documentação fotográfica aprimora muito o registro e deve ser sempre incluída.
|
Unidade combinada de processador digital e fonte de iluminação de Xenôn de 150w. Sistema eletrônico de vídeo Fujinon® série 200: processadora EPX-2200 com função BLV que permite uma visualização mais detalhada dos vasos sanguíneos quando necessário. Monitor LED de resolução HD que apresenta imagens com grande detalhe e alta definição.
Fonte de luz que produz luminosidade transmitida através de fibras ópticas até a ponta distal do colonoscópio onde existe um sistema de microcâmera que capta a imagem e a envia ao monitor. Uma nova lâmpada de xenôn de 150 watts é quatro vezes mais clara do que as fontes similares de halogênio e oferece seis vezes o tempo de vida da lâmpada. Colonoscópio EC-250HL com diâmetro de 13.0 mm, extensão de 168 cm e canal de biópsia de 3.2 mm. O colonoscópio é um tubo longo e flexível da largura de um dedo com uma pequena câmera de vídeo na ponta. A câmera transmite imagem de alta definição para um computador que grava todo o procedimento e permite selecionar imagens para impressão. O apertar de um botão possibilita a ampliação digital instantânea entre 1,0 e 2,0 vezes. Esta característica está disponível em todos os endoscópios Fujinon. |
Aspirador de secreção, são utilizados durante e após a colonoscopia para remover secreções, resíduos, gases e fluidos corporais.
Monitor de pressão arterial não invasiva. Na prática, é o resultado obtido quando é colocado um manguito no braço e insuflado automaticamente e conforme o ar é liberado, as informações são interpretadas de forma automática. Esse método fornece também valores sistólico, médio e diastólico.
Alça de polipectomia. Instrumental cirúrgico utilizado em procedimentos cirúrgicos para remoção de pólipos, lesões ou tumores do intestino grosso ou do reto. É composta por um fio de aço inoxidável que é utilizado para laçar o tecido a ser removido com cautério ou sem cautério.
Cateter injetor descartável. Instrumental cirúrgico composto por um cateter com agulha retrátil na ponta. Permite a injeção de diversas substâncias dentro da superfície intestinal (mucosa) para o tratamento de lesões sangrantes ou auxiliar na remoção de lesões (mucosectomia).
Na primeira situação, a colonoscopia é indicada pelo médico assistente para investigação de determinados sintomas, como alteração de hábito intestinal e dor abdominal. Uma das queixas mais importantes para indicação de uma colonoscopia é o sangramento anal. Neste caso, o médico deverá avaliar com cuidado o quadro clínico, considerando fatores como idade e história familiar de câncer de intestino grosso. Além disso, antes de ser indicada uma colonoscopia de investigação, o paciente deve ser adequadamente examinado, incluindo o exame proctológico com toque retal.
Na segunda situação, em contraste, o exame é realizado para rastreamento, ou seja, para detecção de uma eventual lesão em um indivíduo que não tem nenhuma queixa. Essa indicação se baseia no conhecimento que hoje se tem do processo de desenvolvimento do câncer de intestino. Os tumores malignos de intestino, em sua maioria, se desenvolvem a partir de lesões precursoras benignas, chamadas de pólipos, o que pode ocorrer ao longo de um período de anos. Existe, portanto, um intervalo de tempo em que se pode, através da colonoscopia, detectar e retirar um pólipo antes que este tenha a chance de se tornar um tumor maligno. Com isso faremos efetivamente a prevenção do câncer colorretal.
2- Avaliação de sangramento intestinal.
a- Sangramento intestinal sem fezes (enterorragia) ou com fezes (hematoquezia).
b- Sangramento intestinal escuro (melena).
c- Presença de sangue oculto positivo nas fezes.
3- Anemia por deficiência de ferro (ferropriva) de causa desconhecida.
4- Prevenção e acompanhamento do câncer colorretal.
a- Prevenção em pessoas sem sintomas em idade de risco para o câncer colorretal.
b- Prevenção em pessoas com história familiar sugestiva de câncer colorretal hereditário (HNPCC ou Síndrome de Lynch).
c- Prevenção em pessoas com parentes de primeiro grau de pacientes com câncer colorretal.
d- Prevenção em pessoas que retiraram pólipos colorretais pré-cancerosos.
e- Prevenção em pessoas com Retocolite Ulcerativa ou Doença de Crohn.
f- Prevenção em mulheres com câncer de mama ou ovário ou útero.
g- Afastar outro câncer ou pólipo colorretal simultâneo antes do tratamento do existente.
5- Diagnóstico e acompanhamento da retocolite ulcerativa e doença de Crohn.
6-Diarreia clinicamente significativa de origem desconhecida.
7- Identificação pré-operatória ou intra-operatória de lesão não aparente na cirurgia.
8- Tratamento de lesões com sangramento ativo: ectasia vascular, ulceras, câncer, local de polipectomia, etc.
9- Retirada de corpo estranho.
10- Tratamento de pólipos colorretais (polipectomia ou mucosectomia).
11- Obstrução cólica: diagnóstica e descompressiva pré-operatória e no tratamento paliativo para o câncer colorretal.
12- Descompressão de megacólon não tóxico agudo, pseudo-obstrução aguda e volvo parcial do sigmoide.
13- Dilatação em estenose da Doença de Crohn e nas estenoses de anastomoses.
14- Dor abdominal associada ou não a alteração do hábito intestinal.
15- Câncer metastático de sítio primário desconhecido.
16- Diarreia aguda.
17- Sangramento do trato gastrointestinal alto ou melena de origem conhecida.
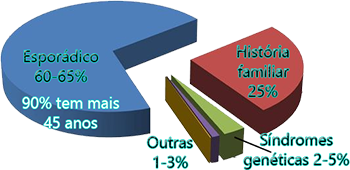
Os grupos de risco têm a função de selecionar quais pessoas precisam de atenção imediata para a prevenção do câncer colorretal. A identificação dos grupos de risco mostra quais indivíduos têm mais chance de desenvolver o câncer colorretal para que possam ser colocados sob controle. Essa prática ajuda a promover ações preventivas mais pontuais para evitar o crescimento das taxas de incidência do câncer colorretal.
A- Idade igual ou maior a 50 anos. Recentemente, a American Cancer Society (ACS) publicou novas diretrizes para abordagem da doença e anunciou que o rastreamento do câncer colorretal deve começar aos 45 anos para adultos com risco médio. Veja a revisão aqui!
História familiar de câncer colorretal, adenoma e pólipo serrilhado em seus parentes de primeiro grau (pais, filhos e irmãos).
A- Colonoscopia anterior com diagnóstico de pólipo (adenoma ou pólipo serrilhado) no intestino. ⇒
B- Quem já teve câncer colorretal. ⇒
C- Mulheres com câncer de mama, ovário ou útero.⇒
D- Portadores da Doença de Crohn e Retocolite Ulcerativa.⇒
Existem dois tipos de contraindicações:
- Contraindicação absoluta significa que o evento ou substância pode causar uma situação de risco de vida. Um procedimento que se enquadre nesta categoria deve ser evitado.
- Contraindicação relativa significa que se deve ter cautela à realização da colonoscopia. (É aceitável fazê-lo se os benefícios superarem o risco.)
Contraindicações absolutas à realização da colonoscopia
Abaixo listo as contraindicações absolutas para o paciente uma vez que pode causar grave consequência ou até mesmo ser fatal. Portanto, não é permitida em nenhuma circunstância nas seguintes condições:
- Quando os riscos da colonoscopia superam os benefícios esperados.
- O consentimento não pode ser obtido para um procedimento não urgente.
- Uma perfuração do trato gastrointestinal é conhecida ou suspeita.
- Condições médicas associadas a um alto risco de perfuração como na colite fulminante ou megacolon tóxico e diverticulite aguda documentada.
- Cirurgia recente com anastomose colônica ou lesão seguido de reparo intestinal.
- Instabilidade hemodinâmica.
Contraindicações relativas à realização da colonoscopia
Por outro lado, uma contraindicação relativa é um em que há uma classificação de fator de risco e deve ser cauteloso. O médico decide em casos individuais, realizando a colonoscopia quando o benefício esperado for maior.
- Doenças cardiorrespiratórias.
- Doenças da coagulação ou em uso de anticoagulantes.
- Gravidez.
- Aneurisma abdominal grande.
- Esplenomegalia.
Considerações especiais
Infarto do miocárdio recente. Em pacientes que tiveram um infarto do miocárdio, uma colonoscopia realizada nas primeiras 3 semanas após o infarto pode provocar arritmia, embora as únicas complicações relatadas durante a colonoscopia nos 30 dias após um infarto do miocárdio sejam hipotensão e bradicardia.
DII grave com ulceração profunda no reto/cólon sigmóide distal. Embora não seja estritamente contraindicado aumentam o risco de perfuração colônica.
Em geral, os pacientes devem esperar pelo menos 6 semanas após esses eventos agudos antes de prosseguir com uma colonoscopia.
Pacientes com dor abdominal intensa e sinais peritoneais podem estar em risco de possível obstrução completa ou gangrena intestinal e devem ser avaliados primeiro por outras modalidades. Esses pacientes não devem ser submetidos à colonoscopia devido ao risco de perfuração intestinal por insuflação de ar de um intestino distendido.
A descompressão colonoscópica do volvo cecal, embora relatada, tem uma alta taxa de falha. Portanto, o volvo cecal deve ser tratado cirurgicamente. A falha da distorção intestinal endoscópica ou volvo colônico com perfuração intestinal, infarto intestinal ou peritonite são indicações para cirurgia de emergência.
É importante que os benefícios esperados da colonoscopia sejam cuidadosamente avaliados em relação aos riscos, particularmente em idosos e pacientes com comorbidades, pois esses pacientes apresentam risco aumentado de complicações graves da colonoscopia.
Se um paciente não puder ser sedado adequadamente, apesar de uma tentativa razoável de sedação, a colonoscopia deve ser adiada até que a sedação adequada possa ser fornecida (por exemplo, cuidados anestésicos monitorados ou anestesia geral). Finalmente, uma suspeita de má preparação é uma contraindicação relativa à colonoscopia.
Exames laboratoriais necessários para a maioria é o hemograma completo e o coagulograma (avalia o risco de sangramento).
- Tome os remédios permitidos e de uso crônico na manhã do exame com pouca água.
- Se diabético, não tome a insulina ou o remédio (hipoglicemiante) no dia do exame.
- Se tomar ticlopidina ou clopidogrel, pare 7 dias antes, mas com a aprovação do seu médico.
- Se tomar rivaroxaban, dabigatran, apixaban pare 3 dias antes, mas com a aprovação do seu médico.
- Se tomar remédio com sulfato ferroso (tratamento da anemia por deficiência de ferro), pare 3 dias antes.
- Se tomar varfarina sódica comunicar ao responsável pela marcação do exame. Você não poderá fazer o exame usando esse medicamento.
- Compareça à Clínica para a colonoscopia 15 minutos antes do horário com apenas 01 acompanhante, sem esmalte, qualquer tipo de jóias (brincos, anéis, cordões, relógio, etc.) e traga uma camiseta de algodão (qualquer cor) fechada.
- Traga os exames recentes com hemograma e coagulograma (tempo de protrombina, RNI e tempo de tromboplastina parcial).
- Traga por escrito, em letra legível, os nomes das doenças (caso tenha) e dos remédios de uso crônico (caso faça use).
Raramente, a colonoscopia exigi a internação em hospital para ser realizada. Mais de 95% das colonoscopias são realizadas em Clínicas. Mas, como todo procedimento, tem seus riscos, em alguns casos a internação em hospital é necessária.
Como nas doenças crônicas graves do coração, pulmão, rim e fígado ou em uso de medicamentos anticoagulantes que não podem ser suspensos. Quando estes riscos são elevados, há indicação de fazer a colonoscopia em ambiente hospitalar. Também se faz necessário a internação em hospital para a retirada de uma grande lesão, quando o risco de complicações, perfuração do intestino ou sangramento, é maior.
O objetivo principal da sedação é reduzir a ansiedade e o desconforto, melhorando a satisfação e tolerabilidade à colonoscopia, além de possibilitar ao colonoscopista um ambiente ideal para a análise adequada.
A aplicação de sedativos e analgésicos na colonoscopia melhoram as taxas de exames completos, a tolerância, a satisfação e a probabilidade de repetir o procedimento, e reduz a frequência de complicações relacionadas ao exame.
A sedação e analgesia é ato médico e o colonoscopista deve conhecer bem os medicamentos, os níveis de sedação, efeitos colaterais e tratar as complicações. A resposta à sedação e analgesia não é uniforme e, portanto, as medicações devem ser administradas em pequenas doses. A dose da medicação depende da ansiedade do paciente, idade (o risco de eventos adversos seria maior em idosos), medicamentos em uso (principalmente tranquilizantes e sedativos), abuso de drogas ou álcool e doenças (doença cardíaca ou pulmonar, doença neurológica ou convulsão e apneia do sono).
A duração e grau de dificuldade do exame também influencia a dose. História de reações adversas ou alergia a procedimentos anteriores é sinal de alerta.
A doença renal crônica não influencia na escolha e dose da medicação mais comumente usada (propofol, fentanil ou midazolam). Na doença crônica do fígado a sedação com propofol e fentanil ou midazolam e fentanil é segura, com taxa de complicações semelhantes. O esquema de propofol e fentanil é mais eficaz com menor tempo de recuperação pós-exame.
Pacientes sedados com propofol de forma não contínua (bolus) é mais segura. A dose usada é menor, a frequência de queda da oxigenação do sangue também é menor e o despertar é mais precoce quando comparado à infusão contínua.
Jejum: em pacientes de baixo risco para broncoaspiração o jejum de 6 horas para alimentos sólidos e de 2 horas para líquidos límpidos sem resíduos são suficientes para promover as colonoscopias com segurança e qualidade.
Após a conclusão da colonoscopia, devido a sedação e analgesia intravenosa, os pacientes necessitam de observação e monitoramento até que se recuperem dos efeitos dos sedativos. A decisão de alta é tomada com base nos níveis de consciência, pressão arterial e frequência cardíaca, oxigenação e dor/desconforto, que devem ser avaliados em intervalos regulares e registrados até estas medidas retornarem aos valores basais.
Critérios padronizados são usados para avaliar a recuperação da sedação (ESCALA DE ALDRETE-KROULIK). Todos os pacientes devem receber instruções verbais e escritas, descrevendo dieta, atividades, medicações e acompanhamento de avaliações a serem seguidas após o procedimento. Um número de telefone de contato com disponibilidade de 24 horas/dia, de uma pessoa responsável pelo serviço de endoscopia.
Respeitando critérios de segurança e as normas da legislação Brasileira (SS-169/96, CFM 1.409/94 e SS-SP 2/2006) é obrigatória a presença de um acompanhante até o seu retorno à sua residência.
Os medicamentos que você recebeu podem mudar a maneira como você pensa e dificultar a lembrança pelo resto do dia.
Como resultado, NÃO é seguro para você dirigir um carro ou encontrar o caminho para casa. Você não terá permissão para sair sozinho. Você vai precisar de um amigo ou membro da família para levá-lo para casa.
É obrigatório que o paciente com idade inferior a dezoito anos e não emancipado ou que tenha sido considerado legalmente incapaz esteja acompanhado pelo responsável legal.
Não planeje voltar ao trabalho pelo resto do dia. Não é seguro manusear ferramentas ou equipamentos.
Você também deve evitar tomar decisões importantes de trabalho ou legais pelo resto do dia, mesmo que acredite que seu pensamento está claro.
Fique de olho no local onde os fluidos intravenosos e os medicamentos foram administrados. Fique atento a qualquer vermelhidão ou inchaço.
Pergunte ao seu médico quais medicamentos ou anticoagulantes você deve começar a tomar novamente e quando tomá-los.
Se você removeu um pólipo muito grande, seu médico poderá pedir que você evite levantar pesos e outras atividades por até 1 semana.
O preparo intestinal é realizado de maneira a prevenir ou minimizar esses efeitos colaterais pela reposição hidroeletrolítica vigorosa (água, sucos, bebidas isotônicas, água de coco, etc.), e uso profilático de antieméticos.
É recomendado repetir a colonoscopia entre 6 meses a um ano. Pesquisar o provável motivo do preparo inadequado como: transgressão na dieta e/ou intolerância aos laxantes com vômitos. Caso o paciente tenha feito o preparo corretamente, a nova colonoscopia requer um preparo mais rigoroso, como o usado para o constipado grave. Veja abaixo.
- Após a colonoscopia o paciente é deixado na mesa de exame até a saturação de O2 no ar ambiente for mantida acima de 92%.
- O paciente é transferido para a sala de recuperação.
- Na sala de recuperação é monitorado com a oximetria de pulso.
- Checa-se a ESCALA DE ALDRETE-KROULIK a cada 15 minutos.
- Quando a saturação de O2 cair, no ar ambiente, abaixo de 92% a oxigenoterapia é reiniciada a 2 l/min.
- Alta do SED quando alcança 10 na ESCALA DE ALDRETE-KROULIK: movimenta os 4 membros; respira profundamente e tosse; PA normal ou 20% ≤ PA pré-exame; totalmente desperto e oximetria ≥ 92% no ar ambiente. Geralmente 30 a 45 minutos após o exame. Sempre com a autorização do médico. Sempre acompanhado.
- O paciente e o acompanhante são orientados como descrito nos itens 8, 9 e 10 e presentes na capa de laudo de exames.
- Biópsia: coleta de material para análise pelo médico patologista.
B. Caso o material coletado em frasco com formol esteja em seu poder, você o entregará ao laboratório de anatomia patológica de sua escolha, tendo o cuidado de verificar quando o resultado estará disponível. Os frascos poderão ser guardados por tempo indeterminado.
O resultado do exame histopatológico das biópsias deve ser anexado ao laudo do exame endoscópico, e ambos devem ser entregues ao seu médico.
B. Caso o material coletado em frasco com formol esteja em seu poder, você o entregará ao laboratório de anatomia patológica de sua escolha, tendo o cuidado de verificar quando o resultado estará disponível. Os frascos poderão ser guardados por tempo indeterminado.
O resultado do exame histopatológico das biópsias deve ser anexado ao laudo do exame endoscópico, e ambos devem ser entregues ao seu médico.
B. Poderá alimentar após a alta da clínica, mas dê preferência a alimentos de fácil digestão.
C. Procure ficar em repouso até o dia seguinte ao exame, evitando esforços e atividades perigosas ou que exijam concentração. Exemplo: costurar em máquinas e cortar com serras ou facas.
D. Não dirigir até o dia seguinte ao exame. Não quebre esta regra em hipótese nenhuma.
E. Não tome nenhuma decisão importante até o dia seguinte ao exame.
F. Não use bebidas alcoólicas até o dia seguinte ao exame.
G. Mulheres amamentando devem solicitar orientação apropriada e específica.
- Sonolência: em função dos efeitos da medicação para a realização da colonoscopia. Apenas descanse.
- Cólica abdominal: devido à injeção de ar durante o exame e melhoram à medida que forem eliminados. Pode tomar 60 gotas de Simeticona e repetir a cada 6 horas e se necessário tome também um comprimido de Butilbrometo de Escopolamina + Dipirona Sódica e pode repetir a cada 6 horas (proibido para alérgicos a dipirona).
- Náuseas e vômitos: poderão o ocorrer em função dos efeitos da medicação para a realização da colonoscopia. Fique em repouso por mais tempo. Pode tomar um comprimido de metoclopramida ou Dimenidrinato 50 mg + cloridrato de piridoxina 10 mg.
- Queimação temporária na veia onde foi injetada a medicação (flebite química)
- Dor abdominal forte ou sangramento intestinal não são comuns e deverão ser notificados.
1. Já fez a colonoscopia antes com preparo ruim?
2. Com que frequência vai ao banheiro evacuar? Demora mais de 4 dias?
3. Faz uso de antidepressivo?
4. Quem vai fazer a colonoscopia é diabético ou possui alguma limitação física como sequela de AVC, demência, doença de Parkinson ou uso de cadeira de rodas ou muleta/bengala?
2- Preparo para pacientes com COLOSTOMIA com o coto retal: fazer o preparo igual aos demais pacientes, mas realizar também a lavagem do coto retal com o Fleet enema ou Phosfoenema---130ml---2 unidades.