Hemorroidas - Doença hemorroidária
|
O que é hemorroidas?
As hemorroidas são estruturas vasculares normais do canal anal. A hipertrofia, dilatação e distorção das hemorroidas pode provocar sintomas causando a doença hemorroidária. As hemorroidas podem ser internas insensíveis à dor, toque ou temperatura ou externas sensíveis à dor e à irritação, mas geralmente coexistem formando as hemorroidas mistas. Pacientes com hemorroidas geralmente apresentam sangramento indolor e/ou exteriorização anal durante a evacuação. |
Anatomia das hemorroidas
Aspectos epidemiológicos
Fisiopatologia da doença hemorroidária
Fatores de risco da doença hemorroidária
Sinais e sintomas da doença hemorroidária
Diagnóstico da doença hemorroidária
Classificação da doença hemorrroidária
Trombose Venosa Anal - Trombose hemorroidária externa
Pseudoestrangulamento hemorroidário
Tratamento conservador da doença hemorroidária
Escleroterapia no tratamento das hemorroidas
Ligadura elástica das hemorroidas
Ligadura elástica das hemorroidas com a endoscopia flexível
Tratamento cirúrgico das hemorroidas
Hemorroidectomia, excisão cirúrgica das hemorroidas
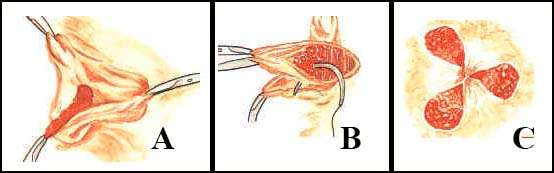
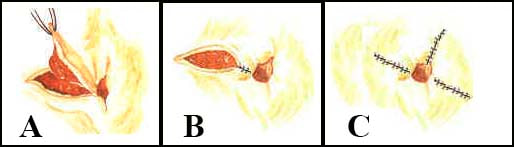
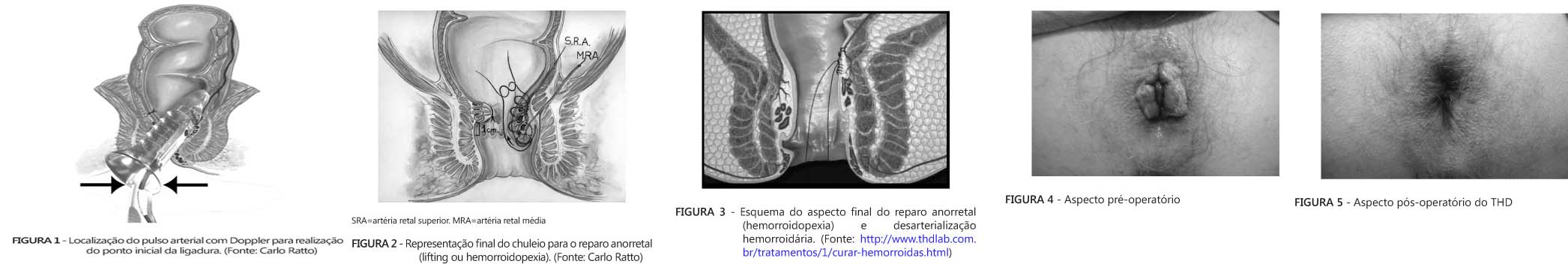
Desarterialização transanal guiada por doppler com hemorroidopexia (THD)
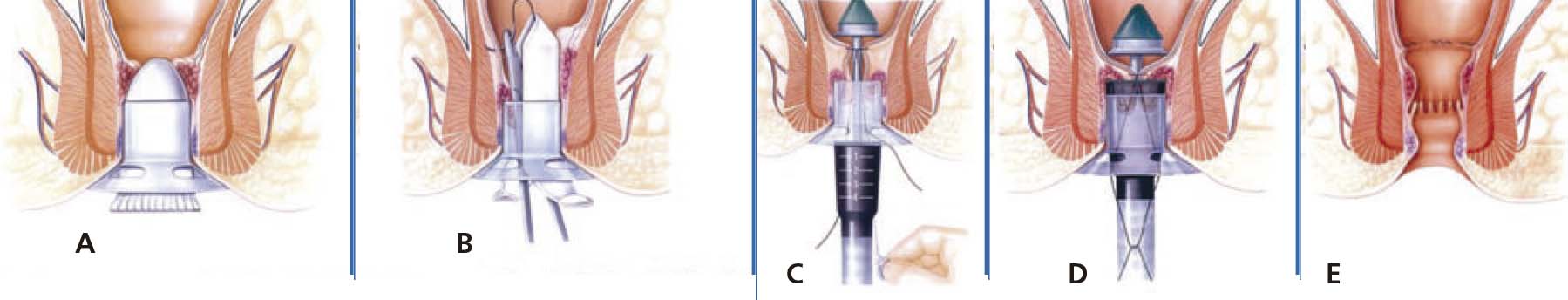
Hemorroidopexia circunferencial grampeada no tratamento das hemorroidas
Doença hemorroidária na gravidez
Indivíduos brancos parecem ser mais afetados do que os negros, e a frequência da doença aumenta na medida em que o nível socioeconômico aumenta.
O número de pessoas que sofrem das hemorroidas no Brasil é calculado ao redor de 5 milhões e 500.000 novos casos ocorrem todos os anos. Dez a 20% desses novos casos evoluem para a cirurgia.
Pacientes com mais de 50 anos que possuem doença hemorroidária, 65% são mulheres, provavelmente se deve as alterações fisiológicas provocadas pela gravidez.
A hereditariedade (herança genética) também é reconhecida como um fator importante para o desenvolvimento de hemorroidas. Quando existe histórico familiar de hemorroidas, recomenda-se iniciar precocemente as medidas preventivas para diminuir a probabilidade de desenvolver a doença.
As hemorroidas não são varizes e são formadas pela hipertrofia, dilatação e distorção das veias hemorroidárias. O crescimento das hemorroidas associado ao enfraquecimento dos tecidos de suporte permite que as hemorroidas deslizem e saem pelo ânus.
O esforço evacuatório promove a congestão das hemorroidárias, que rapidamente se esvaziam após a passagem das fezes. Assim, o esforço prolongado para evacuar mantém as veias hemorroidas fora do ânus, agravando e acelerando a evolução das hemorroidas, o que também observado na gravidez e durante a musculação exagerada.
A hereditariedade é um fator importante na gênese das hemorroidas, sendo comum observar o relato de vários casos em uma mesma família.
O desenvolvimento de hemorroidas sintomáticas tem sido associado ao avanço da idade, diarreia, gravidez, repouso prolongado, esforço físico e constipação crônica.
|
4- Durante a gravidez as alterações hormonais dilatam as veias hemorroidárias e o aumento progressivo do útero reduz o fluxo venoso e aumenta a pressão intra-abdominal com consequente sobrecarga sobre as hemorroidas. Durante o trabalho de parto as contrações uterinas forçam ainda mais as veias hemorroidárias. Estima-se que até 35% das mulheres desenvolverão hemorroidas durante a gravidez e este risco aumenta após cada parto.
|
O sangramento anal, principal sintoma da hemorroida interna, é indolor ocorrendo durante e após a evacuação como gotas de sangue vermelho vivo no vaso sanitário, em torno das fezes ou no papel higiênico. Ocasionalmente, o sangramento pode ser abundante e pode ser exacerbado pelo esforço. Em casos raros, a perda crônica de sangue pode causar anemia por deficiência de ferro com sintomas associados de fraqueza, dor de cabeça, irritabilidade e vários graus de fadiga e intolerância ao exercício.
Os pacientes também podem se queixar de irritação ou coceira anal. Pacientes com hemorroida interna exteriorizada podem apresentar incontinência fecal leve, muco e umidade anal e sensação de evacuação incompleta.
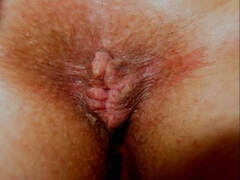
Plicomas anais associados a hemorroidas externas podem dificultar a higiene anal, resultando em contato prolongado do material fecal com a pele perianal e irritação local.
Pacientes com vazamento ou escape anal podem se limpar agressivamente, irritando o períneo e sujando a roupa íntima.
A pesquisa de sangue oculto nas fezes positivo ou anemia não devem ser atribuídos a hemorroidas até que o cólon seja adequadamente avaliado pela colonoscopia.
A dor geralmente não é causada pelas próprias hemorroidas, a menos que complique com a trombose hemorroidária externa ou pseudoestrangulamento da hemorroida interna ou desenvolva fissura anal ou abscesso anal.
Na história clínica o paciente com hemorroidas geralmente procura o coloproctologista com sangramento anal indolor de início recente e ocorrendo durante e após a evacuação como gotas de sangue vermelho vivo no vaso sanitário, em torno das fezes ou no papel higiênico. Outra queixa é a exteriorização das hemorroidas através do ânus ao evacuar com retorno espontâneo ou auxiliado pelo dedo podendo levar a irritação e coceira anal. A dor anal aguda está relacionado a crise hemorroidária (trombose externa ou pseudoestrangulamento) ou a outras doenças como o abscesso anal e fissura anal.
O exame proctológico compreende a inspeção anal na procura de plicomas, hemorroidas externas, hemorroidas internas exteriorizadas como massas rosa-escuras e brilhantes, dermatite perianal por vazamento anal ou sujeira anal. O toque retal, embora as hemorroidas internas não possam ser palpadas, pode identificar leões no canal anal e reto inferior, além de avaliar a contração do esfíncter anal. A anuscopia, exame no canal anal e reto inferior, é o exame mais preciso para o diagnóstico da doença hemorroidária que aparecem como veias dilatadas azul-arroxeadas.
Avaliação adicional em pacientes selecionados com doença hemorroidária
1- Em pacientes com menos de 40 anos é prudente fazer a colonoscopia nas seguintes situações:
•Pacientes com manifestações clínicas atípicas e preocupantes.
•Anemia ferropriva.
•Fatores de risco para doença colônica:
-Perda de sangue gastrointestinal anterior e câncer ou pólipos colorretais previamente ressecados.
-Doença inflamatória intestinal.
-Radioterapia pélvica.
-História familiar de doença inflamatória intestinal.
-História familiar sugestiva de pólipos colorretais avançados, câncer ou síndrome de câncer colorretal hereditário.
Em pacientes sem manifestações clínicas preocupantes, anemia por deficiência de ferro ou fatores de risco para doença colônica, o tratamento da doença hemorroidária pode ser administrado sem avaliação adicional. No entanto, sangramento persistente após tratamento local bem-sucedido da doença hemorroidária deve solicitar avaliação com colonoscopia.
2- Em pacientes com mais de 40 anos é recomendado a realização da colonoscopia. Durante a realização de uma colonoscopia, o reto distal e a borda anal interna devem ser inspecionados em retroflexão com o reto parcialmente insuflado. A insuflação completa deve ser evitada, pois isso faz com que a abóbada retal se distenda e estique, achatando as hemorroidas internas.
|
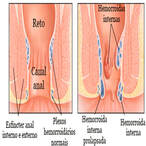
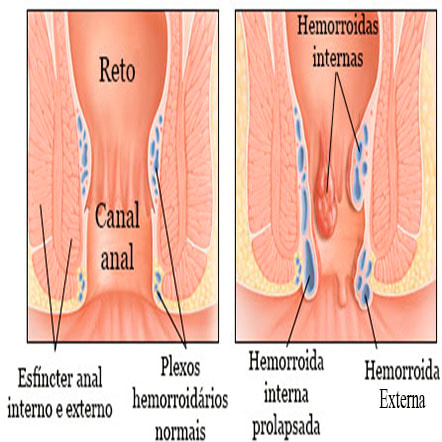
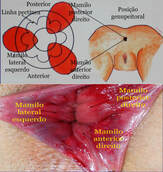
As hemorroidas internas localizam-se acima da linha pectínea (nos dois terços superiores do canal anal) e é recoberto por mucosa colunar ou epitélio transicional insensível.
As hemorroidas externas ocorrem abaixo da linha pectínea ( no terço inferior do canal anal) e é recoberta por epitélio escamoso ou do tipo cutâneo sensível.
Hemorroidas mistas: associação das hemorroidas internas e externas, portanto surgem acima e abaixo da linha pectínea.
|
|
O canal anal pode ser dividido em segmentos. Com o paciente na posição genupeitoral as hemorroidas internas geralmente ocorrem em três posições principais, com base na arquitetura vascular do canal anal: anterior direita, posterior direita e lateral esquerda. No entanto, eles podem ocorrer em qualquer lugar e até ser circunferenciais. Eles também parecem “mudar” com a inserção do anuscópio, de modo que a posição absoluta não é importante.
|
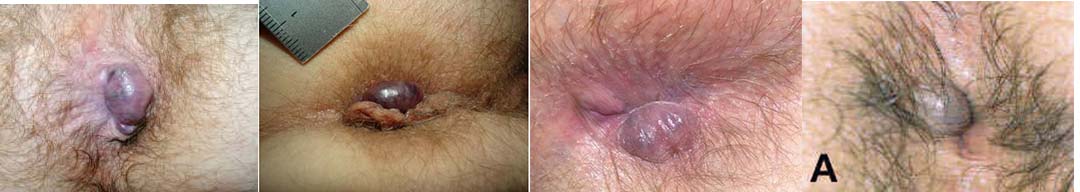
Historicamente, as publicações descrevem erroneamente a trombose venosa anal como um hematoma que se encontra abaixo da pele perianal (anoderma) como resultado de uma possível ruptura traumática de vasos sanguíneos, também chamada de trombose hemorroidária externa.
- Vários estudos mostraram a forte correlação entre fezes ressecadas, constipação e esforço físico intenso com a ocorrência da trombose venosa anal. Sugerem que é devido a estase ou estagnação do sangue nos vasos anais.
- Último trimestre da gravidez devido ao aumento da pressão intra-abdominal e efeito hormonal.
- Esforço durante ou imediatamente após o parto devido ao aumento da pressão intra-abdominal e esforço perineal.
- É certo que, durante o sexo anal, ocorrem lesões nos vasos anais acarretando espasmos esfincterianos, o que pode aumentar a pressão intravenosa temporariamente e causa a ruptura do revestimento endotelial, iniciando a trombose.
- O uso do papel higiênico pode traumatizar e lesar os vasos anais. Assim a higiene anal com a ducha higiênica ou chuveiros após a evacuação podem reduzir a risco de ocorrência da trombose venosa anal.
- Fatores que podem influenciar a ocorrência da trombose venosa anal é a inflamação da região perianal por diferentes agentes e substâncias presentes em sabonetes ou gel de limpeza íntima.
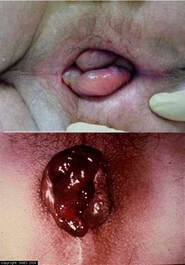
Normalmente é o que leva o paciente ao médico. O paciente relata uma dor anal aguda de moderada a intensa e que ao tocar a região anal notou um nódulo ou caroço duro e sensível. Podendo em um mesmo momento surgir um ou mais coágulos. Tentativas de introduzir a trombose venosa aguda no canal anal são infrutíferas e equivocadas, pois não se trata de uma hemorroida interna que se exteriorizou pelo ânus (prolapso) e, portanto, não deve ser tentado. O trombo está confinado ao anoderma e não cruza proximalmente além da linha dentada.
História natural da trombose venosa anal
O tecido ao redor desses coágulos incha, causando dor moderada a intensa. A dor é geralmente descrita como queimação em vez de latejante, e o grau geralmente, mas nem sempre, depende do tamanho do trombo. A dor geralmente atinge o pico dentro de 48 a 72 horas. A dor então diminui e o trombo encolhe e se dissolve em 2 a 4 semanas.
Ocasionalmente, a pele que recobre o trombo torna-se afinada e o coágulo é parcialmente ou totalmente expulso com sangramento de intensidade variada o que leva a melhora imediata da dor (descompressão). Em alguns casos o sangramento não melhora tornando necessário a excisão da trombose.
Após a resolução, a pele anal redundante permanecerá, mas geralmente é assintomática e não requer tratamento. Se esta pele redundante (plicoma) causar irritação ou dificuldade na limpeza da área anal, uma excisão conservadora sob anestesia local pode ser realizada no consultório.
1- Eliminar o esforço excessivo para evacuar para reduzir a pressão local.
➤Acréscimo de fibras (isto é, frutas, vegetais, pão integral e cereais) e líquidos na dieta.
➤Laxantes formadores de massa fecal ou osmóticos, caso seja necessário para o manejo da constipação.
2- Banhos de assento em água morna, 2 vezes ao dia, durante 10 a 15 minutos. Promove a vasodilatação e acalma os tecidos, contribuindo para o alívio da dor e do desconforto. A água deve ser de morna para quente, mas tendo o cuidado para não se queimar. Além disso, não é preciso colocar uma grande quantidade de água, somente o suficiente para que a água quente cubra a região genital.
Depois do banho de assento deve-se secar muito bem a região com uma toalha macia ou secador de cabelo. As bacias grandes e banheiras de bebês são indicadas porque não gastam água desnecessária e são confortáveis e fáceis de colocar embaixo do chuveiro.
Banho de assento com camomila
A camomila tem ação calmante e cicatrizante, e pode ser usada como banho de assento promovendo a vasodilatação e aliviando a dor e o desconforto em poucos minutos.
Ingredientes
»» Cerca de 3 litros de água morna
»» 3-5 envelopes de chá de camomila
Modo de preparo
Colocar o chá de camomila na água e se sentar dentro da bacia, e permanecer por 20-30 minutos.
3- Pode ser útil o uso de anti-inflamatórios não esteroides (AINEs) e antiespasmódico com analgésico (hioscina com dipirona ou paracetamol) para aliviar a dor e relaxar o esfíncter anal. Pomadas anestésicas (Policresuleno a 50% 0,1g e Cloridrato de Cinchocaína 0,01) para alívio da dor. Observação: esses medicamentos não interferem na resolução do quadro, somente proporciona alívio da dor, portanto devem ser utilizados somente com essa finalidade.
4- Na prática clínica o uso de flavonóides, agentes venotônicos, (diosmina + hesperidina) se mostraram úteis na redução do processo inflamatório das tromboses. Salienta-se que esta medicação não cura, mas funcionam como auxiliares no controle da dor e acelera a reabsorção do trombo. Inicia-se uma dose maior ao dia seguida da diminuição progressiva após 3 a 5 dias, quando o paciente apresenta algum alívio.
5- Gel a base de heparina sódica + nicotinato de benzila ou polissulfato de mucopolissacarídeo melhoram o edema inflamatório local acelerando a regeneração dos capilares no tecido lesado e melhora a circulação da rede capilar. Não deve ser usado em lesões abertas (solução de continuidade) ou em pacientes com hipersensibilidade conhecida aos componentes da fórmula.
Com essas medidas, a dor e o inchaço da maioria das tromboses venosas anais reduzirão em 2 a 7 dias, e a nodulação firme deverá retroceder (será absorvida pelo próprio organismo) dentro de 2 a 6 semanas. Mesmo após o desaparecimento completo do trombo, a pele pode não retornar ao seu estado anterior, um plicoma anal permanecerá como sequela do ocorrido.
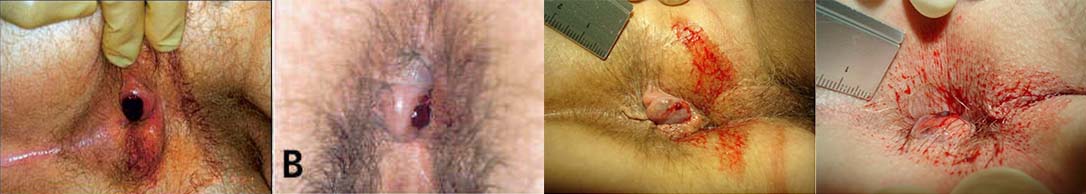
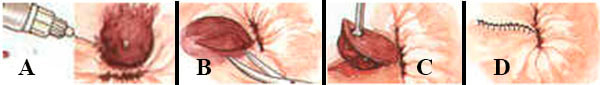
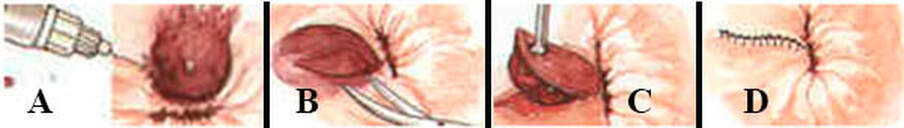
O objetivo com a excisão é remover os coágulos com a pele que o recobre e deixar uma ferida cosmeticamente agradável. O procedimento pode ser realizado no consultório com anestesia local.
A maioria dos pacientes tratados conservadoramente apresenta resolução dos sintomas, mas a excisão da trombose venosa anal resulta em resolução mais rápida dos sintomas, menor incidência de recorrência e intervalos de remissão mais longos.
|
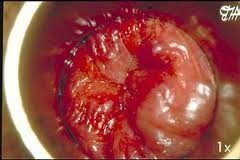
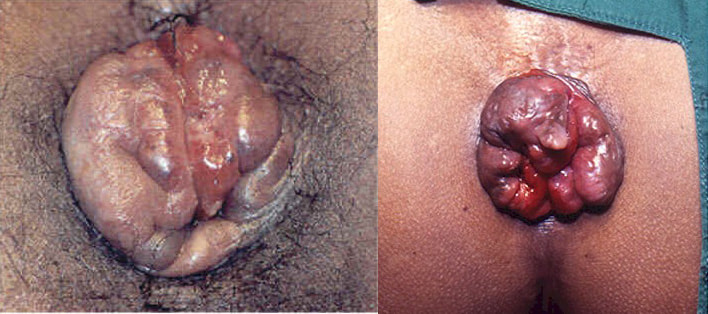
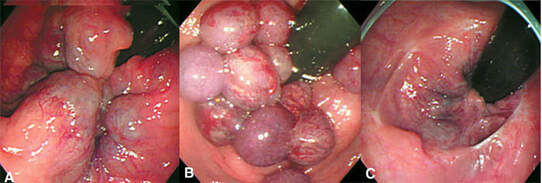
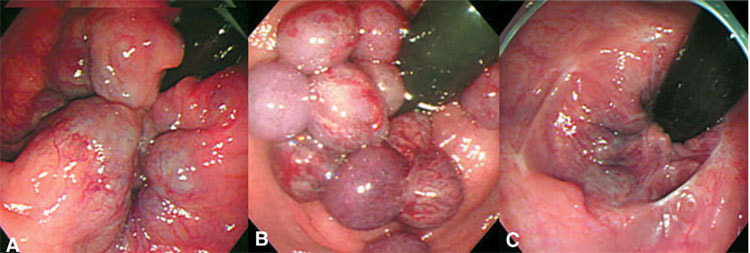
O pseudoestrangulamento hemorroidário pode se manifestar somente na metade da circunferência anal. Quando compromete os dois plexos hemorroidários, interno e externo, o quadro apresenta-se como um tumor arredondado ou ovoide formado por duas coroas separadas por um sulco. Uma coroa interna, mucosa, arroxeada, irregular, com pequenos sulcos separando os mamilos e uma externa, cutânea, mais lisa e em geral mais volumosa, num tom cinza que varia com a tonalidade da pele do enfermo.
|
As hemorroidas inchadas tornam-se difíceis de reduzir e o processo pode progredir para estágios mais graves, principalmente na tentativa forçada de colocá-las para dentro.
A dor anal do pseudoestrangulamento das hemorroidas internas aumenta ainda mais a contração esfincteriana, o que aumenta ainda mais a pressão sobre os pedículos das hemorroidas prolapsadas e agrava ainda mais o quadro hemorroidário.
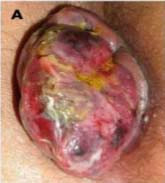
Com a progressão do processo de estrangulamento surge o risco de necrose da mucosa e gangrena, que se apresenta com alterações de cor, dor intensa e drenagem com mau cheiro. Essa apresentação clínica representa uma condição grave que, se não tratada, pode causar complicações fatais.
O prolapso das hemorroidas não costuma causar estrangulamento hemorroidário porque é um processo crônico, mas no caso de esforço súbito (como na constipação aguda ou diarreia), o prolapso pode ocorrer subitamente e, se não for reduzido, pode resultar em estrangulamento.
|
O desenvolvimento do pseudoestrangulamento hemorroidário ocorre tipicamente em pacientes com história de esforço físico prolongado recente e grande esforço para evacuar fezes ressecadas. As hemorroidas internas estranguladas geralmente aparecem como hemorroidas prolapsadas e inchadas, irredutíveis e dolorosas. Nesses casos, o esfíncter anal espástico comprime os pedículos das hemorroidas internas prolapsadas causando estase venosa e consequente edema e trombose.
É crucial distinguir entre hemorroidas externas trombosadas e hemorroidas internas estranguladas, porque são entidades patológicas separadas que requerem tratamentos diferentes. Se não tratadas, as hemorroidas internas estranguladas podem ser extremamente debilitantes por várias semanas e, em casos raros, complicações graves (ou seja, gangrena) pode ocorrer. |
|
Depois de 3 ou 4 dias, por causa da distensão sofrida, a parte mucosa, menos elástica que a cutânea, apresenta num ou noutro ponto o esfacelo (tecido necrosado de consistência delgada, mucoide, macia e de coloração amarela ou cinza) da mucosa, consequência da isquemia resultante da distensão prolongada. Este esfacelamento atinge apenas a superfície e não o conteúdo do mamilo. É fácil retirá-lo com uma pinça para verificar se o conteúdo do mamilo está intacto. Raramente o mesmo pode ocorrer na coroa cutânea, também limitada à superfície.
|
Os tratamentos conservadores incluem redução manual (se adequada, com ou sem analgesia ou sedação endovenosa), repouso no leito, compressas de gelo, banho de assento quente, analgesia, aplicações tópicas calmantes e evitar constipação.
2- Na prática clínica o uso de flavonóides, agentes venotônicos, (diosmina + hesperidina) se mostraram úteis na redução do processo inflamatório das tromboses.
3- Os banhos de assento mornos são melhores que os frios.
4- As pomadas e cremes são de pouca utilidade.
5- O repouso é útil, porque facilita fazer os banhos de assento e auxilia na redução do edema.
6- Eliminar o esforço excessivo para evacuar e, assim, reduzir a pressão local.
➤Acréscimo de fibras (isto é, frutas, vegetais, pão integral e cereais) e líquidos na dieta.
➤Laxantes formadores de massa fecal ou osmóticos são úteis no tratamento e prevenção da constipação e ressecamento das fezes.
|
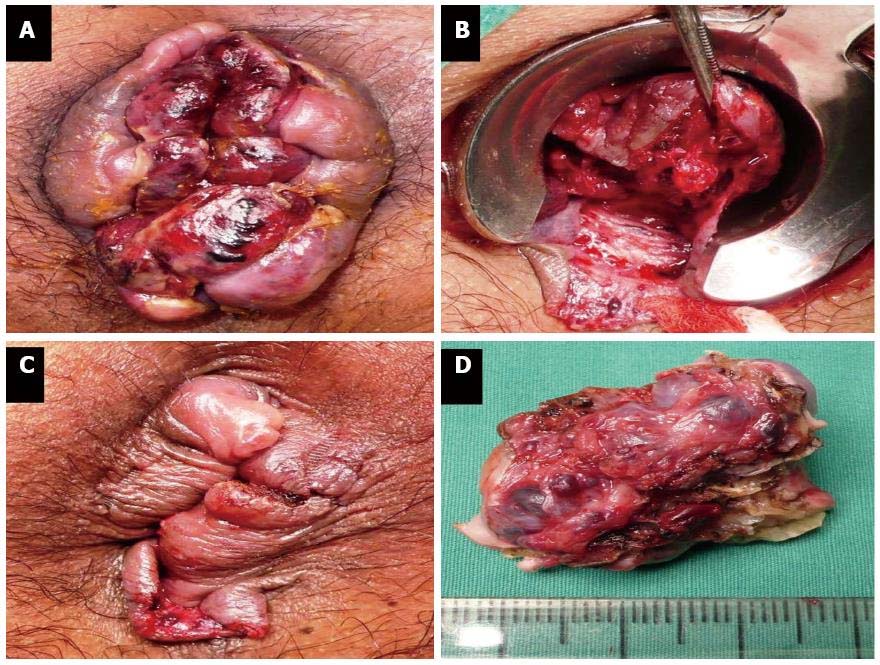
Quando as medidas locais falham, ou quando sinais de complicações são observados, o tratamento cirúrgico é necessário. O tratamento deve ser realizado por cirurgiões experientes e pode ser desafiador.
As evidências de que a cirurgia precoce pode encurtar a duração dos sintomas em várias semanas convenceram muitos autores a indicarem a hemorroidectomia em hemorroidas internas estranguladas. Em casos selecionados, a superioridade da cirurgia sobre a conduta conservadora é óbvia: reduz o tempo dos sintomas, não tem diferenças significativas nas complicações pós-operatórias e os resultados a longo prazo são semelhantes quando comparado com tratamento cirúrgico eletivo. |
Portanto, em emergências, a experiência do cirurgião é de fundamental importância na identificação dos planos cirúrgicos corretos e na seleção da quantidade de tecido a ser removida (para reduzir a recidiva), a fim de obter os melhores resultados, preservando pontes mucosas adequadas e sem danificar os esfíncteres (para evitar estenose e preservar a continência).
Os procedimentos de Ferguson e Milligan-Morgan são as técnicas operatórias mais adotadas em hemorroidas internas estranguladas em todo o mundo. No caso de apresentação aguda, é desejável operar dentro de 72 horas. Após esse intervalo de tempo, as medidas conservadoras são uma boa opção se os sintomas estiverem melhorando.
Em alguns estudos, a dor pós-operatória (avaliada como a necessidade de analgésicos) é surpreendentemente menor após a urgência do que após hemorroidectomia eletiva. Isso pode ser devido à presença de dor mais intensa durante a crise hemorroidária, o que torna a dor pós-operatória menos intensa.
A retenção urinária é de 7,5% e 9% após cirurgias de urgência e eletivas, respectivamente.
O sangramento pós-operatório é outra complicação comum que ocorre em 0,6%-5,4% daqueles submetidos a cirurgias eletivas, em comparação com 1,2%-8% daqueles submetidos a procedimentos de emergência.
No caso da hemorroidectomia fechada, a deiscência da ferida ocorre em aproximadamente 7,5% dos pacientes que procuram tratamento eletivo e em 2,2% daqueles em tratamento de urgência.
Não há relato de diferenças nas complicações sépticas entre as hemorroidectomias de urgência e eletivas, embora exista um maior risco de formação de abscesso perianal com o aumento da idade dos pacientes submetidos e cirurgia de emergência. A febre baixa após hemorroidectomia pode ser normal e é causada por uma bacteremia transitória devido à liberação de bactérias através da ferida para a corrente sanguínea. Complicações sépticas maiores após hemorroidectomia de urgência são extremamente raras, e não há evidência de um risco maior do que o observado em cirurgia eletiva.
A estenose anal está diretamente relacionada ao tamanho das pontes mucosas deixadas após a cirurgia, uma vez que a estenose é incomum se porções adequadas da mucosa forem preservadas. Nos casos de urgência, o risco de estenose não é maior do que o observado nos casos eletivos.
A hemorroidectomia de urgência reduz significativamente o risco de recorrência (em torno de 0,5%) em comparação com o tratamento conservador; um risco aumentado de recorrência está presente no caso de hemorroidectomia limitada (taxa de recorrência de 25%).
A impactação fecal após hemorroidectomia está ligada à dor anal e ao medo de evacuar. A incidência é semelhante após cirurgias eletivas e de urgência. A adesão a uma dieta rica em fibras com ingestão adequada de líquidos geralmente é suficiente para evitar esta complicação.
Existe um risco aumentado de complicações pós-operatórias nos casos de DH que ocorrem em pacientes portadores de doença de Crohn. Por essa razão, a cirurgia deve ser desencorajada (especialmente no caso de envolvimento perianal). As mesmas precauções se aplicam à apresentação aguda de hemorroidas na doença de Crohn.
Pacientes imunocomprometidos são mais suscetíveis a complicações significativas após hemorroidectomia. Várias complicações sépticas importantes têm sido relatadas em pacientes com agranulocitose, pacientes em tratamento com esteroides e pacientes com Síndrome da Imunodeficiência Adquirida (AIDS). O tratamento cirúrgico em pacientes imunodeficientes deve ser seletivo, e a antibiótico profilaxia é mandatória.
As pessoas com hemorroidas têm uma tendência à automedicação em vez de procurar atendimento médico adequado com o coloproctologista. É importante lembrar que sintomas anais nem sempre são causados por hemorroidas e mesmo aqueles sabidamente portadores da doença hemorroidária podem ter outras doenças associadas.
O tratamento da doença hemorroidária depende do tipo e gravidade, da preferência do paciente e da experiência do coloproctologista.
A maioria dos pacientes com sintomas leves e esporádicos pode ser tratada com medidas não cirúrgicas como a modificação da dieta e estilo de vida, medicamentos orais e tópicos e procedimentos realizados no consultório como a ligadura elástica.
O tratamento cirúrgico é opção para a doença hemorroidária interna muito sintomática que não responde ao tratamento clínico e para as hemorroidas externas grandes que esteja interferindo nas atividades do cotidiano e para as grandes hemorroidas mistas.
Tratamento clínico dos sintomas mais frequentes da doença hemorroidária:
- Irritação e prurido anal causado pelas hemorroidas internas e/ou externas (sem sangramento ou trombose) podem ser tratados com uma variedade de cremes ou gel de anestésico (lidocaína a 2%) e/ou corticoide (hidrocortisona a 1%) (tabela 1), mas não devem ser usados por mais de uma semana, pois podem ocorrer efeitos colaterais, como dermatite de contato com o anestésico ou atrofia com o corticoide. Banhos de assento com água morna duas vezes ao dia. Banimento do papel higiênico.
- Para o sangramento das hemorroidas internas o tratamento é inicialmente conservador, como modificação da dieta, agentes vasoativos (flebotômicos) e cremes. As hemorroidas externas geralmente não sangram, exceto na ruptura da trombose hemorroidária externa (consulte ‘tratamento da trombose hemorroidária externa’). As hemorroidas internas com sangramento persistente podem ser tratadas com procedimentos ambulatoriais (por exemplo, ligadura elástica).
- Para o prolapso redutível das hemorroidas internas (grau 2 e 3) o tratamento conservador com a melhora do hábito intestinal e agentes vasoativos (flebotômicos) podem melhorar os sintomas do prolapso. À medida que os sintomas do prolapso pioram, há um benefício maior dos procedimentos ambulatoriais como a ligadura elástica. Se a ligadura elástica não for eficaz, a cirurgia é recomendada. Para hemorroidas de grau IV, a cirurgia é o melhor tratamento.
- Hemorroidas internas e/ou externas trombosadas geralmente apresentam-se com dor anal aguda intensa. A organização e reabsorção do coágulo ocorre dentro de alguns dias diminuindo a intensidade da dor. O tratamento conservador geralmente é suficiente.
●Os pacientes devem ingerir 25 a 35 g de fibras por dia (tabela 2) e beber muita água (35 ml por kg de peso corporal por dia). Ambos são necessários para produzir fezes normais e regulares, que reduzem o esforço para evacuar. Pode levar seis semanas para perceber completamente o efeito benéfico da fibra.
Muitos suplementos de fibras estão disponíveis comercialmente para reduzir a constipação contendo fibras solúveis e insolúveis em concentrações variáveis, mas o recomendado é que ao menos 30% sejam de fibra solúvel. Como a fibra tem outros efeitos salutares, é segura de usar e pode ajudar a prevenir a recorrência, recomendamos manter o aumento de fibra na dieta indefinidamente.
Muitos suplementos comerciais de fibras contêm psyllium, dextrina de trigo, metilcelulose, e policarbofila cálcica. Nenhum demonstrou ter uma vantagem particular sobre o outro no tratamento da doença hemorroidária. Para pacientes que não desejam tomar suplementos de fibra, uma lista detalhada do conteúdo de fibra de vários alimentos está disponível (tabela 2).
A adição de fibras à dieta é benéfica para pacientes com sangramento. A suplementação de fibra diminui o sangramento das hemorroidas e sintomas gerais (por exemplo, prolapso, dor e coceira anal) após 15 dias de uso. A suplementação de fibra pode aliviar o prurido relacionado à sujeira fecal, uma vez que o efeito de volume da fibra pode reduzir o vazamento de fezes líquidas.
●Os pacientes devem abster-se de se esforçar ou permanecer (por exemplo, lendo) no banheiro sentado no vaso sanitário.
●Os pacientes devem praticar exercícios físicos regularmente.
●Os pacientes devem limitar a ingestão de alimentos gordurosos e álcool, o que pode exacerbar a constipação ou causar diarreia. Embora seja um mito popular, comer comida picante (por exemplo, pimenta) não teve efeito sobre os sintomas de hemorroidas, como irritação e prurido em um estudo controlado.
●Se possível, os pacientes devem evitar medicamentos que possam causar constipação ou diarreia.
Numerosos medicamentos, a maioria não precisa de receita médica, estão disponíveis para tratar as hemorroidas. Os medicamentos comumente usados para hemorroidas incluem analgésicos orais ou locais para tratar a dor, agentes tópicos para reduzir o inchaço local ou tratar a dermatite de contato, terapias para reduzir o espasmo do esfíncter e agentes venoativos (flebotônicos) para aumentar o tônus venoso dos tecidos hemorroidais. Cada um deles pode ser eficaz no tratamento de um ou mais sintomas da doença hemorroidária (isto é, irritação, prurido, sangramento, trombose, dor...).
Pomadas contendo anestésicos, analgésicos, esteroides, emolientes e antissépticos são muitas vezes usados pelos pacientes para alívio sintomático rápido.
Analgésicos tópicos, como a mistura de hidrocortisona 1% com lidocaína 2%, são eficazes para aliviar a dor aguda associada às hemorroidas. No entanto, não devem ser usadas por mais de uma semana, para evitar efeitos adversos, como dermatite de contato e atrofia anal.
- Esteroides tópicos, como cremes de hidrocortisona a 1%, usados externamente podem aliviar o prurido associado a hemorroidas, mas não podem ser usados endoanal porque podem retardar a cicatrização. O creme de hidrocortisona a 1% deve ser aplicado duas vezes ao dia por não mais de sete dias. O uso prolongado deve ser evitado devido ao possível afinamento da mucosa perianal e anal e ao aumento do risco de lesões. Se os sintomas forem persistentes, uma pomada não esteroide alternativa deve ser usada.
- Pomadas e supositório a base de policresuleno e cloridrato de cinchocaína (Proctyl®) ajuda a cicatrização, proporciona certa anestesia, remove o tecido lesado, mantendo intacto o tecido sadio, estimulando a regeneração da lesão, prevenindo ou combatendo infecções locais e melhorando o sangramento. Também alivia a dor e o prurido locais. No entanto, o alívio não é tão duradouro quanto o de um supositório. Isso ocorre porque um supositório se decompõe mais lentamente, liberando os medicamentos por um período mais longo.
- Os supositórios são normalmente usados duas vezes por dia durante uma semana. Recomenda-se usar após a evacuação para que o efeito seja mais duradouro. Não lubrifique com vaselina porque pode impedir que o supositório derreta.
Como aplicar o supositório?
- Deite-se de lado com a perna de baixo esticada e a perna de cima dobrada em direção ao estômago. Relaxe as nádegas e respire fundo.
- Insira o supositório no seu reto, a extremidade estreita entrando primeiro. Gentilmente, mas com firmeza, empurre o supositório para dentro, certificando-se de que esteja acima do canal anal.
- Sente-se ou permaneça deitado por pelo menos 15 minutos. Isso permite que o calor do corpo derreta o supositório e o processo de absorção comece. Lave as mãos.
O diltiazem 2% com lidocaína 2% creme (manipulado) pode fornecer analgesia temporária, reduzindo o espasmo do esfíncter anal interno. Aplique a quantidade referente a uma ervilha, um pouco dentro e o restante externamente, massageando por 2 a 3 minutos, no mínimo cinco vezes ao dia.
A pomada de dinitrato de isossorbida 2% com lidocaína 2% creme (manipulado) apresenta bons resultados no tratamento de hemorroidas com poucos efeitos colaterais. Aplique a quantidade referente a uma ervilha, um pouco dentro e o restante externamente, massageando por 2 a 3 minutos, no mínimo cinco vezes ao dia.
Outro pequeno estudo descobriu que uma única injeção intraesfincteriana de toxina botulínica reduziu significativamente a intensidade da dor em 24 horas [31].
Os banhos de assento são um tratamento tópico intuitivo para crises agudas de hemorroidas para reduzir a inflamação e o edema e relaxar os músculos do esfíncter anal. Pacientes com doença hemorroidária avançada tendem a ter tônus esfincteriano elevado.
Os banhos de assento podem aliviar a irritação e o prurido, bem como o espasmo dos músculos do esfíncter anal. Eles devem ser usados com água morna, em vez de fria, duas a três vezes por dia.
Veja detalhes em https://www.drderival.com/banho-de-assento-em-agua-morna.html
A camomila tem ação calmante e cicatrizante, e pode ser usada como banho de assento promovendo a vasodilatação e aliviando a dor e o desconforto em poucos minutos.
Ingredientes
»» Cerca de 3 litros de água quente
»» 2-3 envelopes de chá de camomila
Há evidências de alta qualidade de que os flebotômicos - fração flavonóica purificada micronizada - (flavonoides - diosmina e hesperidina) podem melhorar os sintomas das hemorroidas, como sangramento, coceira e sintomas gerais, portando, os flebotônicos são usados para tratar hemorroidas agudamente inflamadas e com sangramento.
Como os flebotônicos melhoram o tônus venoso, a permeabilidade microvascular, a atividade linfática e o fluxo nutritivo microcirculatório, são capazes de reduzir o sangramento associado às hemorroidas. Reduz a frequência e intensidade das crises hemorroidárias agudas e recorrentes. Portanto, são úteis na melhora dos sintomas hemorroidários até que a cirurgia seja realizada.
- Sinais e sintomas leves a moderados: 1 comprimido de 12/12 horas durante 5 dias, passe a seguir para 1 comprimido ao dia.
- Sinais e sintomas moderados a graves: 1 comprimido de 8/8 horas durante os primeiros 4 dias, baixando para 1 comprimido de 12/12 horas nos 3 dias subsequentes, passando a seguir para a manutenção de 1 comprimido ao dia até melhorar completamente.
Tratamento das hemorroidas externas e suas complicações
As hemorroidas externas geralmente não requerem tratamento específico, a menos que sejam grandes, interfiram com atividades do cotidiano, ou são associadas a hemorroidas internas avançadas (III ou IV grau). Nesses casos, o coloproctologista pode considerar a remoção cirúrgica das hemorroidas externas.
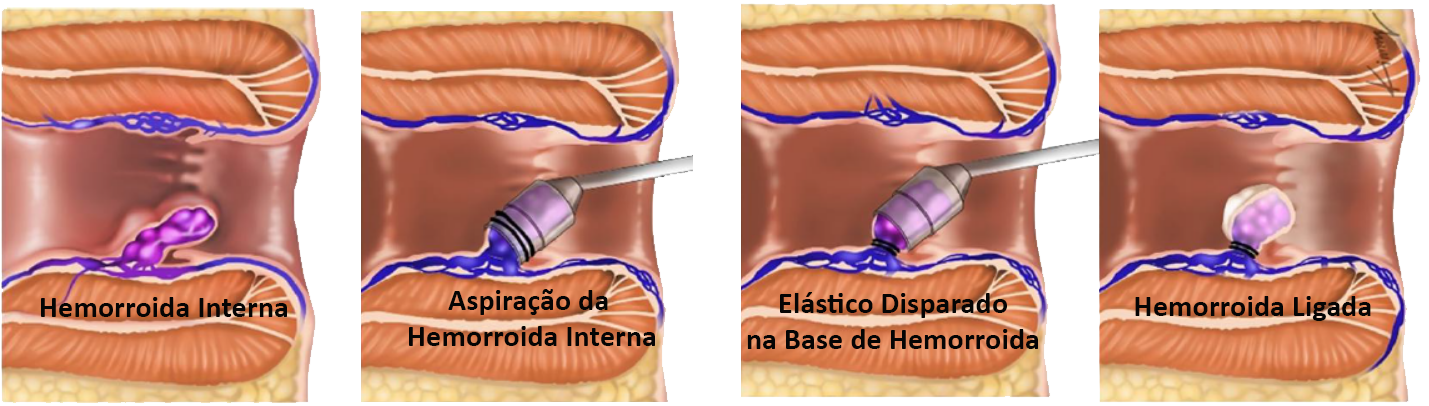
A ligadura elástica é indiscutivelmente a intervenção mais comum realizada em consultório para pacientes com hemorroidas internas. A ligadura elástica é um meio simples, rápido e eficaz de tratar as hemorroidas de grau I e II. Embora a ligadura elástica tenha resultados inferiores aos da cirurgia para o tratamento de hemorroidas prolapsadas de grau III, defende-se a ligadura elástica como tratamento de primeira linha para essas lesões devido à sua segurança, simplicidade e não requerer internação.
A ligadura elástica das hemorroidas é realizada com segurança e eficácia por meio de uma anuscopia e sem anestesia. Alguns coloproctologistas recomendam um enema antes da ligadura.
Na posição genupeitoral o anuscópio é retirado lentamente para identificar a maior hemorroida. Após identificar a linha pectínea o ligador de sucção é colocado 1-2 cm acima, geralmente no ápice da hemorroida. A hemorroida é aspirada para dentro do cilindro e se o paciente não sente dor o elástico é disparado. A ligadura elástica pode ser realizada em mais de um local em uma única sessão, mas os riscos de dor e sangramento pós-procedimento podem aumentar. É importante observar que, se o paciente reclamar de dor, o elástico deve ser removido imediatamente.
Esse elástico corta o suprimento de sangue causando a necrose e posterior eliminação em 1 a 2 semanas juntamente com elástico deixando uma úlcera. A cicatrização da úlcera causa fibrose que fixa o tecido ao músculo subjacente reduzindo ou eliminando o prolapso que possa estar presente.
Novas sessões de ligaduras, quando necessárias, podem ser realizadas a cada 3-4 semanas até que as hemorroidas desapareçam.
Ensaios controlados randomizados comparando ligaduras simples e múltiplas mostraram que a ligadura múltipla é um procedimento igualmente seguro e eficaz para o tratamento da doença hemorroidária interna. Menos sessões de tratamento são necessárias, portanto, essa estratégia é mais econômica.
A resposta e tolerância ao procedimento são individuais, enquanto umas pessoas voltam a atividades regulares quase imediatamente outras podem necessitar de 1 a 2 dias de repouso domiciliar.
Reflexo vagal: alguns pacientes, imediatamente após as ligaduras, apresentam tontura com sudorese fria e palidez. Isso é causado por uma queda repentina e temporária da frequência cardíaca (síncope vasovagal). Efeito fugaz, melhorando em poucos minutos com o repouso.
Dor anal: geralmente descrito como um desconforto ou sensação de um “corpo estranho” ou vontade para evacuar e pode durar 24 a 36 horas, mas melhora com uso dos analgésicos prescritos. Dor severa é incomum e precisa ser comunicada por estar associado à infecção.
Sangramento anal: ocorre em 2 a 15 dias, geralmente discreto e junto às evacuações. São raros os sangramentos intensos que necessitam de hospitalização e cirurgia para a resolução.
Infecção local: complicação rara e caracterizada pela febre, dor anal intensa, latejante e contínua; geralmente acompanhada da dificuldade para urinar, mas na sua maioria, responde rapidamente ao uso de antibióticos e raramente evolui.
Retorno dos sintomas das hemorroidas: deve-se ao aparecimento de novas hemorroidas, as quais são, na sua maioria, facilmente religadas.
- Pacientes com pouca probabilidade de acompanhamento.
- Hipertonia do esfíncter interno.
- Processo infeccioso anorretal concomitante: dermatite, fissura, fístula e abscessos anorretais.
- Infecções Sexualmente Transmissíveis: Condiloma acuminado (HPV), Herpes etc.
- A imunodepressão e Doença de Crohn não contraindicam os procedimentos, mas limitam o tratamento a apenas um mamilo por sessão.
- Pacientes com distúrbios na coagulação.
- Uso de Aspirina, AAS e qualquer anticoagulante. Necessário suspender 7 dias antes e ficar sem usar por mais 2 semanas.
Existem várias complicações associadas a esta técnica, que podem ser classificadas como leves ou graves. Sangramento leve, dor leve a moderada, sintomas vasovagais, soltura do elástico, priapismo, dificuldade para urinar, fissura anal e úlceras longitudinais crônicas são mais comuns e normalmente consideradas complicações leves. Sangramento maciço, hemorroidas trombosadas, dor intensa, retenção urinária com necessidade de cateterismo, sepse pélvica e fístula são complicações graves, mas raramente ocorrem.
As complicações mais comuns são dor e sangramento. Uma revisão de 39 estudos incluindo 8.060 pacientes submetidos à ligadura elástica revelou complicações pós-ligadura em 14% dos pacientes, na forma de dor intensa em 5,8%, hemorragia em 1,7%, infecção em 0,05%, fissura anal e fístula em 0,4%.
Dor anal pós-ligadura elástica das hemorroidas
A dor anal é uma das complicações mais comuns da ligadura elástica da hemorroida. Alguns estudos relataram dor anal leve em pelo menos 25%-50% dos pacientes nas primeiras 48 horas após a ligadura, com ápice de intensidade na quarta hora, algumas vezes associada a náuseas, tremores, tontura e retenção urinária.
O tratamento inicial da dor anal pós-ligadura elástica das hemorroidas é com analgésico e banhos de assento em água morna. O ressecamento das fezes é tratado com dieta rica em fibras e líquidos e quando necessário com suplementos de fibras ou laxante osmóticos leves. Deve-se evitar o uso de anti-inflamatórios porque podem aumentar o risco de sangramento.
Reflexo vagal pós-ligadura elástica das hemorroidas
Alguns pacientes, imediatamente após as ligaduras, apresentam tontura com sudorese fria e palidez. Isso é causado por uma queda repentina e temporária da frequência cardíaca (síncope vasovagal). Efeito fugaz, melhorando em poucos minutos com o repouso.
Sangramento anal pós-ligadura elástica das hemorroidas
Sangramento após ligadura elástica das hemorroidas normalmente ocorre após 10-14 dias, provavelmente devido à descamação das hemorroidas ligadas.
Os pacientes que tomam medicamentos antiplaquetários e/ou anticoagulantes têm maior risco de sangramento secundário. Há casos de hemorragia maciça com risco de vida em pacientes em uso de ácido acetilsalicílico (AAS) e clopidrogel.
Recomenda-se rotineiramente que os pacientes interrompam estes medicamentos por pelo menos 1 semana antes e 2 semanas após a ligadura elástica. O risco de sangramento hemorroidário contra o risco de eventos trombóticos deve ser ponderado.
Complicações infecciosas pós-ligadura elástica das hemorroidas
A sepse pélvica após ligadura elástica é rara. No entanto, é uma complicação grave. É vital que a suspeita clínica permaneça alta, pois a intervenção precoce é crítica. Os pacientes devem ser instruídos a procurar atendimento médico se apresentarem aumento da dor, febre ou retenção urinária, pois isso pode ser um indicador precoce de sepse pélvica.
O tratamento da sepse pélvica inclui ressuscitação com fluidos intravenosos e antibióticos, bem como a r
emoção do elástico e possível desbridamento do tecido necrótico na sala de cirurgia. É imperativo que a sepse seja tratada precocemente, pois a infecção pode evoluir para uma infecção necrosante dos tecidos moles ou gangrena de Fournier.
A revisão realizada por Shanmugam et al. em 2005, comparando a ligadura elástica através do anuscópio com a cirurgia tradicional, confirmou a eficácia a longo prazo da hemorroidectomia tradicional para hemorroidas de 3º ou 4º graus, mas a custas de maiores taxas de complicações, maior tempo de recuperação e afastamento do trabalho, dor mais intensa, necessidade da presença do anestesista e de hospitalização. Apesar destas desvantagens o grau de satisfação e de aceitação dos pacientes foi semelhante.
Concluíram que a ligadura elástica estaria indicada para as hemorroidas de I e II graus, quando apresentam resultados semelhantes aos da cirurgia, mas sem os seus efeitos colaterais enquanto a cirurgia tradicional ficaria reservada para as hemorroidas de III e IV graus e para as hemorroidas refratárias à ligadura elástica.
2- É rápida (10 a 15 minutos), simples, bem tolerada, segura, eficaz e com baixas taxas de complicações.;
3- Realizada com sedação consciente reduz o desconforto;
4- O custo se justifica pelas baixas taxas de complicações, altas taxas de resolução e retorno precoce ao trabalho, geralmente 1 a 2 dias.
A cirurgia tradicional que tem como vantagem melhores resultados a curto e longo prazo, com menores taxas de recidivas, mas a custas de maiores taxas de complicações imediatas e tardias.
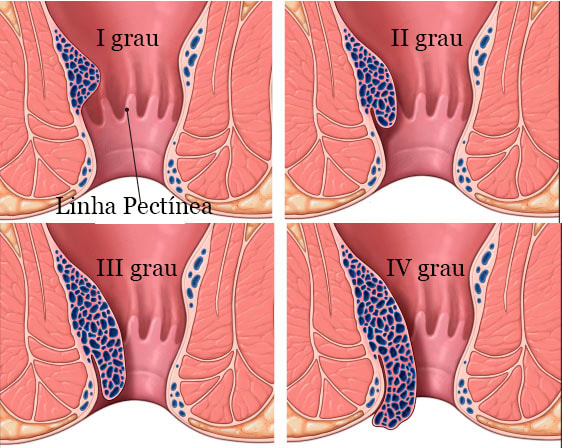
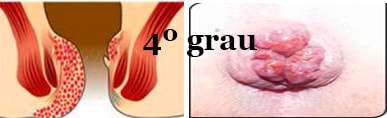
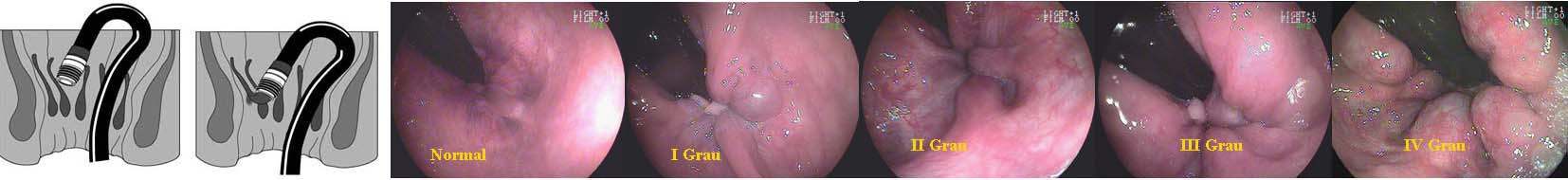
• Normal – ausência;
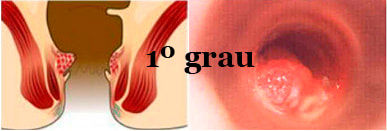
• I Grau – ocupa um quarto da circunferência anal;
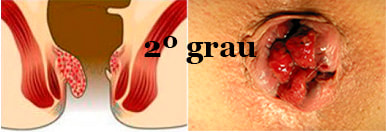
• II Grau – ocupa metade da circunferência anal;
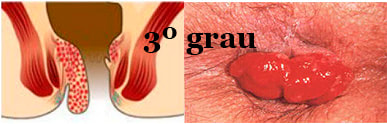
• III Grau – ocupa três quartos da circunferência anal;
• IV Grau – ocupa toda a circunferência da circunferência anal.
2. Hipertonia do esfíncter interno.
3. Dermatite perianal, fissura anal, fístula anorretal e abscesso anorretal.
4. Doenças Sexualmente Transmissíveis: Condiloma acuminado (HPV), Herpes, etc.
5. A imunodepressão e Doença de Crohn não contra-indicam os procedimentos, mas limitam o tratamento a apenas um mamilo por aplicação e, para alguns autores, tanto a ligadura elástica ou a escleroterapia são preferíveis à cirurgia nestes pacientes com alterações no estado geral e na cicatrização.
6. Doentes com hipersensibilidade conhecida ao látex.
2. Se tomar rivaroxaban, dabigatran e apixaban parar 3 dias antes com a aprovação do seu médico.
3. Se tomar remédio com sulfato ferroso (tratamento da anemia por deficiência de ferro), parar 3 dias antes.
4. Se tomar varfarina comunicar ao responsável pela marcação do exame.
5. Não use antes e depois do procedimento Aspirina, AAS e qualquer anticoagulante 7 dias antes e fique sem usar por mais 2 semanas.
|
|
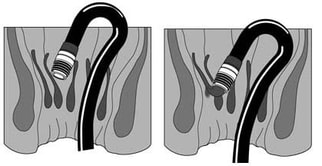
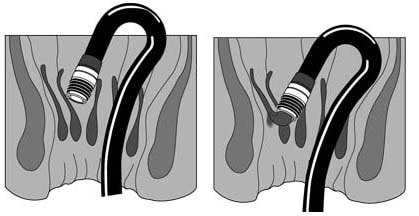
O fio disparador é puxado pelo fio guia previamente inserido no canal de trabalho do endoscópio sendo fixado à roldana sobre a válvula deste canal. O cilindro com diâmetro de 9 mm contendo 6 elásticos é adaptado à ponta do endoscópio e se projeta por cerca de 10 mm. Os elásticos são disparados após a hemorroida ser aspirada para dentro do cilindro girando a roldana.
|
2. Dor intensa associada à retenção urinária ou disúria, hiperemia e edema perianal são sinais sugestivos de sepse pélvica e devem ser abordados com o uso de AINE, cuidados locais, antibióticos empíricos e drenagem cirúrgica.
3. Dor intensa associada à trombose hemorroidária externa pode ser tratada clinicamente com o uso de AINE, flebotônicos e cuidados locais.
4. Sangramento leve ocorre alguns dias após, em cerca de 10%, sem a necessidade de tratamento específico.
5. Sangramento intenso com repercussão clínica pode ocorrer em menos de 1% dos pacientes e requer internação hospitalar com medidas específicas de compensação clínica. Inicialmente são tratados com enemas de sucralfato e quando refratárias a esta medida, nova retossigmoidoscopia flexível é realizada para a terapêutica endoscópica, geralmente a injetável.
6. Retenção urinária transitória, sem a necessidade de cateterização vesical, ou pequenos escapes de urina é observada em menos de 1%.
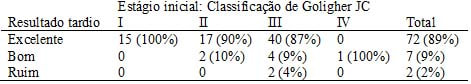
➤ O tratamento é considerado completo nos pacientes assintomáticos quando, pela retroflexão, nota-se a ausência de hemorroidas maiores que o II grau e ausência de manchas vermelhas.
➤ O insucesso é demonstrado pela recorrência do sangramento, presença de manchas vermelhas em hemorroidas de qualquer grau endoscópico e presença de hemorroidas do estágio endoscópico II ou maiores.
Até 90% dos pacientes submetidos à ligadura elástica endoscópica das hemorroidas o tratamento é completo com apenas uma aplicação de anéis.
Os resultados tardios em pacientes submetidos à ligadura elástica endoscópica das hemorroidas foram relatados por Fukuda et al. e podem ler vistos na tabela abaixo.
1- As pacientes com persistência dos sintomas após o tratamento clínico (tratamento conservador);
2- Na presença do pseudoestrangulamento na fase aguda ou após a melhora como o tratamento clínico;
3- Para os pacientes incapazes de tolerar o tratamento conservador ou para aqueles que não o desejam;
4- Para os portadores de hemorroidas sintomáticas volumosas, associadas ou não a prolapso mucoso do reto. Na prática clínica, as hemorroidas internas de terceiro ou quarto graus são as principais indicações para a cirurgia;
5- Doença anal concomitante, como fissura anal ou fístula anal que requerem cirurgia.
Faça a higiene anal com ducha higiênica sob baixa pressão (pode usar sabão glicerinado neutro) e com os dedos limpe a borda do ânus (luva plástica transparente). É opção o lenço umedecido sem álcool ou papel higiênico molhado. Sempre seque com toalha ou com papel higiênico sem esfregar.
Procure ir ao banheiro todos os dias sempre no mesmo horário, mesmo que não esteja com vontade de evacuar, de preferência após o café da manhã ou após alguma refeição, quando os movimentos intestinais são melhores (reflexo gastrocólico). Deve-se ir ao banheiro sempre que der vontade.
Não fique sentado no vaso sanitário além do tempo necessário, porque esse hábito aumenta a pressão na região anal e o esforço para evacuar, portanto não use celular ou leia no banheiro.
Faça entre 5 e 6 refeições ao dia, preferencialmente nos mesmos horários. Portanto, faça pequenas refeições de 3 em 3 horas e mastigue bem os alimentos porque esse processo ajuda na digestão.
A OMS recomenda o consumo de fibras entre 25 g a 35 g por dia. Fibras insolúveis - 70% e fibras solúveis - 30%. Veja no verso os alimentos com maiores teores de fibras totais, insolúveis e solúveis. Veja no site https://www.drderival.com/fibras-alimentares e https://www.drderival.com/sementes-graos-cereais-beneficios-como-preparar benefícios e como preparar psyllium, farelo de trigo, semente de linhaça, semente de chia, semente de gergelim, semente de girassol, semente de abóbora, quinoa, aveia, centeio, amaranto, flocos de milho, granola e muesli (mix de cereais crus).
Prefira a fruta inteira com casca e bagaço. Aumente o consumo de cereais e leguminosas. Escolha cereais integrais ou produtos com farinha ou farelo integrais. Aumente o consumo de vegetais cultivados em horta (raízes, caules, folhas, flores, frutos e sementes) no almoço e jantar. Varie os tipos no dia a dia. Limite o uso de alimentos com baixo teor de fibras, podem piorar a constipação.
Para que o organismo se adapte, o aumento do consumo de fibras deve ser gradual, um pouco a cada dia, até chegar aos níveis ideais. Assim, consegue-se amenizar ou mesmo eliminar a distensão abdominal, gases e cólicas relacionados ao aumento do consumo de fibras.
Aumente a quantidade de água e sucos naturais. Recomenda-se beber 35 ml por kg de peso corporal por dia (pessoa com 70 kg x 0,035 L= 2,45 L) distribuídas em 5 a 6 vezes e fora das refeições. Portanto, consumir o ideal de fibra sem o recomendado de líquidos pode piorar a constipação.
Evite consumir alimentos ultraprocessados que são nutricionalmente desbalanceados e contêm alto teor de açúcares, gorduras, sal e aditivos químicos para realçar o sabor e aumentar o prazo de validade e teores insuficientes de proteína, fibra, vitaminas e minerais.
Evite condimentos (picantes, vinagre, pimenta, picles, ketchup, mostarda etc.), enlatados e conservas, cigarro, carne processada e embutidos (hambúrguer, bacon, toucinho, presunto, salame e salsicha).
Use com moderação doces, chocolate, frutos do mar, carne vermelha, frituras, salgados, alimentos com farinha refinada, bebidas com cafeína, bebidas gasosas e alcoólicas.
Estilo de vida ativo e saudável é difícil, mas não impossível. Envolve disciplina na alimentação e atividade física regular. O primeiro passo é estabelecer pequenas metas. Separe um tempinho de alguns dias da semana para praticar atividades físicas e colocar o corpo em movimento.
2- Após a alta hospitalar poderá deambular em casa livremente, mas não realize exercícios árduos ou carregue peso acentuado até que ocorra a cicatrização completa da ferida. Subir escadas, caminhar e conduzir veículos devem ser realizados com moderação nos primeiros dias.
3- Você pode (e deve) eliminar flatos (gases) e evacuar assim que sentir necessidade após a cirurgia. As evacuações sempre provocam algum desconforto ou mesmo dor, mas diminuirá à medida que a cicatrização acontece.
4- O retorno ao trabalho, geralmente em uma a duas semanas, dependerá da atividade exercida e será imposta pela dor ou desconforto que ela proporcionar.
5- Seguir com todo o rigor as orientações dietéticas, os cuidados locais e a prescrição médica. Não colocar pomadas ou outro produto que não tenha sido prescrito.
6- Retornar ao consultório na data marcada para controle clínico pós-operatório.
7- Os pacientes imunodeprimidos (diabéticos, HIV positivo, em uso de corticoides etc.) devem ser submetidos a antibioticoterapia profilática para evitar uma infecção mais grave.
2- A doença hemorroidária sintomática afeta 4 a 10% da população, com prevalência ainda maior durante a gravidez, estimado em cerca de 85% no 2º e 3º trimestres.
3- Até 20% das grávidas com hemorroidas sintomáticas apresentarão um quadro de trombose hemorroidária externa em algum momento durante a gravidez e no terceiro trimestre acomete até 8% das grávidas
2- Na gravidez o volume circulatório aumenta em 25% a 40%, o que promove a dilatação e o ingurgitamento venoso. Este ingurgitamento venoso é agravado pelo útero aumentado que dificulta o retorno venoso dos plexos hemorroidários e pelas alterações hormonais que intensificam o relaxamento do tecido conjuntivo.
3- A intensidade das mudanças que se verificam na gestante é maior no segundo e terceiro trimestres da gravidez, período em que as hemorroidas se manifestam.
2- Banhos de assento em água morna;
3- O tratamento com medicamento oral com flavonóides orais (Diosmina 90% + Hesperidina 10%) são seguros após o 2º trimestre da gravidez;
4- O tratamento com pomada ou supositório a base de policresuleno a 50% 0,1g e Cloridrato de pinchocaína 0,01 são seguros após o 2º trimestre da gravidez;
5- No caso de dor, os analgésicos (paracetamol 500 a 800mg até de 6/6 h e/ou hioscina 10 mg até de 6/6 h) são seguros após o 2º trimestre da gravidez.
6- As complicações (trombose hemorroidária externa e pseudoestrangulamento) da doença hemorroidária são tratadas clinicamente como descrito para os demais pacientes.
1- Para as hemorroidas internas com sangramento refratário a melhor opção é a ligadura elástica por anuscopia, uma vez que são realizadas ambulatorialmente sem anestesia.
2- Na trombose hemorroidária externa, a melhor opção é a simples retirada cirúrgica ambulatorial sob anestesia local do trombo.
3- No pseudoestrangulamento hemorroidário complicado por necrose, recomenda-se a excisão cirúrgica clássica parcial ou total sob anestesia local com sedação. No entanto representa risco adicional à gestante e ao feto devido à possibilidade de indução de trabalho de parto prematuro, sangramento e cicatrização deficiente das feridas.